I. Đại cương
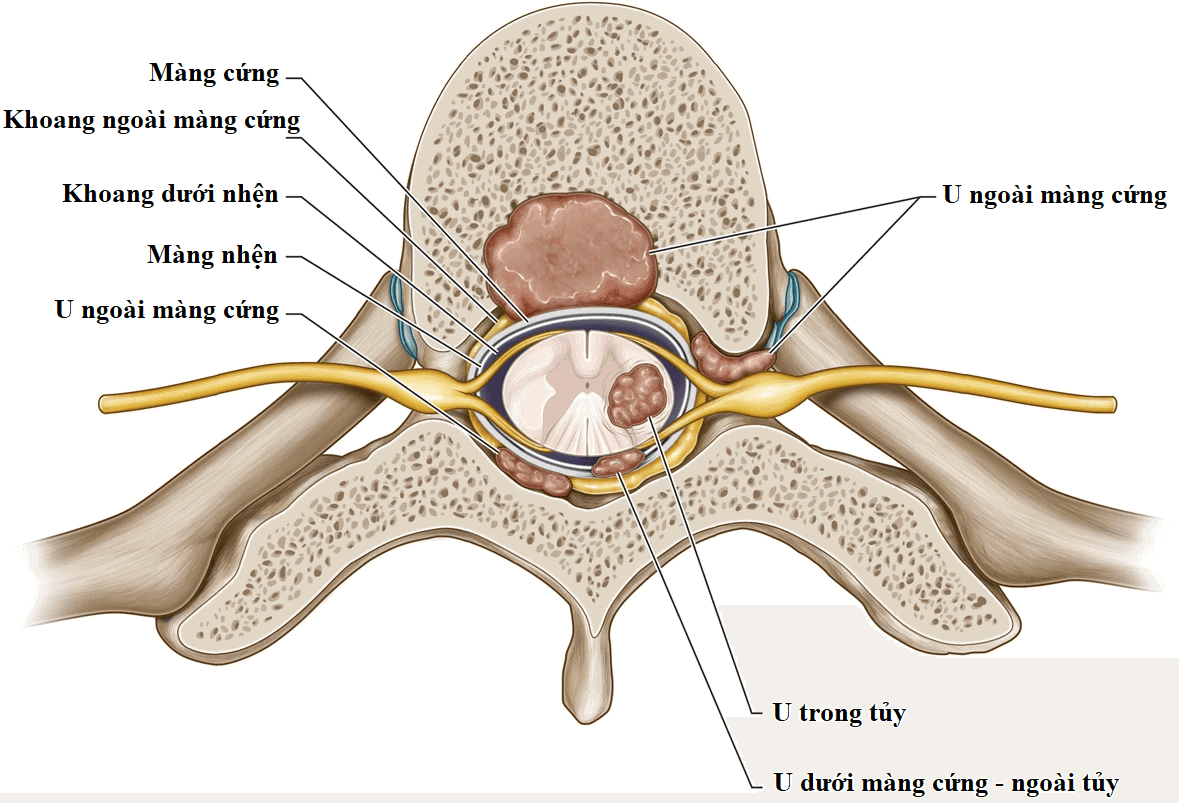
– U trong ống sống trên mô học gồm nhiều loại được chia thành u trong tủy và ngoài tủy, trong nhóm u ngoài tủy chia thành trong màng cứng và ngoài màng cứng.
– Xuất phát từ 3 khoang trên có thể hình thành u nguyên phát hoặc thứ phát.
– Các u có thể lan tràn trong ống sống qua lỗ tiếp hợp hoặc thâm nhiễm trực tiếp vào thân đốt sống.
– Triệu chứng lâm sàng thay đổi và không đặc hiệu: đau lưng, yếu chi, đau rễ, loạn cảm và thường giống bệnh lý thoái hóa nên làm chậm quá trình chẩn đoán.
– U trong ống sống chiếm khoảng 15% các u hệ thần kinh trung ương, tỷ lệ khoản 0.5-2.5% dân số.
– Không có ưu thế về giới, tuy nhiên ở nữ hay gặp u màng não và ở nam hay gặp u màng não thất.
– Các khối u trong tủy hay gặp ở trẻ em trong khi khối u ngoài tủy hay gặp ở người trưởng thành.
– Khoảng 60% u nằm ở khoang ngoài màng cứng, trong khi 40% nằm ở ngách bên màng cứng.
– Trong số u trong ống màng cứng, u ngoài tủy chiếm 80%, u trong tủy chiếm 10%.
– Khoảng 10% u trong ống sống nằm ở trong và ngoài ống sống.
NỘI DUNG WEB
» 422 Bài giảng chẩn đoán hình ảnh
» X-quang / Siêu âm / CT Scan / MRI
» 25.000 Hình ảnh case lâm sàng
ĐỐI TƯỢNG
» Kỹ thuật viên CĐHA
» Sinh viên Y đa khoa
» Bác sĩ khối lâm sàng
» Bác sĩ chuyên khoa CĐHA
Nội dung Bài giảng & Case lâm sàng thường xuyên được cập nhật !
Đăng nhập Tài khoản để xem Nội dung Bài giảng & Case lâm sàng !!!
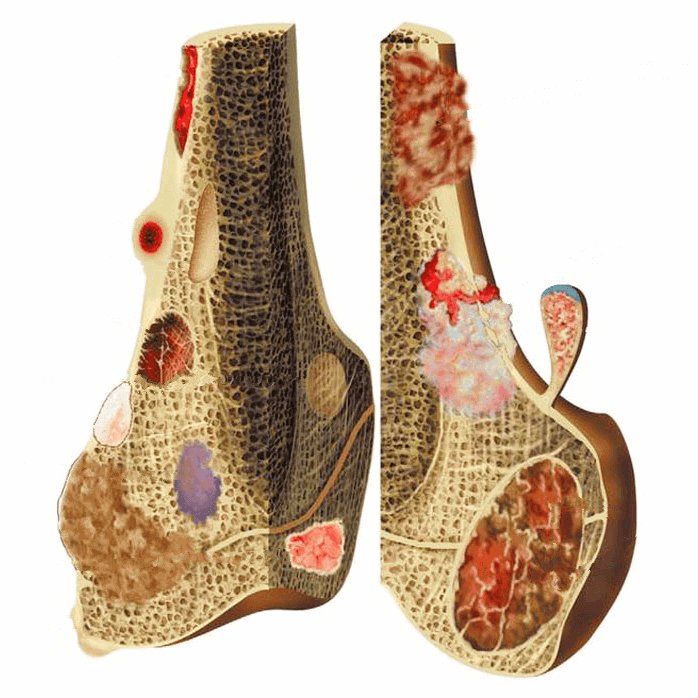
* U chèn ép đẩy lệch bao màng cứng và màng cứng. – U máu xương (Hemangioma) là tổn thương lành tính phổ biến nhất ở đốt sống. Tuy nhiên, chúng không phải là khối u thực sự mà là các dị dạng tĩnh mạch. Các khoang mạch được lót bởi các tế bào biểu mô. Thường gặp ở xương cột sống và xương sọ, ít gặp hơn ở xương dài như xương chày , xương đùi và xương cánh tay. – Hình ảnh cắt lớp vi tính: => Case lâm sàng 1: => Case lâm sàng 2: – Hình ảnh cộng hưởng từ: => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: => Case lâm sàng 9: => Case lâm sàng 10: – Chẩn đoán phân biệt + Mỡ tủy xương khu trú: Các lắng đọng mỡ khu trú, còn được gọi là đảo tủy hoặc thay thế trong tủy xương, là các đảo mỡ khu trú rõ ràng trong tủy xương của cột sống. Các lắng đọng mỡ khu trú có thể liên quan đến các thay đổi thoái hóa hoặc các tình trạng viêm mãn tính như: thoái hóa cột sống, cong vẹo cột sống, viêm khớp (ví dụ: viêm cột sống dính khớp). Các lắng đọng mỡ khu trú trong tủy xương thường được thấy là các vùng mỡ khu trú ranh giới rõ, hình tròn, đôi khi hợp nhất với cường độ tín hiệu cao trên T1W và T2W và mất hoàn toàn tín hiệu trên chuỗi xung xóa mỡ. => Case lâm sàng 1: – Là u xương lành tính có vùng trung tâm là ổ tạo xương, gồm xương kết hợp với mô nền là các sợi-mạch. Ổ trung tâm hiếm khi vượt quá 1,5-2cm, các tổn thương lớn hơn được xem là u nguyên bào xương. => Case lâm sàng 1: – U nguyên bào xương còn gọi là u xương tạo xương kích thước lớn (> 2cm), là dạng mô học tiến triển của u xương tạo xương. – U nguyên phát lành tính, có thể chuyển ác tính (10%), gây hủy xương, phình lớn, có tính xâm lấn khu trú, có thể lan ra vỏ xương nhưng hiếm khi phá vỡ màng xương. => Case lâm sàng 1: – Là chồi xương lành tính với vỏ nắp sụn ở đỉnh và có khoang tủy xương liên tục với xương chính. => Case lâm sàng 1: => Case lâm sàng 2: – Là dạng tổn thương không phải u tân sinh, lành tính. Tổn thương hủy xương, nhiều mạch máu, dạng phình lớn, bờ nhiều cung, thường chứa nhiều thành phần thoái triển từ máu. – Xuất phát từ phần còn sót lại của dây nguyên sống trong xương. => Case lâm sàng: => Case lâm sàng 1: => Case lâm sàng 2: – Vị trí: Thường gặp cột sống ngực. Các thành phần phía sau (40%). Thân đốt sống (15%). Phía sau và thân (45%). Hiếm khi thấy ở xương cùng. – Vị trí: 4% sarcoma xương nguyên phát xảy ra ở cột sống và xương cùng. 79% phát sinh ở các thành phần phía sau. 17% liên quan đến 2 mức đốt sống liền kề. 84% xâm lấn ống sống. – Sarcome Ewing tại Cột sống chiếm 5% của tất cả các khối u Ewing. Chủ yếu liên quan tới thân đốt sống. Có thể gặp ở xương cùng. – Thường gặp tuổi 40-60, ưu thế nam giới. => Case lâm sàng 1: – Tổn thương đa ổ => Case lâm sàng: => Di căn thể đặc xương => Di căn thể tiêu xương – Apxe ngoài màng cứng (Spinal Epidural abscess) do vi khuẩn đi vào khoang ngoài màng cứng trực tiếp, theo đường máu hoặc không rõ. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: – Các khối máu tụ ngoài màng cứng cột sống rất hiếm gặp và có thể dẫn đến bệnh tật nghiêm trọng nếu điều trị bị trì hoãn, chúng được coi là một trường hợp cấp cứu phẫu thuật. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: – Hình ảnh giãn mạch máu quanh tủy sống. – Khối u lành tính hiếm gặp bao gồm các tế bào mỡ trưởng thành và các mạch máu bất thường. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – U mỡ ngoài màng cứng đề cập đến sự tích tụ quá mức chất béo trong không gian ngoài màng cứng cột sống. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: – Thoái hóa khớp liên mấu, đặc trưng bởi sự phì đại xương và dây chằng, là nguyên nhân phổ biến gây hẹp ngách bên hoặc ống sống. – Nang màng tủy là các túi thừa của màng nhện hoặc màng cứng hoặc của bao rễ thần kinh. Chúng không phổ biến, thường không có triệu chứng và thường được phát hiện tình cờ trên MRI. – Nang màng nhện: => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Nang Tarlov – Tuổi thường gặp: 50-60 tuổi. < 50 tuổi, thường có yếu tố di truyền, tiên lượng xấu hơn. – Tuổi thường gặp: 30-60 tuổi. Không có ưu thế về giới. – Tuổi thường gặp: 20-30 tuổi. Không có ưu thế về giới.II. Chẩn đoán hình ảnh
* Xóa 1 phần hoặc hoàn toàn mỡ ngoài màng cứng.1. Khối u xương
* U máu
– Được Virchow mô tả lần đầu tiên vào năm 1867.
– Vị trí: cột sống ngực thấp, thắt lưng. Phần lớn gặp ở thân sống.
– Tỷ lệ nam: nữ = 2:1, thường được phát hiện trong độ tuổi từ 40 – 50 tuổi. Tổn thương có thể chiếm một phần hay toàn bộ thân sống, và trong một 1/3 trương hợp là nhiều ổ.
– Hầu hết hemangioma thân sống không có triệu chứng, tuy nhiên đôi khi có các triệu chứng thần kinh do xẹp thân sống hoặc lan vào trong ống sống gây chèn ép, có thể dẫn đến đau và/ hoặc liệt hai chi dưới, đặc biệt nếu tổn thương lan đến thành phần sau hoặc mô mềm xung quanh.
– Hình ảnh X-quang:
+ Thương tổn thương thân sống không hoàn toàn, cung sau và mô mềm bình thường.
+ Dấu hiệu vải nhung kẻ “corduroy sign”: đề cập đến các bè xương dày, hướng thẳng đứng. Tương đương với dấu hiệu “polka-dot” trên hình ảnh CT mặt cắt axial. Dấu hiệu này được gây ra bởi sự thay thế xương xốp bình thường bằng các bè xương dày, thẳng đứng được bao quanh bởi tủy mỡ hoặc các hốc mạch máu.
+ Dấu hiệu chấm tròn (Polka-dot sign) hoặc muối tiêu “salt and pepper”: khoang tuỷ của thân sống có nhiều chấm tăng đậm độ. Dấu hiệu này được tạo ra do dày bè xương xốp thân sống, thấy trên hình cắt ngang là những đốm nhỏ tăng đậm độ. Dày bè xương do sự tăng cường của mạng lưới xương bên cạnh các kênh mạch máu của tổn thương do tiêu xương.
+ Vị trí: tổn thương dạng nốt khu trú hoặc toàn bộ thân đốt sống, có thể mở rộng đến vỏ xương. 10-15% trường hợp có thể mở rộng vào cuống sống, mỏm ngang, gai sau.
+ Thường có ranh giới rõ. Đơn độc hoặc đa ổ (30%).
+ Đặc điểm tín hiệu phụ thuộc vào tỷ lệ thành phần mỡ và mạch máu của tổn thương.
+ T1W: điển hình có tín hiệu cao do thành phần chất béo. Tuy nhiên, mức độ tín hiệu cao phụ thuộc vào lượng mỡ. Mỡ trong mô đệm giữa các bè xương càng nhiều thì tín hiệu càng cao. Trường hợp nghèo chất béo có thể có tín hiệu thấp.
+ T2W: tăng tín hiệu do hàm lượng nước cao.
+ Xung xóa mỡ STIR: thường vẫn còn giữ 1 phần tín hiệu cao do thành phần mạch máu của u.
+ Trên lát cắt sagittal thấy các đường giảm tín hiệu, trên lát cắt axial thấy các nốt trống tín hiệu tương ứng với tổ chức xương xốp dày lên => là đặc điểm quan trọng giúp phân biệt với di căn xương trong trường hợp u máu có thành phần mỡ ít (giảm tín hiệu trên T1W).
+ Sau tiêm ngấm thuốc mạnh do giàu mạch máu.
+ Đặc điểm của u máu “xâm lấn”: T1W đồng tín hiệu đến giảm tín hiệu với tăng cường tương phản mạnh. Mở rộng mô mềm ngoài xương. Gãy xương bệnh lý.
+ Di căn cột sống: tín hiệu thường thấp trên T1W. Tổn thương di căn chảy máu có thể có tín hiệu cao trên T1W. Trên T2W tín hiệu rất thay đổi, có thể thấp, đồng tín hiệu hay cao. Các di căn thể tạo xương (đặc xương) có tín hiệu thấp trên cả T1W và T2W.* U dạng xương
– Bờ giới hạn rõ với vùng xương tạo xơ xung quanh.
– Chiếm 12% các u xương lành tính, 6% u cột sống lành tính.
– Gặp trong độ tuổi 20-30, nam:nữ = 2:1
– Thường gặp ở cột sống thắt lưng, hay gặp ở cung sau ít gặp ở thân sống.
– Đau là triệu chứng thường gặp 95% trường hợp. Đau nhiều về đêm, đau tăng khi hoạt động. Khoảng 75% bệnh nhân có triệu chứng giảm khi dùng Aspirine.
– Hình ảnh cộng hưởng từ:
+ Vị trí: 10% các trường hợp u xương tạo xương xảy ra ở cột sống. Hầu hết liên quan đến cung sau. 59% ở thắt lưng, 27% ở cổ, 12% ở ngực, 2% ở xương cùng.
+ Kích thước: khối u < 1,5 cm; các tổn thương lớn hơn được gọi là u nguyên bào xương.
+ Hình thái: hình tròn hoặc hình bầu dục.
+ Nidus trung tâm: thường chủ yếu là vùng thấu quang, thỉnh thoảng xơ cứng. Giảm tín hiệu trên T1W. Tín hiệu thay đổi từ thấp đến cao trên T2W, STIR. Ngấm thuốc mạnh sau tiêm.
+ Vùng phản ứng: Phù nề xung quanh ổ trung tâm, do giải phóng prostaglandin. Xơ cứng đặc xung quanh khối u. Tín hiệu thấp trên T1W, tín hiệu cao trên T2W, STIR. Ngấm thuốc sau tiêm. Liên quan đến khu vực lớn hơn nhiều so với khối u => Có thể dẫn đến chẩn đoán nhầm ác tính hoặc nhiễm trùng.
+ Phản ứng màng xương và dày vỏ xương phổ biến.
+ Có thể mở rộng đến các đốt sống liền kề, xương sườn và mô mềm cạnh cột sống. Dày màng phổi và tràn dịch phổ biến.* U nguyên bào xương
– Tuổi thường gặp trong khoảng 5-50 tuổi, trung bình 20 tuổi. Nữ chiếm ưu thế.
– Khoảng 40% u nguyên bào xương gặp ở cột sống.
– Thường ở cột sống cổ > thắt lưng > ngực > xương cùng. 2/3 trường hợp liên quan cung sau đốt sống và 1/3 có lan rộng phía thân sống.
– Lâm sàng: đau gặp trong 80% trường hợp, đau nhẹ hơn, không đau về đêm, ít giảm đau khi dùng aspirine.
– Hình ảnh cộng hưởng từ:
+ Tổn thương dạng bản đồ, có phản ứng thổi vỏ giãn nở vỏ xương.
+ Cong vẹo cột sống trong 50-60% trường hợp. Cong vẹo cột sống lõm về phía khối u.
+ T1W: tín hiệu thấp đến trung bình, không đồng đều nếu có vôi hóa, xuất huyết.
+ T2W / STIR: tín hiệu thấp đến cao tùy thuộc vào mức độ hóa xương trong khối u.
+ Phù nề quanh khối u nổi bật (hiện tượng flare): do tiết prostaglandin. Có thể mô phỏng ác tính. Có thể liên quan đến xương và mô mềm liền kề. Tràn dịch màng phổi phổ biến.
+ Phản ứng màng xương phổ biến ở xương liên quan hoặc liền kề: do bài tiết prostaglandin.
+ Ranh giới khối u thường bị che khuất bởi phù nề tủy xương xung quanh.
+ Thường liên quan đến nang xương phình mạch (ABC): mức dịch-dịch.
+ Ngấm thuốc mạnh sau tiêm đối quang.* U tế bào khổng lồ
– Mô học: u chứa các mạch máu giãn dạng hang với mô nền nhiều mạch máu.
– Thường gặp chảy máu trong u, ít khi ngấm vôi.
– Chiếm 4-5% u xương nguyên phát.
– Tuổi thường gặp trong khoảng 20-50 tuổi, trung bình 30 tuổi. Ưu thế nữ với u ở cột sống.
– Lâm sàng: đau và tổn thương thần kinh gặp trong 80% trường hợp.
– Vị trí: 3% tất cả các trường hợp u tế bào khổng lồ (GCTs) xảy ra ở cột sống – Tập trung ở thân đốt sống. 4% tất cả các trường hợp GCTs xảy ra ở xương cùng. Hiếm khi liên quan đến nhiều vị trí.
– Đặc điểm hình ảnh:
+ Tổn thương tiêu xương, giãn nở của thân đốt sống hoặc xương cùng.
+ Vùng chuyển tiếp hẹp. Ranh giới thường không xơ cứng.
+ Không có chất nền nhưng có thể có các bè xương còn sót lại.
+ Có thể có sự phá vỡ vỏ xương.
+ Khối mở rộng, xâm lấn mô mềm thường gặp.
+ Vùng chuyển tiếp hẹp, ranh giới rõ ràng.
+ Tín hiệu thấp đến trung bình trên T1WI.
+ Tín hiệu trung bình đến cao trên T2WI, STIR.
+ Mức dịch-dịch gợi ý liên quan đến nang xương phình mạch.
+ Các dải cong mỏng tín hiệu thấp trên tất cả các chuỗi xung tương ứng với các bè xương còn lại hoặc vách ngăn sợi.
+ Có thể có các vùng tín hiệu thấp của hemosiderin.
+ Ngấm thuốc tương phản không đồng nhất. Các vùng hoại tử không ngấm thuốc.* U xương sụn
– Chiếm 8-9% u xương nguyên phát.
– U xương sụn nhiều nơi ở cột sống thường gặp tuổi trung bình 21 tuổi, tổn thương đơn độc thường gặp độ tuổi 30. Ưu thế nam so với nữ.
– Khoảng 1-4% u xương sụn gặp ở cột sống. Mỏm gai và mỏm ngang là vị trí thường gặp nhất. U xương sụn nhiều nơi gặp trong 12% trường hợp.
– U xương sụn ít gây triệu chứng thần kinh.
– Vị trí: < 5% u xương sụn xảy ra ở cột sống – Cổ (50%, ưu tiên C2) > ngực (T8 > T4 > các mức khác) > thắt lưng > xương cùng. Mỏm gai/mỏm ngang > thân đốt sống.
– Đặc điểm hình ảnh:
+ Tổn thương xương có cuống hoặc không có cuống. Vỏ xương và khoang tủy liên tục với xương gắn liền. Có thể thấy vôi hóa sụn trong mũ sụn.
+ T1W: tăng tín hiệu trung tâm (tủy xương) được bao quanh bởi vỏ xương giảm tín hiệu. Mũ sụn hyaline giảm/đồng tín hiệu.
+ T2W: đồng đến tăng tín hiệu trung tâm (tủy xương) được bao quanh bởi vỏ xương giảm tín hiệu. Mũ sụn hyaline tăng tín hiệu.
+ Gado: có thể thấy tăng cường ngoại vi, vách ngăn trong mũ sụn.* Nang xương phình mạch
– Hiếm gặp, chiếm khoảng 1-6% các u xương nguyên phát.
– Thường gặp độ tuổi 10-30
– 20% ở cột sống, thường gặp ở cột sống cổ và cột sống ngực.
– Đau và sưng là triệu chứng phổ biến nhất. Có thể gây triệu chứng chèn ép thần kinh và gãy xương bệnh lý.
– Vị trí: 10-30% các trường hợp u nang xương phình mạch (ABCs) xảy ra ở cột sống/xương cùng. Xuất phát từ cung sau. 75-90% mở rộng vào thân đốt sống.
– Đặc điểm hình ảnh:
+ Khối u cung sau có chia thùy, có thể mở rộng vào thân đốt sống.
+ Mỏng vỏ xương. Phá hủy vỏ xương khu trú phổ biến.
+ Hiếm gặp: đốt sống phẳng. Tổn thương kéo dài đến hơn 1 mức đốt sống. Có thể liên quan đến xương sườn liền kề.
+ Viền tín hiệu thấp rõ ràng xung quanh khối u: Phản ánh màng xương và/hoặc giả bao.
+ Phù nề quanh khối u: tín hiệu cao trên T2W, STIR mở rộng ra ngoài ranh giới khối u. Ngấm thuốc sau tiêm.
+ Các khoang nang kích thước khác nhau trong khối u: chứa các mức dịch-dịch do các sản phẩm máu. Tín hiệu thay đổi. Các nang được ngăn cách bởi các vách ngăn có độ dày khác nhau. Sau tiêm ngấm thuốc ở ngoại vi, vách ngăn giữa các nang.
+ Một phần hoặc toàn bộ khối u có thể là đặc (ABC đặc): ngấm thuốc lan toả của các phần đặc.* U nguyên sống
– Đại thể: là khối choán chỗ giống chất keo, bờ phân múi, có vỏ bọc, xâm lấn tại chỗ. U có thể di căn vào hạch, phổi, xương, não và các tạng trong ổ bụng.
– Chiếm 1-2% các u xương các tính nguyên phát.
– Thường gặp tuổi 50-60, hiếm khi < 30 tuổi. Ưu thế ở nam.
– Vị trí: xương cùng cụt (50%), xương nền sọ (35%), thân sống (15%).
– Đặc điểm hình ảnh:
+ Tổn thương tiêu hủy, tiêu xương.
+ Hình thái: khối mô mềm dạng thuỳ múi, thường ở đường giữa với phá hủy xương. Khối mô mềm thường lớn không cân xứng so với sự phá hủy xương.
+ Vôi hóa trong khối u không định hình: xương cùng: > 70% – đốt sống: 30%.
+ T1W: giảm tín hiệu không đồng nhất đến đồng tín hiệu (so với tủy xương).
+ T2W: tăng tín hiệu so với dịch não tủy, đĩa đệm. Có thể có các vách ngăn tín hiệu thấp (sợi).
+ Gado: ngấm thuốc thay đổi: nhẹ đến mạnh.
+ 70% có vách bên trong và bao quanh bởi vỏ bao có tín hiệu thấp. Các thể chảy máu, tạo nang.* Sarcoma sụn
– Kích thước: Biến đổi, thường kích thước lớn khi được phát hiện.
– Hình thái: Tổn thương tiêu xương, có thể có chất nền sụn (vôi hóa “hình vòng và hình cung”). Hình thái chia thùy thường thấy. Có thể xuyên qua vỏ xương với sự mở rộng ngoài màng cứng hoặc cạnh cột sống.
– Đặc điểm hình ảnh:
+ Tổn thương tiêu xương, có thể thấy vôi hóa chất nền sụn.
+ T1W: Tín hiệu cường độ thấp đến trung bình. Mức độ khối mô mềm ngoài xương biến đổi.
+ T2W: Tín hiệu cao dạng chia thùy do hàm lượng nước cao của sụn hyaline. Các vùng tín hiệu thấp do vôi hóa.
+ Gado: ngấm thuốc ngoại vi và vách ngăn bên trong. Các vùng không ngấm thuốc đại diện cho sụn hyaline, nang nhầy, hoại tử.* Sarcoma xương
– Đặc điểm hình ảnh:
+ Hình ảnh tổn thương dạng thấm. Nhiều vùng nhỏ bị phá hủy xương.
+ Vùng chuyển tiếp rộng
+ Xơ cứng xương do tăng sinh xương chưa trưởng thành: 80%: Chất nền xương nhìn thấy trên hình ảnh X-quang hoặc CT.
+ Phá vỡ vỏ xương thường rộng rãi.
+ Phản ứng màng xương không liên tục, thường nhiều lớp.
+ Khối mô mềm: thường chứa xương chưa trưởng thành.
+ Có thể vượt qua khớp cùng chậu hoặc không gian đĩa đệm.
+ Các phần xương hóa đặc xương của khối u giảm cường độ tín hiệu trên tất cả các chuỗi xung.
+ Khối u không hóa xương giảm tín hiệu trên T1WI, tăng tín hiệu trên T2WI, STIR.
+ Có thể thấy mức dịch-dịch thấy trong sarcoma xương thể giãn mạch.* Sarcoma Ewing
– Tổn thương tiêu xương dạng thấm, vùng chuyển tiếp rộng – Khó xác định ranh giới khối u.
– Khó thấy sự phá hủy vỏ xương – Các lỗ nhỏ trên vỏ xương dễ thấy hơn trên CT.
– 50% có biểu hiện xâm lấn khối mô mềm ngoài xương, không vôi hóa.
– 5% xơ cứng (đại diện cho phản ứng của cơ thể, không phải chất nền của khối u).
– Có thể gây ra tình trạng đốt sống phẳng.
– Có thể liên quan đến 2 hoặc nhiều xương liền kề. Nếu các đốt sống liền kề bị ảnh hưởng, không thấy mất chiều cao đĩa đệm và xói mòn mâm đĩa như trong viêm tủy xương.
– Vùng trung tâm thường hoại tử.
– Ngấm thuốc không đồng nhất: khó phân biệt giữa khối u và phù nề quanh khối u.* Lymphoma
– Vị trí:
+ Ngoài màng cứng > trong màng cứng > trong tủy.
+ U lympho ngoài màng cứng: Ngực > thắt lưng > cổ. Mở rộng ngoài màng cứng từ bệnh lý đốt sống/cạnh cột sống liền kề.
+ U lympho xương: Xương dài > cột sống.
+ Thứ phát > nguyên phát: 30% các u lympho hệ thống có liên quan đến xương.
– Đặc điểm hình ảnh:
+ Khối ngoài màng cứng, có thể thấy xói mòn xương. Khối ở xương: phá hủy xương (30-40%).
+ T1W: khối ngoài màng cứng đồng tín hiệu (thường nhiều đoạn ± mở rộng qua lỗ tiếp hợp). Khối ở xương: giảm tín hiệu so với tủy xương bình thường (± mở rộng ngoài màng cứng).
+ T2W: khối ngoài màng cứng đồng hoặc tăng tín hiệu so với tủy sống. Khối ở xương: Biến đổi; đồng hoặc tăng tín hiệu.
+ Gado: Khối ngoài màng cứng: Tăng cường mạnh, đồng nhất. Khối ở xương: Tăng cường đồng nhất, lan tỏa.
+ Có thể chèn ép tủy.* Đa u tủy xương
– Thường gặp tuổi 50-60
– Vị trí: Bộ xương trục (tủy đỏ) > xương dài – Cột sống, hộp sọ (xương hàm dưới), xương sườn, xương chậu.
– Đặc điểm hình ảnh:
+ 87% gãy đốt sống giữa T6 và L4 => có thể gây hẹp ống sống, chèn ép tủy sống.
+ Loãng xương lan tỏa: 85%.
+ Nhiều vi tổn thương tiêu xương (< 5mm): 80%. Khoảng 1% tổn thương xơ cứng.
+ Khối mô mềm liền kề với sự phá hủy xương.
+ Tổn thương tủy xương khu trú: Tín hiệu thấp đến trung bình so với tủy xương trên T1W. Tăng tín hiệu trên T2W hoặc STIR. Ngấm thuốc sau tiêm.
+ Tổn thương tủy xương lan tỏa: tủy mỡ được thay thế bằng tín hiệu thấp trên T1W. Đồng hoặc giảm tín hiệu so với đĩa đệm. Ngấm thuốc lan tỏa.
+ Không điển hình: tín hiệu trên T1W loang lổ, không đồng nhất hoặc lốm đốm. Ngấm thuốc không đồng nhất sau tiêm.* Di căn cột sống
– Nguyên nhân: Chúng có thể phát sinh từ nhiều loại ung thư nguyên phát khác nhau, bao gồm: Ung thư tuyến tiền liệt (phổ biến nhất), ung thư vú (có thể hỗn hợp), ung thư tế bào chuyển tiếp (TCC), u thần kinh nội tiết, u nguyên bào tuỷ, u nguyên bào thần kinh, ung thư tuyến nhầy của đường tiêu hóa (ví dụ: ung thư đại tràng, ung thư dạ dày), u lympho Hodgkin, ung thư phổi tế bào nhỏ, ung thư tuyến giáp dạng tủy.
– Vị trí: Thân đốt sống và các thành phần phía sau. Phân bố tổn thương tỷ lệ thuận với tủy đỏ (thắt lưng > ngực > cổ).
– Kích thước: từ vài milimet đến toàn bộ thân đốt sống (đốt sống ngà).
– Hình thái: tổn thương xơ cứng hình tròn hoặc hỗn hợp tiêu hủy/xơ cứng, thường đa ổ, không liên tục
– Đặc điểm hình ảnh:
+ T1WI: giảm tín hiệu hoặc không có tín hiệu ở các vùng di căn xương. Có thể gãy lún xương. Có thể thấy mô mềm cạnh cột sống và ngoài màng cứng. Đĩa đệm thường được bảo tồn.
+ T2W / STIR: có thể tăng hoặc giảm tín hiệu.
+ Gado: mức độ ngấm thuốc thay đổi tùy thuộc vào mức độ xơ cứng.
– Nguyên nhân: Chúng có thể phát sinh từ nhiều loại ung thư nguyên phát khác nhau, bao gồm: Ung thư thận, ung thư phổi không tế bào nhỏ (NSCLC), ung thư tuyến giáp, u hắc tố, u lympho không Hodgkin (NHL), ung thư vú.
– Đặc điểm hình ảnh:
+ Vị trí tổn thương thân đốt sống và các thành phần phía sau. Phân bố tổn thương tỷ lệ thuận với tủy đỏ (thắt lưng > ngực > cổ).
+ Phá hủy xương hình tròn (do tăng trưởng ly tâm).
+ T1W: giảm tín hiệu, thay thế tủy xương tăng tín hiệu bình thường trên T1W. Sự tham gia lan tỏa của xương gây ra tín hiệu tủy xương thấp (đĩa đệm “sáng hơn” xương). Có thể gãy lún xương. Mô mềm cạnh cột sống và ngoài màng cứng. Đĩa đệm liên đốt sống thường được bảo tồn.
+ T2W: giảm tín hiệu → tăng tín hiệu so với tủy xương bình thường.
+ Gado: ngấm thuốc lan toả.2. Apxe ngoài màng cứng
– Nguyên nhân:
+ Khoảng 1/3 trường hợp có thể không xác định được nguồn gốc.
+ Staphylococcus aureus là tác nhân gây bệnh phổ biến nhất (57-73%). Mycobacterium tuberculosis là nguyên nhân phổ biến tiếp theo (25%). Nhiễm trùng do nấm là nguyên nhân ít phổ biến hơn.
+ Yếu tố tiền sử: Lạm dụng ma túy qua đường tĩnh mạch. Tình trạng suy giảm miễn dịch. Bệnh tiểu đường, suy thận mãn tính, nghiện rượu, ung thư, các bệnh mãn tính khác.
+ Tiếp từ chấn thương xuyên thấu, can thiệp phẫu thuật hoặc thủ thuật chẩn đoán.
+ Lan truyền từ nhiễm trùng lân cận trong mô mềm cạnh cột sống.
– Vị trí: cột sống ngực (50%), thắt lưng (35%), cột sống cổ (15%). Khoảng 80% trường hợp apxe ngoài màng cứng gặp ở phía sau.
– Lâm sàng: đau rễ thần kinh, yếu vận động, rối loạn cảm giác, rối loạn chức năng ruột, bàng quang hoặc liệt.
– Hình ảnh cộng hưởng từ:
+ Hình ảnh khối mô mềm ngoài màng cứng. Khoang ngoài màng cứng phía sau (80%) hoặc phía trước (20%).
+ Giảm hoặc đồng tín hiệu với tủy sống trên T1W.
+ Tăng tín hiệu trên T2W, STIR, DWI.
+ Thay đổi nhẹ tín hiệu thân đốt sống và đĩa đệm xung quanh.
+ Sau tiêm: ngấm thuốc lan tỏa, đồng nhất hoặc không chiếm 70% trường hợp – giai đoạn nung mủ.
+ Ngấm thuốc viền, thành dày hoặc mỏng, bao quanh vùng tín hiệu thấp của mủ. Ngấm thuốc màng cứng.
+ Tủy có thể tăng tín hiệu trên T2W do chèn ép, thiếu máu hay nhiễm trùng trực tiếp.3. Khối máu tụ
– Các triệu chứng và dấu hiệu của bệnh nhân sẽ phụ thuộc vào vị trí của khối máu tụ và mức độ chèn ép tủy sống/chùm đuôi ngựa. Thông thường sẽ có sự kết hợp giữa đau dữ dội và thiếu hụt thần kinh.
– Thường là các chảy máu tĩnh mạch tự phát, xảy ra trong bối cảnh rối loạn đông máu hoặc quá liều thuốc chống đông.
– Phổ biến nhất là ở vùng cổ-ngực, thường nằm phía sau bao màng cứng qua 2-4 đốt sống
– Nguyên nhân:
+ Tự phát: đặc biệt trong bệnh cảnh rối loạn đông máu hoặc dùng thuốc chống đông quá mức.
+ Chấn thương cột sống
+ Sau thủ thuật: chọc dò màng cứng, gây tê ngoài màng cứng
+ Dị dạng mạch máu
+ Khối u cột sống chảy máu
– Đặc điểm hình ảnh:
+ Khối giới hạn khoang ngoài màng cứng. Đặc điểm hình ảnh phụ thuộc giai đoạn khối máu tụ. Giai đoạn cấp tính tăng tỷ trọng tự nhiên (50-70HU).
+ T1W: đồng hoặc tăng tín hiệu với tủy sống
+ T2W: tăng tín hiệu không đồng nhất với những vùng giảm tín hiệu khu trú. Có thể thấy mức dịch – dịch.
+ SWI/T2*: giảm tín hiệu
+ Gado: không ngấm thuốc sau tiêm.4. Thông động tĩnh mạch
5. U mạch mỡ
– Hiếm gặp, khoảng 0,14-1,2% của tất cả các khối u cột sống. 2-3% của các khối u ngoài màng cứng.
– Thường gặp ở phụ nữ trung niên (40-50 tuổi).
– Đặc điểm hình ảnh:
+ Độ mở rộng trung bình > 2 thân đốt sống về chiều dài.
+ Khối ngoài màng cứng có tỷ trọng mỡ (-20 đến -60 HU) với các mô mềm rải rác.
+ Có thể chèn ép tủy sống.
+ T1W: thành phần mỡ tăng tín hiệu không đồng nhất, thành phần mạch tín hiệu trung gian.
+ T2W: tăng tín hiệu nhẹ so với dịch não tủy, thường không thấy dấu hiệu dòng trống flow voids, mạch máu có thể tăng kích thước.
+ Chuỗi xung xóa mỡ: thành phần mỡ giảm tín hiệu.
+ Gado: ngấm thuốc không đồng nhất, thành phần mỡ không ngấm thuốc, thành phần mạch máu ngấm thuốc sau tiêm.6. U mỡ ngoài màng cứng
– Vùng thắt lưng thường gặp nhất.
– Yếu tố thuận lợi:
+ Thừa glucocorticoid: điều trị steroid kéo dài (ví dụ cho bệnh hen suyễn): 55% – là nguyên nhân phổ biến nhất. Hội chứng Cushing nội sinh : 3%
+ Béo phì: 25%
+ Vô căn: 17%
+ Bệnh Scheuermann
+ Sau phẫu thuật cột sốn
– Đặc điểm hình ảnh:
+ Khối thuộc khoang ngoài màng cứng, túi màng cứng có thể bị thu hẹp => hình chữ Y.
+ T1: tăng tín hiệu
+ T2W: tăng tín hiệu
+ Chuỗi xung xóa mỡ: giảm tín hiệu => chất béo.7. Nang bao hoạt dịch
– Nang bao hoạt dịch là sự giãn nở của bao khớp liên thông với khoang khớp. Sự hình thành của nó liên quan đến thoái hóa khớp liên mấu, thường nằm ở cột sống thắt lưng, phổ biến hơn ở mức L4-L5.
– Thường gặp ở tuổi 60, với một chút ưu thế ở nữ giới.
– Nang bao hoạt dịch trung gian đại diện cho một khối ngoài màng cứng sau bên, nhô vào ống sống, trong khi nang bao hoạt dịch bên phát triển trong các mô cạnh cột sống.
– Có thể không có triệu chứng hoặc liên quan đến đau lưng dưới hoặc đau rễ thần kinh, thiếu hụt vận động hoặc cảm giác, bệnh lý tủy sống hoặc hội chứng đuôi ngựa.
– Trên MRI, xuất hiện dưới dạng một khối ranh giới rõ bên cạnh khớp liên mấu, tăng tín hiệu trên T2W, có thể ngấm thuốc sau tiêm; tăng tín hiệu trên T1W (thành phần protein).8. Nang dây chằng vàng
9. Nang màng tủy
– Các nang chứa dịch não tủy (CSF) và có thành mỏng. Chúng có thể nằm trong màng cứng hoặc ngoài màng cứng và có thể chứa mô thần kinh.
– Phân loại (Nabor):
+ Loại I: Nang màng tủy ngoài màng cứng không có mô thần kinh. Loại Ia: Nang màng nhện ngoài màng cứng. Loại Ib: Nang màng tủy xương cùng.
+ Loại II: Nang màng tủy ngoài màng cứng có chứa mô thần kinh (Ví dụ: Nang Tarlov).
+ Loại III: Nang màng nhện trong màng cứng.
+ Hiếm gặp. Thường gặp ở cột sống ngực (80%) > cột sống cổ (15%) > cột sống thắt lưng (5%).
+ 80% phía sau cột sống
+ Có thể trong màng cứng (Type III) hoặc ngoài màng cứng (Type IA).
+ Có thể là bẩm sinh hoặc mắc phải. Các nang màng nhện thứ phát thường do chấn thương, xuất huyết, viêm, phẫu thuật hoặc sau thủ thuật như chọc dò tủy sống, tiêm thuốc gây tê.
+ Dễ bỏ sót nếu không đè ép hay đẩy lệch tủy sống.
+ Hình ảnh cấu trúc dạng nang, đồng tín hiệu với dịch não tủy trên các chuỗi xung.
+ Không ngấm thuốc sau tiêm.
+ Các nang Tarlov, còn được gọi là nang quanh dây thần kinh, là các giãn nở chứa dịch não tủy (CSF) của bao rễ thần kinh tại hạch rễ lưng (rễ sau). Đây là các nang màng tủy loại II, theo định nghĩa, nằm ngoài màng cứng nhưng chứa mô thần kinh.
+ Nang Tarlov khá phổ biến và được tìm thấy ở khoảng 4.6% dân số, thường gặp hơn ở phụ nữ
+ Hầu hết các nang Tarlov không có triệu chứng, nhưng ở một số người, chúng có thể dẫn đến rối loạn chức năng thần kinh và đau. Những trường hợp này được gọi là nang Tarlov có triệu chứng ở xương cùng.
+ Đặc điểm phân biệt với những loại tổn thương dạng nang khác ở cột sống là: có sợi xơ của rễ dây thần kinh tuỷ sống phía trong thành nang.
+ Nang có thể lớn dần gây rộng ống sống bào mòn xương.
+ Tín hiệu tương tự dịch não tủy trên các chuỗi xung.
+ Không ngấm thuốc sau tiêm đối quang từ.10. U màng não tủy
– 80% gặp ở nữ giới.
– 25% các khối u nguyên phát của cột sống.
– U màng não có thể phát triển dưới màng cứng hoặc khoang ngoài màng cứng.
– Vị trí:
+ Trong màng cứng ngoài tủy > 95%. Hiếm khi có thể trong xương, ngoài màng cứng, hoặc thậm chí cạnh cột sống.
+ Cột sống ngực (80%) > cổ (16%) > thắt lưng (4%) – Tần suất vị trí tỷ lệ thuận với diện tích bề mặt của màng cứng trong cột sống.
– Hình thái:
+ Thường tròn hoặc hình bầu dục. Dạng dẹt hoặc phẳng dọc theo màng cứng.
+ Gắn kết rộng với màng cứng (thường là phía trước hoặc trước bên).
– Đặc điểm hình ảnh:
+ Vôi hóa trong 1-5%.
+ Thường đè đẩy tủy sống.
+ T1W: đồng tín hiệu với tủy sống.
+ T2W: Phần lớn đồng tín hiệu so với tủy sống – Giảm tín hiệu nếu có vôi hóa – Thoái hóa dạng nang trong 2-4%, tăng tín hiệu trên T2W. U màng não rất giàu mạch máu có thể có các khoảng trống dòng chảy giảm tín hiệu.
+ DWI: có thể hạn chế khuếch tán.
– Gado: ngấm thuốc mạnh đồng nhất sau tiêm. Có thể thấy dấu hiệu đuôi màng cứng.11. U bao dây thần kinh
– 30% các khối u nguyên phát của cột sống.
– U phát triển mở rộng lỗ liên hợp, xâm lấn ra phía ngoài màng cứng tạo hình ảnh tổn thương hình quả tạ.
– Vị trí:
+ 70-75% trong màng cứng ngoài tủy – Khối u trong màng cứng ngoài tủy phổ biến nhất.
+ 15% hoàn toàn ngoài màng cứng.
+ 15% dạng “quả tạ” – Cả trong và ngoài màng cứng.
+ Hiếm khi trong tủy.
+ Thường gặp cột sống ngực > cổ = thắt lưng.
– Đặc điểm hình ảnh:
+ Hình tròn hoặc chia thùy.
+ Khối có ranh giới rõ: trong lỗ liên hợp, cạnh cột sống, hoặc trong ống sống.
+ T1W: đồng hoặc giảm tín hiệu so với tủy sống, rễ thần kinh.
+ T2W: 75% tăng tín hiệu. 40% thay đổi dạng nang. 10% xuất huyết. Có thể gặp dấu hiệu hình bia – viền tín hiệu cao, trung tâm tín hiệu thấp.
+ Gado: ngấm thuốc đồng nhất, không đồng nhất, hoặc ngấm thuốc ngoại vi.12. U sợi thần kinh
– 13-65% bệnh nhân NF1 có u sợi thần kinh cột sống – 57% là tổn thương đơn độc.
– Vị trí:
+ Dưới màng cứng ngoài tủy.
+ Ngoài màng cứng/cạnh cột sống.
+ Liên quan đến rễ thần kinh, đám rối thần kinh, dây thần kinh ngoại biên.
+ NF1: vùng cổ, thắt lưng cùng. Một bên hoặc hai bên.
– Đặc điểm hình ảnh:
+ T1W: tín hiệu tương tự như tủy sống và rễ thần kinh.
+ T2W: đồng hoặc tăng tín hiệu. Dấu hiệu hình bia gợi ý nhưng không đặc trưng cho NF – Tăng tín hiệu ngoại vi – Trung tâm giảm tín tín hiệu. Các vách ngăn giảm tín hiệu xuyên suốt NF dạng đám rối.
+ STIR: tăng tín hiệu.
+ Gado: ngấm thuốc nhẹ đến vừa phải – Tương đối đồng nhất.
Tài liệu tham khảo
* Vertebral haemangioma – Dr Dalia Ibrahim and Dr Matthew Mapes
* The Spinal Epidural Space: What can you find? – L. Zambrana Aguilar, J. L. rueda-vicente, C. M. Martinez Porras
* Differential diagnosis of epidural lesion of the spine : MR and CT correlation – D. Han, J.-H. Lee, M. J. Kang
* Extramedullary cystic lesions of the spine – pictorial review – C. Pinheiro, M. C. Diogo, M. Ferreira
* What we need to know about Epidural Space. Anatomy and Pathology – N. FLORES, J. C. GUERRA SALAZAR; Quito/EC
* Imaging of spinal epidural lesions – I. A. Alorainy; Riyadh/SA
* Intradural and extradural dorsal spinal pediatric lesions – L. Riaza Martin, M. Pérez Rubiralta, C. Perez Balagueró
* MRI U cột sống ngoài màng cứng – Ts. Lê Văn Phước
* Vertebral hemangioma: radiologist, do you really know what you are dealing with? – R. Colantonio, S. Gaudino, M. Martucci
* Radiology Illustrated Spine – Heung Sik Kang, Joon Woo Lee, Jong Won Kwon
* CT and MRI of the Whole Body, 6e – John R. Haaga, MD
* Spine bone tumors in children. A pictorial review – E. García Esparza, S. I. Sirvent, M. López Pino, I. Solis Muniz, G. Albi Rodríguez; Madrid/ES
* Spine primary tumors, the differential diagnosis the radiologist must think of – F. Boschini Franco, H. P. Costa, P. H. R. Q. da Silva, A. C Valim, M. B. Rodrigues, G. G. Cerri; Sao Paulo/BR
* Benign tumors of the spine – H. Riahi
* What’s around the spinal cord? Imaging features of extramedullary diseases – Nicola Romano





# Cập nhật nội dung bài viết & Case lâm sàng 26/3/2024
Bài rất hay. Cảm ơn.
# Cảm ơn nhận xét của bạn !
# Cập nhật nội dung bài viết & Case lâm sàng 14/12/2023
# Cập nhật nội dung bài viết & Case lâm sàng 30/11/2023
# Cập nhật nội dung bài viết & Case lâm sàng 29/6/2023