A. Xương hóa đá
I. Đại cương
– Bệnh Albers – Schonberg hay còn gọi là bệnh xương hóa đá (Osteopetrosis) là một rối loạn di truyền không phổ biến do các tế bào hủy xương bị khiếm khuyết. Xương trở nên cứng và dày, nhưng cấu trúc bất thường của chúng thực sự khiến chúng yếu và giòn.
– Tỷ lệ mắc bệnh ước tính là 1/100.000-500.000 dân
– Biểu hiện, trong phần lớn các trường hợp, là gãy xương do xương yếu. Gãy xương thường theo chiều ngang với nhiều vùng hình thành can xương và lành lại bình thường.
– Giai đoạn sớm, khi trung tâm tạo huyết tố vẫn còn và trở thành tăng sản trong gan, lách và hạch bạch huyết để bù đắp khả năng tạo máu của tủy xương.
– Giai đoạn muộn, thường kèm theo biến chứng thiếu máu giảm sản kéo dài, giảm tiểu cầu, tăng sản của hạch bạch huyết, gan và lách rất lớn. Chảy máu ồ ạt do giảm sản tiểu cầu và sụn sườn và tổ chức xốp của sự nhiễm trùng cơ hội, là nguyên nhân thông thường dẫn đến tử vong.
II. Phân loại
– Thể trội trên NST thường: bệnh nhân có khả năng biểu hiện bệnh khi nhận được một NST bệnh từ bố hoặc từ mẹ. Triệu chứng nhẹ bắt đầu từ cuối thời thơ ấu cho đến khi trưởng thành. Đây là dạng phổ biến nhất. Nhiều bệnh nhân không có triệu chứng và chỉ được chẩn đoán khi bị viêm tủy xương, đặc biệt là ở hàm dưới. Các triệu chứng khác bao gồm đau xương, gãy xương tái phát, đau lưng và viêm khớp thoái hóa.
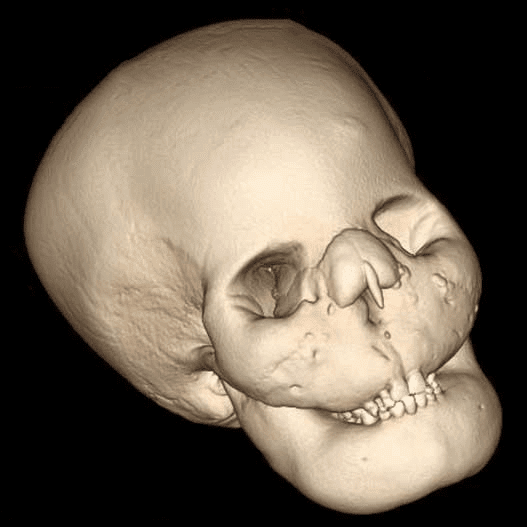
– Thể lặn trên NST thường: người bệnh cần phải được di truyền cả 2 NST lặn từ bố và mẹ. Thể bệnh này còn gọi là dạng ác tính ở trẻ sơ sinh. Triệu chứng xuất hiện ngay khi trẻ chào đời và rút ngắn tuổi thọ của bé. Các đặc điểm lâm sàng bao gồm chậm phát triển, rối loạn hình thái, liệt dây thần kinh do hẹp ống xương, nhiễm trùng tái phát do khiếm khuyết trong hệ thống miễn dịch và các vấn đề về huyết học do suy tủy xương.
– Thể gen lặn trên NST giới tính X: cực kỳ hiếm, chỉ có một vài trường hợp được ghi nhận trên thế giới, chủ yếu ảnh hưởng đến nam giới.
Tài liệu tham khảo
* Osteogenesis Imperfecta Symptoms – Arthur Schoenstadt, MD
* Osteopetrosis – R. Manges Smith, M.D
* Cranial MR Imaging of Osteopetrosis –




# Cập nhật nội dung bài viết & Case lâm sàng 20/12/2024
# Cập nhật nội dung bài viết & Case lâm sàng 13/12/2024
# Cập nhật nội dung bài viết & Case lâm sàng 19/8/2022
# Cập nhật nội dung bài viết & Case lâm sàng 13/3/2022
# Cập nhật nội dung bài viết 20/1/2020