I. Đại cương
– Gan nhiễm mỡ (Hepatic Steatosis) là thuật ngữ dùng để mô tả tình trạng mỡ bị tích tụ quá nhiều trong gan. Ở người bình thường, lượng mỡ trong gan rất thấp, chỉ chiếm từ 2-4% trọng lượng của gan. Nhưng trong bệnh gan nhiễm mỡ, mỡ sẽ chiếm ≥ 5-10% trọng lượng của gan.
– Bệnh gan nhiễm mỡ là sự tích tụ bất thường của triglyceride và các lipid khác bên trong tế bào gan. Tình trạng này có thể lan rộng và liên quan đến viêm, với khả năng tiến triển thành xơ gan, xơ hóa gan và suy gan.
– Là quá trình tích lũy mỡ trong tế bào gan có thể khu trú hoặc lan tỏa, có 2 thể:
+ Thể không bào lớn: do ứ đọng mỡ trong nguyên sinh chất, là thể hay gặp nhất.
+ Thể không bào nhỏ: do thoái hóa mỡ của bộ ty tể cấp tính.
– Tỷ lệ mắc bệnh gan nhiễm mỡ liên quan đến rối loạn chuyển hóa trên toàn cầu đang gia tăng và được ước tính là 30% dân số toàn cầu vào năm 2023. Đây hiện là bệnh gan mạn tính phổ biến nhất và tỷ lệ mắc dự kiến sẽ tăng lên hơn 55% vào năm 2040.
– Sinh thiết gan là tiêu chuẩn vàng để chẩn đoán, định nghĩa mô học yêu cầu tối thiểu 5% gan nhiễm mỡ dạng giọt lớn (macrovesicular steatosis).
* Nguyên nhân
– Rối loạn chuyển hóa: đây là nguyên nhân hàng đầu của bệnh gan nhiễm mỡ liên quan đến rối loạn chuyển hóa. Tình trạng này thường liên quan đến béo phì, tiểu đường loại 2, hội chứng chuyển hóa và kháng insulin.
– Tiêu thụ rượu: tiêu thụ rượu quá mức là nguyên nhân chính của bệnh gan nhiễm mỡ liên quan đến rượu.
– Sử dụng thuốc hoặc chất độc: một số loại thuốc, chẳng hạn như corticosteroids hoặc methotrexate, có thể dẫn đến tổn thương gan do thuốc (DLI), gây tích tụ mỡ trong gan.
– Các bệnh di truyền: ví dụ như bệnh Wilson, nơi tích tụ đồng trong cơ thể gây tổn thương gan, hoặc các bệnh di truyền hiếm gặp khác.
– Không rõ nguyên nhân
– Yếu tố thuận lợi: chế độ ăn uống không lành mạnh, ít vận động, và các bệnh mãn tính khác cũng có thể góp phần dẫn đến bệnh này.
Tài liệu tham khảo
* Imaging patterns of hepatic steatosis on multidetector CT – K.K. Kani, M. Moshiri, C. Cuevas, J.H. Lee
* Imaging-based Quantification of Hepatic Fat: Methods and Clinical Applications – Xiaozhou Ma, MD, Nagaraj-Setty Holalkere, MD
* Fatty Liver: Imaging Patterns and Pitfalls – Okka W. Hamer, MD, Diego A. Aguirre, MD
* Liver fat imaging—a clinical overview of ultrasound, CT, and MR imaging – Yingzhen N Zhang, MD, Kathryn J Fowler, MD, Gavin Hamilton, PhD
* Assessment of liver steatosis with CT in obese patients – E. Konstantatou, A. Karahaliou, A. KARATZAS
* Fat in the liver: diagnosis and characterization – Carlos Valls, Ricardo Iannacconne, Esther Alba
* Fat-containing lesions of the liver: radiologic-pathologic correlation – Srinivasa R Prasad, Hanlin Wang, Humberto Rosas
* Fat-containing lesions of the liver: cross-sectional imaging findings with emphasis on MRI – Ceyla Basaran, Musturay Karcaaltincaba, Deniz Akata
* State-of-the-art MR Imaging of Fat-containing Focal Lesions of the Liver – Joanna Podgorska, Agnieszka Anysz-Grodzicka, Andrzej Cieszanowski
* Gamut of focal fatty lesions in the liver: imaging manifestations with emphasis on magnetic resonance imaging – Najla Fasih, Alampady Krishna Prasad Shanbhogue, Seng Thipphavong
* Radiologic evaluation of nonalcoholic fatty liver disease – Seung Soo Lee, Seong Ho Park
* Imaging of hepatic steatosis and fatty sparing – Musturay Karcaaltincaba, Okan Akhan
* Hepatic Steatosis: Etiology, Patterns, and Quantification – Ilkay S Idilman, Ilknur Ozdeniz, Musturay Karcaaltincaba
* Radiology Illustrated Hepatobiliary and Pancreatic Radiology – Byung Ihn Choi
* Management of fatty liver sparing as a finding on US – is the follow-up enough? – V. Milotic, T. Pranjkovic, V. Kos, I. Hrstic, D. Ikic, K. Klaric, L. PENEZIC, M. Poduje, I. Grgorinić; Pula/HR
* A critical approach to the evaluation of fat-containing liver lesions – G. Porrello, R. Cannella, F. Agnello, F. Midiri, M. Galia, G. Brancatelli

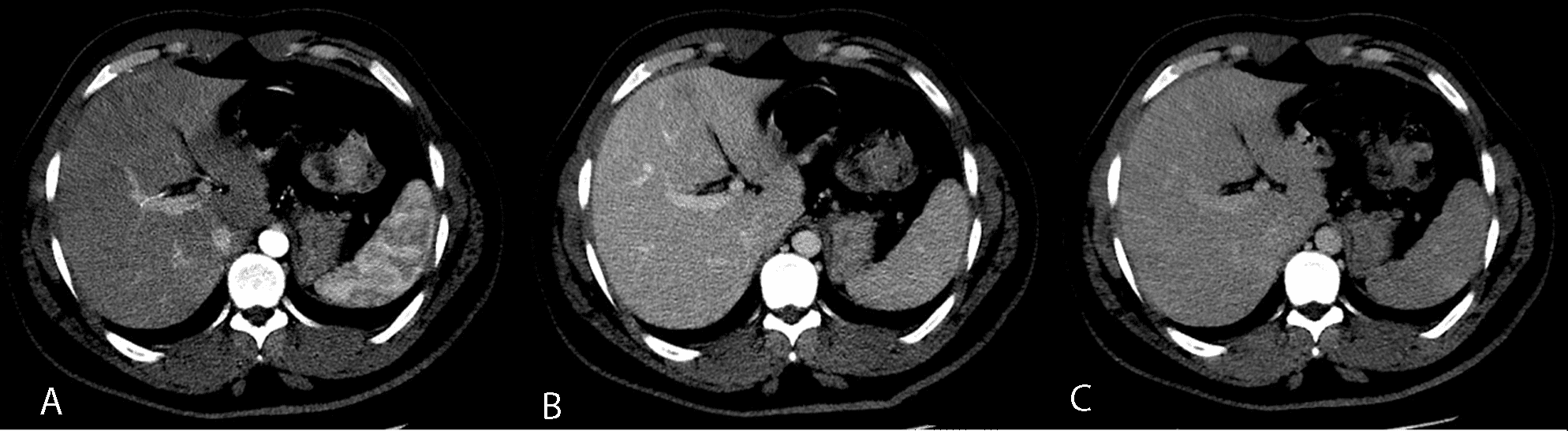
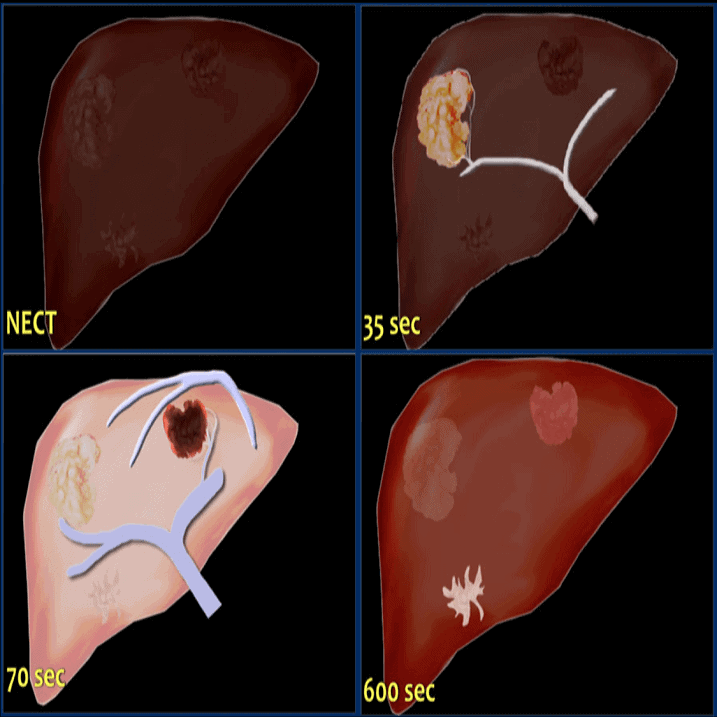
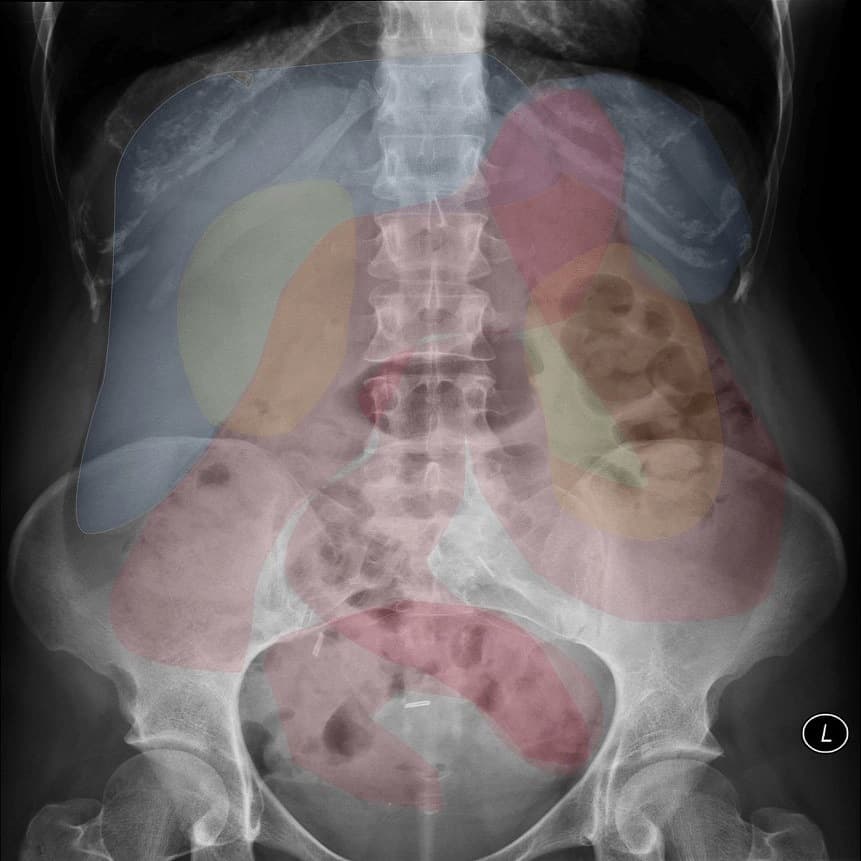
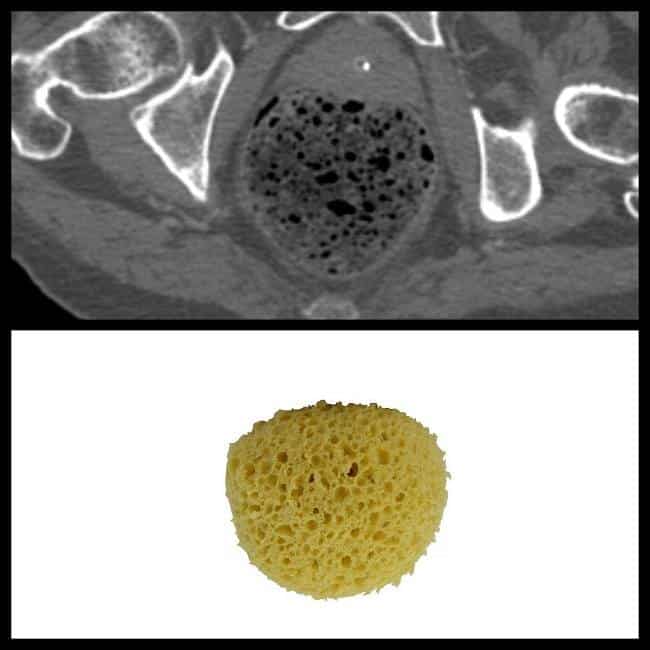
# Cập nhật nội dung bài viết & Case lâm sàng 24/3/2025
# Cập nhật nội dung bài viết & Case lâm sàng 23/3/2025
# Cập nhật nội dung bài viết & Case lâm sàng 19/3/2025
# Cập nhật nội dung bài viết & Case lâm sàng 12/4/2024
# Cập nhật nội dung bài viết & Case lâm sàng 23/2/2024