I. Đại cương
– Chấn thương tụy – tá tràng là bệnh lý hiếm gặp trong chấn thương bụng kín, chiếm 3-15% chấn thương bụng.
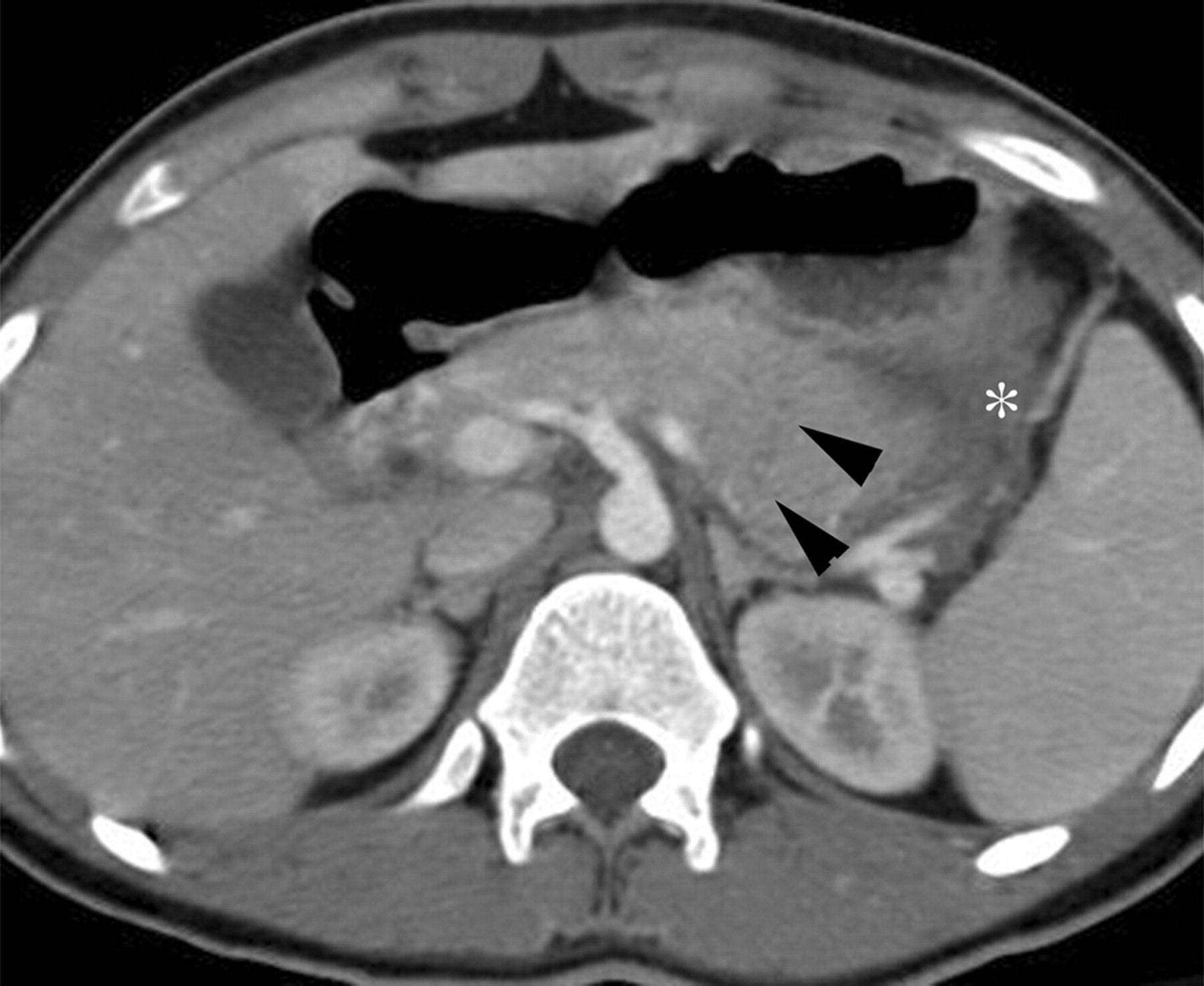
– Khối tá tụy nằm sau sau phúc mạc, chẩn đoán thường muộn do triệu chứng ban đầu kín đáo, dễ bỏ sót, dẫn tới biến chứng nặng.
– Chấn thương tụy – tá tràng bao gồm các tổn thương tụ máu, đụng dập, vỡ, dập nát, có thể chỉ ở tá tràng hoặc đơn thuần hoặc cả hai.
– Điều trị chấn thương tá tụy hiện vẫn còn nhiều vấn đề gây tranh cãi. Chấn thương tá tràng được điều trị bằng khâu kín ngay thì đầu, khâu kín kèm giảm áp bằng mở thông tá tràng. Trong điều trị chấn thương ở thân và đuôi tụy đã tương đối thống nhất thì xử trí chấn thương nặng ở đầu tụy và chấn thương tá tụy phối hợp còn là vấn đề cần thảo luận, nhất là chỉ định cắt bỏ khối tá tụy trong cấp cứu.
Tài liệu tham khảo
* Chấn thương tá tụy – PGS.TS Nguyễn Duy Huề
* Siêu âm tổng quát – GS.TS Phạm Minh Thông
* Traumatic Retroperitoneal Injuries: Review of Multidetector CT Findings – Kevin P. Daly, MD, Christopher P. Ho, MD
* Blunt Trauma of the Pancreas and Biliary Tract: A Multimodality Imaging Approach to Diagnosis – Avneesh Gupta, Joshua W. Stuhlfaut, Keith W. Fleming
* CT in blunt pancreatic trauma: The value of initial and sequential examinations – W. Szmigielski, A. Darweesh, H. Kassem, M. Ismail, S. Alhilli; Doha/QA
* Multimodality imaging of Pancreatic Trauma and Complications: What the Surgeon wants to know – F. Iacobellis, R. Danzi, A. Perillo
* Diagnosis and Classification of Pancreatic and Duodenal Injuries in Emergency Radiology – Ulrich Linsenmaier, Stefan Wirth, Maximilian Reiser, Markus Körner
* Imaging to Intervention in Pancreatic Injury: A roller Coaster for Radiologist and surgeon – D. A. V. Illur, R. Yadav, S. Gamanagatti, A. Kumar, A. Gupta
* Pancreatic Trauma: Imaging Review and Management Update – Andres R. Ayoob , James T. Lee, Keith Herr, Christina A. LeBedis, Ashwin Jain, Jorge A. Soto, Jihoon Lim, Gayatri Joshi, Joseph Graves, Carrie Hoff, Tarek N. Hanna
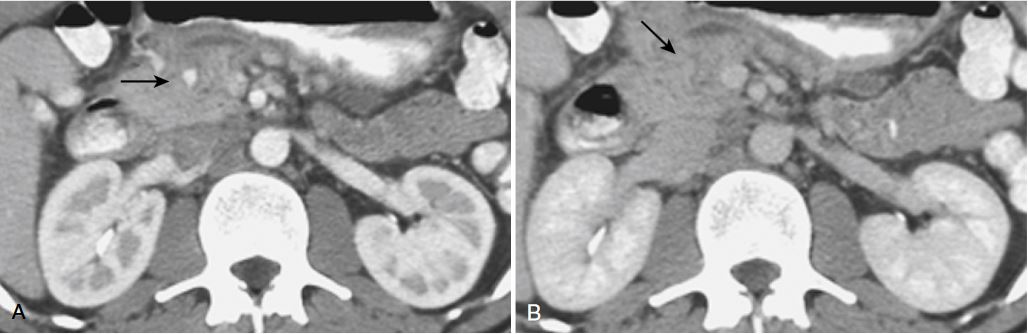
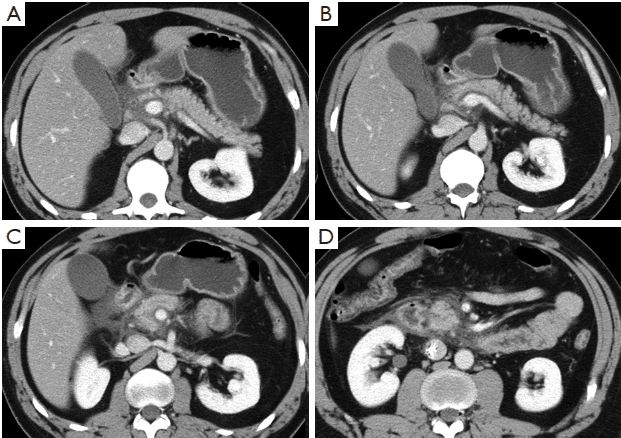
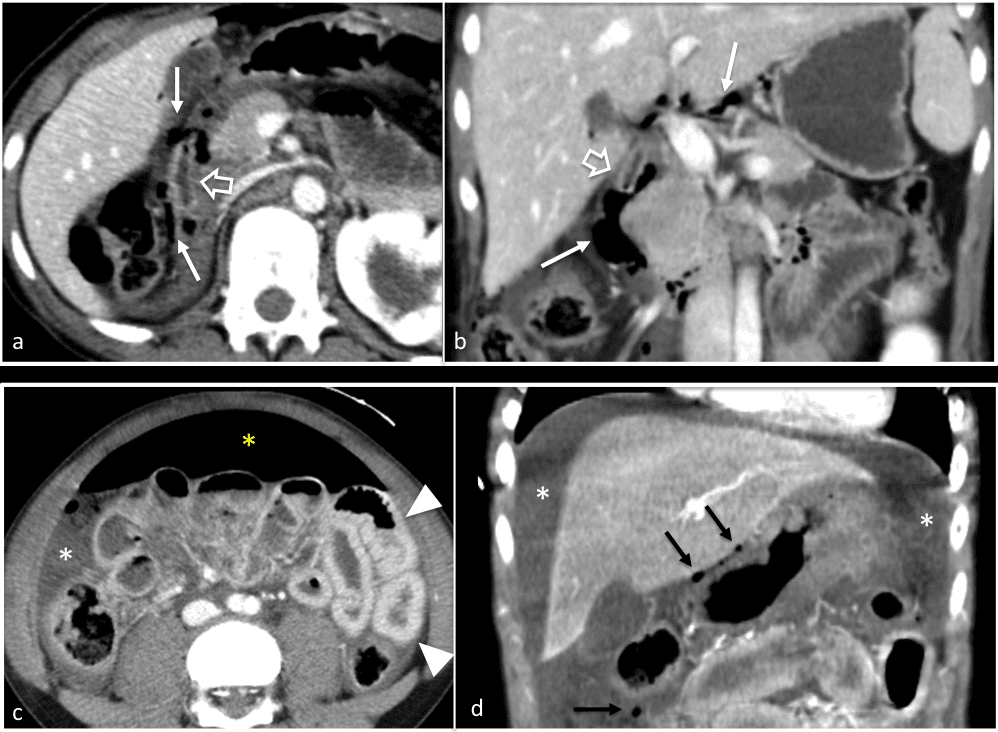
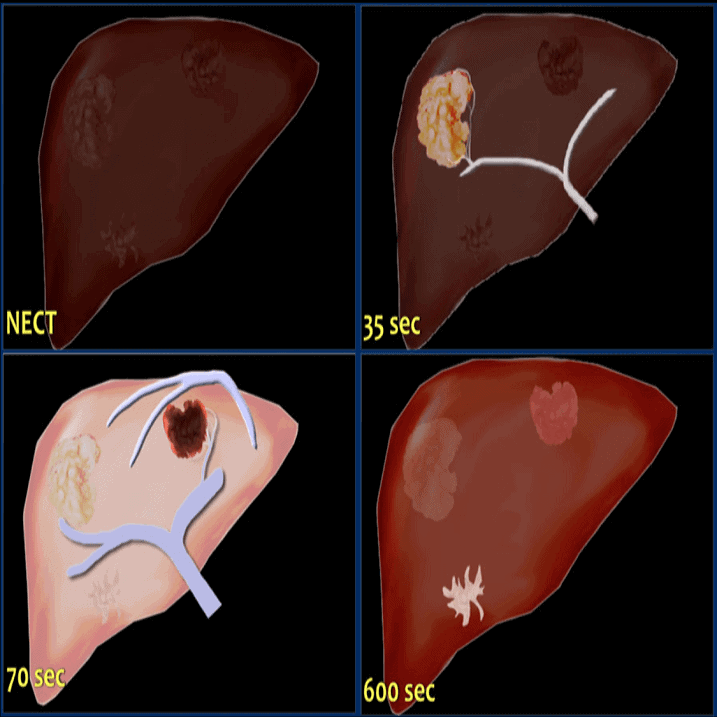
# Cập nhật nội dung bài viết & Case lâm sàng 15/5/2025
# Cập nhật nội dung bài viết & Case lâm sàng 20/3/2025
# Cập nhật nội dung bài viết & Case lâm sàng 15/10/2023
# Cập nhật nội dung bài viết & Case lâm sàng 21/8/2023
# Cập nhật nội dung bài viết & Case lâm sàng 12/8/2023