I. Đại cương
– Viêm đại tràng (Colitis) là tình trạng niêm mạc đại tràng bị viêm nhiễm gây tổn thương khu trú hoặc lan toả với nhiều mức độ khác nhau. Trường hợp nhẹ có xuất hiện các ổ viêm gây đau đớn. Giai đoạn nặng có thể xuất hiện các ổ loét, xuất huyết, hay có thể là những ổ áp xe ở đại tràng. Viêm đại tràng kéo dài dai dẳng, khó điều trị dứt điểm và ảnh hưởng rất lớn đến sức khỏe, sinh hoạt của người bệnh…
* Phân loại tổn thương
– Viêm đại tràng do xạ trị (Radiation Colitis)
– Bệnh viêm ruột (Inflammatory Bowel Disease)
+ Viêm loét đại tràng (Ulcerative colitis)
+ Bệnh Crohn
– Viêm đại tràng thiếu máu (Ischemic Colitis)
– Viêm đại tràng do nhiễm khuẩn (Infectious Colitis)
– Viêm đại tràng giả mạc (Pseudomembranous Colitis)
– Viêm đại tràng giảm bạch cầu (Typhlitis)
NỘI DUNG WEB
» 422 Bài giảng chẩn đoán hình ảnh
» X-quang / Siêu âm / CT Scan / MRI
» 25.000 Hình ảnh case lâm sàng
ĐỐI TƯỢNG
» Kỹ thuật viên CĐHA
» Sinh viên Y đa khoa
» Bác sĩ khối lâm sàng
» Bác sĩ chuyên khoa CĐHA
Nội dung Bài giảng & Case lâm sàng thường xuyên được cập nhật !
Đăng nhập Tài khoản để xem Nội dung Bài giảng & Case lâm sàng !!!
– Viêm loét đại tràng (Ulcerative colitis) là bệnh lý viêm tự phát hiếm thấy, liên quan trước hết tới niêm mạc và dưới niêm mạc đại tràng. * Chẩn đoán X-Quang – Chụp đại tràng cản quang: bằng baryte thông thường hoặc phương pháp chụp khung đại tràng đối quang kép cho phép chẩn đoán viêm đại tràng với độ chính xác cao, tuy nhiên chống chỉ định chụp đối quang kép trong trường hợp viêm loét đại tràng cấp tính vì có nguy cơ biến chứng thủng đại tràng. => Case lâm sàng 1: + Hình ảnh giả polyp của các đảo niêm mạc còn sót lại trong khi các đảo niêm mạc khác bị mất dần đi. * Chẩn đoán siêu âm => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: * Cắt lớp vi tính – Dấu hiệu “Halo sign”: một vòng suy giảm thấp trong thành ruột do sự lắng đọng chất béo dưới niêm mạc, thường thấy trong viêm loét đại tràng hơn ở bệnh Crohn, lớp dưới niêm mạc và lớp cơ, thanh mạc tăng cường ngấm thuốc. Trong bệnh Crohn, thành ruột có xu hướng tăng cường đồng nhất, mặc dù phù trong thành có thể dẫn đến vòng giảm tỷ trọng. – Sự phát triển xơ mỡ quanh trực tràng và hẹp lòng trực tràng: dẫn đến mở rộng không gian trước xương cùng. Không đặc hiệu và có thể có mặt trong bệnh Crohn, viêm loét đại tràng, viêm đại tràng giả mạc hoặc viêm đại tràng bức xạ. => Case lâm sàng 1: – Hình ảnh giả polyp cũng có thể thấy nếu đủ lớn, hình thành do sự hợp lưu của niêm mạc bình thường giữa ổ loét. – Sự hẹp đại tràng, cùng với mất các nếp niêm mạc, ngắn lại của đại tràng tạo nên hình ảnh ống cứng với thành ống dày đều. * Phân biệt bệnh Crohn – Viêm đại tràng do bức xạ là tình trạng viêm tổn thương đại tràng do xạ trị gây ra. Tình trạng này thường liên quan đến điều trị ung thư tuyến tiền liệt hoặc ung thư cổ tử cung. (Xem bài: Thiếu máu mạc treo ruột ↵) – Viêm đại tràng nhiễm trùng là tình trạng viêm đại tràng do nguyên nhân nhiễm trùng, bao gồm nhiễm khuẩn, vi rút, nấm, hoặc ký sinh trùng. – Đặc điểm hình ảnh: => Case lâm sàng 1: vi khuẩn => Case lâm sàng 2: amip => Case lâm sàng 3: lao – Viêm đại tràng màng giả (Pseudomembranous Colitis) là bệnh nhiễm khuẩn ở đại tràng do vi khuẩn Clostridium difficile gây ra. Vi khuẩn C. difficile được tìm thấy trên khắp môi trường – trong đất, không khí, nước, phân người và động vật, và các sản phẩm thực phẩm, chẳng hạn như thịt chế biến. – Đặc điểm hình ảnh: + Niêm mạc phù nề không đều. + Thành ruột có thể giảm tỷ trọng do phù nề hoặc viêm, lớp niêm mạc tăng cường ngấm thuốc sau tiêm do xung huyết => dấu hiệu bia bắn (2 hoặc 3 vòng đồng tâm). + Thường kèm theo giãn đại tràng và thâm nhiễm mỡ nhẹ xung quanh. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: => Case lâm sàng 9: => Case lâm sàng 10: => Case lâm sàng 11: => Case lâm sàng 12: => Case lâm sàng 13: => Case lâm sàng 14: – Typhlitis hay còn gọi là viêm đại tràng giảm bạch cầu, là một tình trạng viêm hoại tử thường bắt nguồn từ manh tràng và thường lan sang đại tràng lên, ruột thừa hoặc đoạn cuối hồi tràng. – Dày thành ruột đồng tâm quanh chu vi thường là tổn thương lành tính, dày lệch tâm thường là tổn thương ác tính. – < 5cm: ung thư biểu mô tuyến thường biểu hiện dày thành trên một đoạn ngắn. – Loại 1: White Attenuation – Loại 2: Gray Attenuation – Loại 3: Water target sign – Loại 4: Fat target sign – Loại 5: Black Attenuation => Case lâm sàng 1: giả khí thành ruộtII. Chẩn đoán hình ảnh
1. Viêm loét đại tràng
– Thường xuất hiện ở người trẻ (15-40 tuổi) và phổ biến hơn ở nam giới, nhưng khởi phát bệnh sau tuổi 50 cũng có thể gặp.
– Nguyên nhân viêm loét đại trực tràng đến nay cũng chưa rõ, nhưng bệnh có liên quan tới quá trình đáp ứng miễn dịch. Viêm loét đại tràng chảy máu và bệnh Crohn được gọi chung là nhóm bệnh viêm ruột (Inflammatory Bowel Disease – IBD). Giả thuyết chính bao gồm: dị ứng với những thành phần của thức ăn và đáp ứng miễn dịch bất thường với vi khuẩn hay các antigen tự miễn (self-antigens); hậu quả sau cùng là viêm niêm mạc thứ phát do tẩm nhuận tế bào miễn dịch.
– Vị trí tổn thương:
+ 95% trường hợp viêm loét đại tràng có tổn thương ở trực tràng.
+ 50% trường hợp có tổn thương giới hạn ở trực tràng và đại tràng sigmoid.
+ 30-40% trường hợp có tổn thương đã vượt ra khỏi đại tràng sigmoid, nhưng chưa lan tỏa hết đại tràng.
+ 20% trường hợp có viêm toàn bộ đại tràng.
– Tổn thương bao gồm các vết loét nông, phù nề và sung huyết. Thường có triệu chứng tiêu chảy mãn tính (đôi khi có máu) kèm theo mót rặn, đau và sốt.
– Các biến chứng của viêm loét đại tràng: hẹp, thường 2-3cm hoặc dài hơn và chủ yếu ở đại tràng ngang và trực tràng; ung thư đại trực tràng; chảy máu.
– Chụp bụng không chuẩn bị: phù nề niêm mạc có thể gây dày các nếp đại tràng nhô vào lòng đại tràng giống như ngón tay => dấu ấn ngón tay “Thumbprinting Sign”.
– Các hình ảnh có thể thấy:
+ Hình ảnh ổ loét đọng thuốc hình cúc áo “collar button” khi niêm mạc bị loét.
+ Trong trường hợp viêm loét đại tràng mạn tính có hình ảnh ống cứng: nếp niêm mạc bị mất, lòng đại tràng nhỏ lại và đoạn đại tràng ngắn lại.
– Tổn thương viêm trên một đoạn kéo dài, thường > 10cm.
– Dày thành đại tràng do phản ứng viêm và phù nề, dày quanh chu vi.
– Cấu trúc lớp đại tràng vẫn được bảo tồn, thường tổn thương chỉ khu trú lớp niêm mạc và dưới niêm mạc.
– Sự phù nề làm cho lớp niêm mạc trở nên giảm hồi âm và lớp dưới niêm mạc lại tăng hồi âm hơn so với bình thường => hình ảnh bia bắn trên mặt cắt ngang, trên mặt cắt dọc có hình ảnh cây đàn xếp thành dày.
– Hạch mạc treo có thể có hoặc không.
– Dịch xuất tiết trong ổ bụng.
– Hình ảnh CT cũng giống như hình ảnh chụp khung đại tràng cản quang. Ngoài ra còn đánh giá được độ dày thành đại tràng (< 10mm), đánh giá tính chất tổn thương hồi tràng nếu có và đánh giá các biến chứng như thủng hoặc áp xe. Để đánh giá tốt hình ảnh đại tràng cần thụt tháo phân và thụt nước để làm căng thành đại tràng.
– Tính chất dày thành trong viêm loét đại tràng thường dày đều theo chu vi. Độ dày thành thường từ 5-10mm. Với tính chất ngấm thuốc hình bia (nhiều lớp). Xung quanh đoạn đại tràng có thể thấy lớp mỡ bị thâm nhiễm.
– Viêm hạch mạc treo gợi ý bệnh Crohn chứ không phải viêm loét đại tràng, mặc dù dấu hiệu này không đặc hiệu cho bệnh viêm ruột.
– Trong thể viêm loét đại tràng mạn tính thì có thể thấy hình ảnh tích mỡ dưới niêm mạc ở trực tràng cũng như dày lớp mỡ quanh trực tràng.
– Vị trí tổn thương Crohn:
+ 70-80% tổn thương ở ruột non
+ 50% tổn thương cả ruột non & đại tràng
+ 15-20% tổn thương đơn độc ở đại tràng2. Bệnh Crohn
[gallery link="file" ids="138148,138127,138162,138163,138164,138177"]3. Viêm do xạ trị
– > 50% bệnh nhân có liều xạ > 3,000 cGy có biểu hiện viêm ruột cấp tính với biểu hiện đau, tiêu chảy, chảy máu trực tràng.
– Viêm đại tràng do bức xạ có thể phát triển từ 6 tháng đến 5 năm sau xạ trị vùng.
– Đặc điểm hình ảnh:
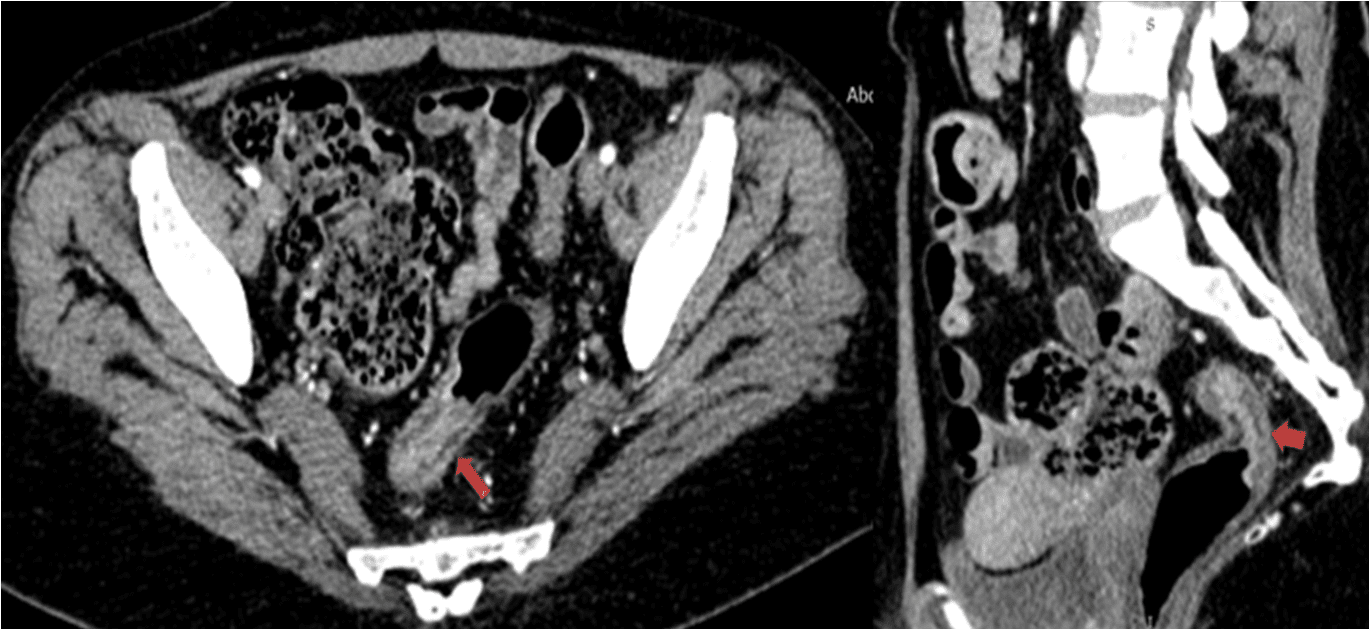
+ Giai đoạn cấp tính: có thể xuất hiện dưới dạng co thắt, niêm mạc không đều hoặc dày lớp dưới niêm mạc dạng nốt. Tăng kích thước khoang trước xương cùng.
+ Giai đoạn viêm mạn: biểu hiện dày thành trực tràng, hẹp lòng trực tràng (đoạn dài hoặc ngắn). Biến chứng hiếm gặp bao gồm loét và lỗ rò trực tràng.4. Viêm do thiếu máu
[gallery link="file" columns="5" ids="76350,138169,138170,138173,138184"]5. Viêm do nhiễm trùng
– Có nhiều nguyên nhân gây viêm đại tràng nhiễm trùng.
+ Vi khuẩn: Shigella Salmonella, Yersinia, Campylobacter, Staphylococcus và Chlamydia trachomatis
+ Nhiễm nấm: histoplasmosis, mucormycosis và Actinomycosis.
+ Virus: herpesvirus, cytomegalovirus và rotavirus.
+ Ký sinh trùng: amíp và sán máng.
+ Biểu hiện không đặc hiệu của các nhóm nguyên nhân khác nhau với hình ảnh dày thành đại tràng.
+ Tăng cường ngấm thuốc lớp niêm mạc.
+ Có thể có viền giảm tỷ trọng trong thành do phù nề.
+ Thâm nhiễm mỡ quanh đại tràng.
+ Dịch ổ bụng.
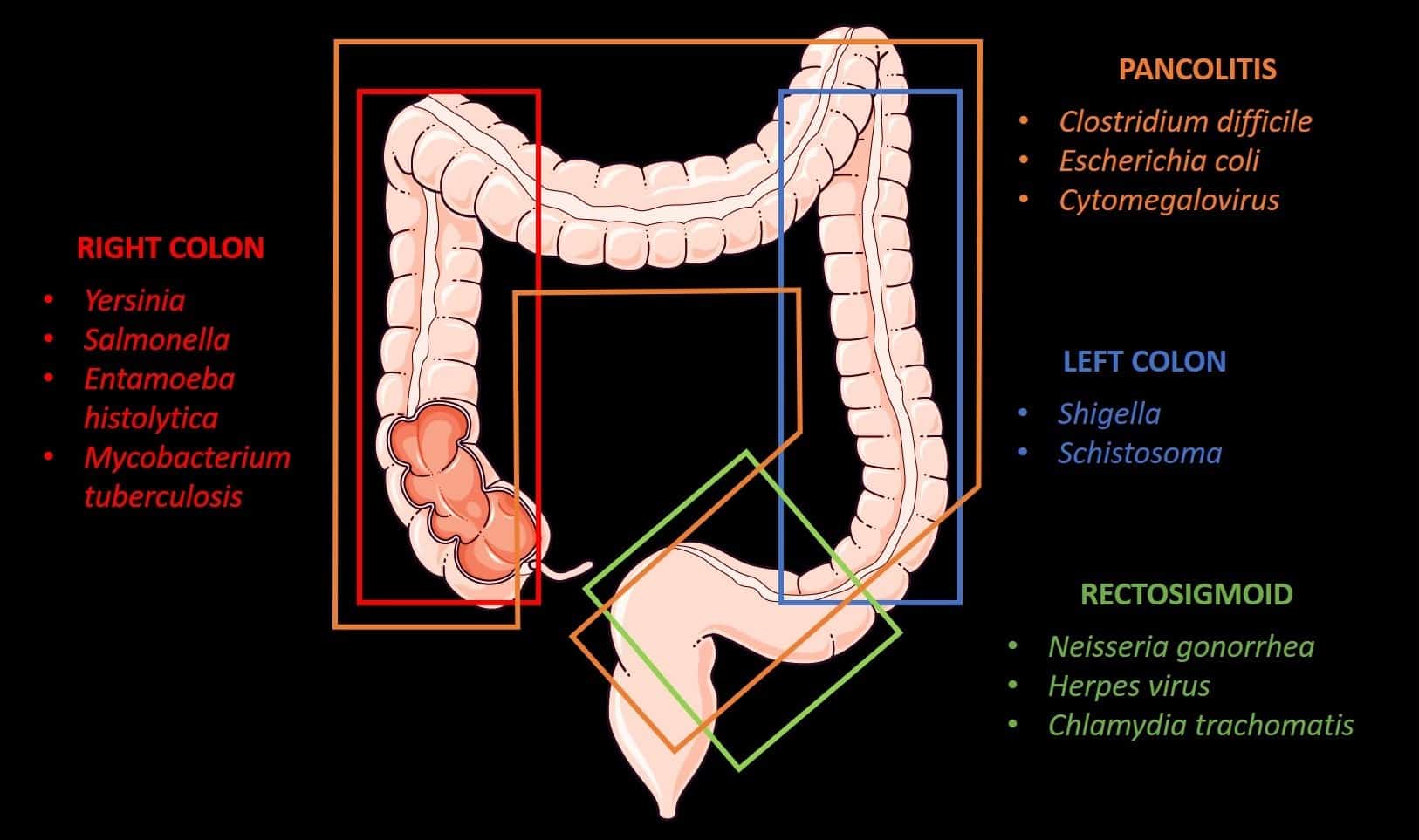
+ Vị trí đại tràng tổn thương có thể gợi ý nguyên nhân cụ thể.
+ C. difficile: viêm theo đoạn hoặc toàn bộ đại tràng.
+ Campylobacteriosis: viêm toàn bộ đại tràng, có thể cả ruột non.
+ Escherichia coli (O157:H7): viêm toàn bộ đại tràng.
+ Cytomegalovirus (CMV): hồi tràng xa và đại tràng phải hoặc viêm toàn bộ đại tràng.
+ Yersinia enterocolitis: chủ yếu đại tràng phải, có thể ở đại tràng trái và luôn ở đoạn cuối hồi tràng.
+ Sốt thương hàn (Salmonellosis): manh tràng hoặc đại tràng phải, luôn kèm theo tổn thương hồi tràng.
+ Shigellosis: chủ yếu ở đại tràng trái.
+ Lao: đại tràng phải và đoạn gần đại tràng ngang, kèm tổn thương hồi tràng.
+ Lậu, chlamydia, herpes, giang mai: trực tràng, đại tràng sigma.
+ Histoplasmosis: vùng hồi manh tràng.
+ Amip: đại tràng phải, có thể kèm đoạn cuối hồi tràng.
+ Sán máng: đại tràng trái hoặc đại tràng sigma.
6. Viêm đại tràng giả mạc
– Khoảng 2-5% dân số mang vi khuẩn Clostridium difficile bên trong đại tràng, chúng ở dạng bào tử và chung sống hòa bình với các loại vi sinh vật khác tạo nên cân bằng hệ vi sinh đường ruột.
– Nguyên nhân chủ yếu là do loạn khuẩn đường ruột do dùng kháng sinh (nhóm Fluoroquinolones, nhóm Penicillins, Clindamycin (Cleocin), nhóm Cephalosporins ) hoặc bị suy giảm miễn dịch vì nhiều lý do khác nhau đặc biệt là ở người già, vi khuẩn này sẽ phát triển mạnh gây viêm ruột, đặc biệt chúng tạo nên một lớp màng dính vào thành ruột được gọi là màng giả.
+ Vị trí tổn thương: thường liên quan tới toàn bộ đại tràng, có thể khu trú ở đại tràng phải và đại tràng ngang trong 5% trường hợp. Trực tràng tổn thương trong phần lớn các trường hợp (90-95%).
+ Dày thành đại tràng (3-32mm): dày quanh chu vi hoặc dày khu trú, thường dày không đều, xù xì, xen kẽ những ổ hoại tử. Viêm đại tràng giả mạc tạo mức độ dày thành đại tràng nghiêm trọng nhất trong số tất cả các loại viêm đại tràng.
+ Dấu hiệu đàn xếp – Accordion sign: dấu hiệu này thấy rõ ở CT bụng dùng thuốc tương phản đường uống, hình ảnh tạo ra do các nếp niêm mạc đại tràng phù nề có đậm độ tương đương mô mềm, bị ngăn cách bởi những rãnh niêm mạc chứa thuốc tăng đậm độ, trông như hình ảnh chiến đàn phong cầm (đàn xếp). Dấu hiệu này thay đổi tùy vào lượng thuốc tương phản và mức độ phù nề thành đại tràng. Dấu Accordion được mô tả đầu tiên trong biểu hiện của bệnh viêm đại tràng giả mạc, tuy nhiên đây không phải là dấu hiệu đặc hiệu cho bệnh này.
+ Dịch ổ bụng (50%).7. Viêm giảm bạch cầu
– Typhlitis lần đầu tiên được mô tả ở trẻ em mắc bệnh bạch cầu và giảm bạch cầu trung tính nặng (thấy với số lượng bạch cầu trung tính tuyệt đối <1000 per microliter).
– Nó phổ biến nhất ở những bệnh nhân suy giảm miễn dịch, bệnh nhân điều trị hóa trị và steroid bao gồm:
+ Bạch cầu (phổ biến nhất)
+ U lympho
+ Thiếu máu bất sản
+ AIDS
+ Ghép tạng
– Lâm sàng: sốt, rét run, buồn nôn – nôn, tiêu chảy, đau bụng, chướng bụng.
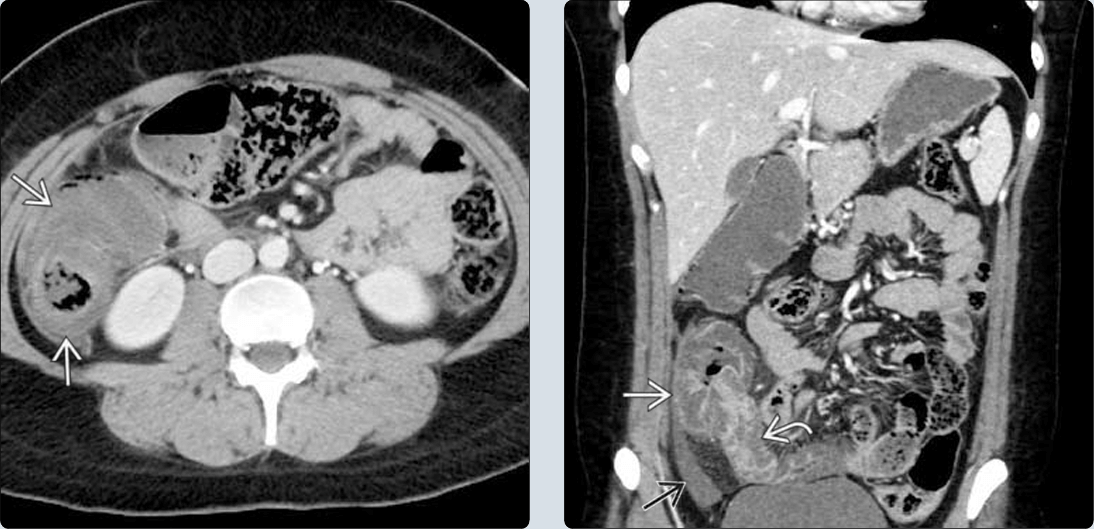
– Typhlitis được đặc trưng bởi sự xâm nhập của vi khuẩn vào lớp nội mạc mà không có phản ứng viêm trong bối cảnh suy giảm miễn dịch. Điều này dẫn đến sự dày lên phù nề và cứng lại của thành manh tràng hoặc các đoạn khác của đại tràng và ruột non.
– Đặc điểm hình ảnh:
+ Dày thành mang tràng, dày thành đại tràng lên và/hoặc đoạn cuối hồi tràng.
+ Dày thành đồng tâm, phù nề dưới niêm mạc.
+ Tăng cường ngấm thuốc niêm mạc sau tiêm.
+ Thâm nhiễm mỡ.
+ Có thể có khí thành ruột.
+ Dày thành ruột, tắc ruột cơ năng.III. Dày thành ruột
– Dày thành ruột có thể khu trú 1 đoạn ruột, nhiều đoạn ruột hoặc dày lan toả.* Độ dài tổn thương
– 5-10cm: thường gặp là viêm túi thừa, bệnh Crohn và thiếu máu mạc treo ruột.
– 10-30cm: thiếu máu mạc treo ruột, chảy máu dưới niêm mạc, sau xạ trị, viêm, bệnh Crohn, lymphoma.
– Tổn thương lan tỏa: viêm đại tràng, phù do giảm protein hoặc xơ gan.* Kiểu hình ngấm thuốc
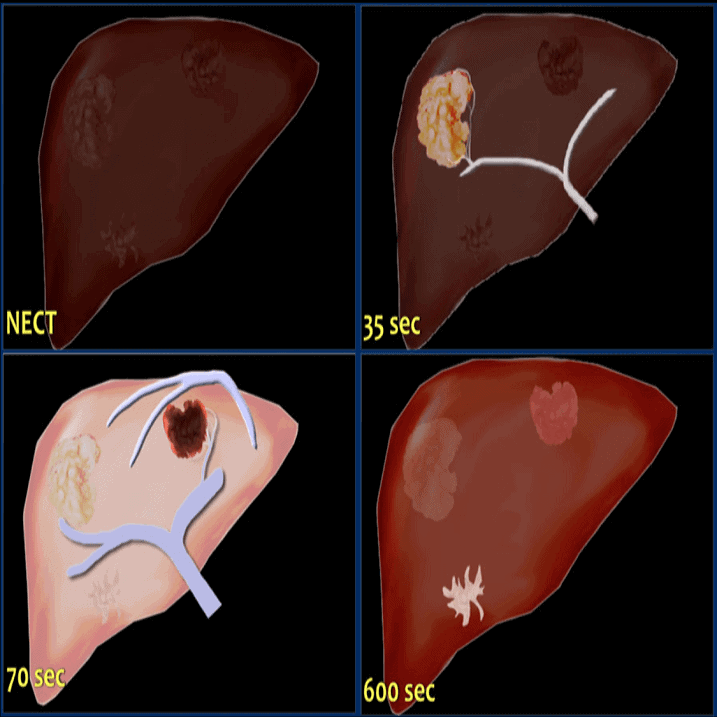
+ Thành ruột dày ngấm thuốc mạnh, đồng nhất, không phân biệt được các lớp thành ruột. Mức độ ngấm thuốc ≥ tĩnh mạch. Sung huyết giãn các mạch máu lân cận.
+ Nguyên nhân: viêm ruột cấp tính (Crohn, viết loét đại tràng…), chấn thương các mạch máu trong thành, tụt huyết áp gây tăng tính thấm và tăng ngấm thuốc, tụ máu trong thành gặp trong chấn thương và điều trị thuốc kháng đông.
+ Thành ruột dày nhưng không ngấm thuốc hoặc ngấm thuốc kém, đồng nhất, không phân biệt được các lớp của thành ruột.
+ Nguyên nhân: bệnh Crohn mạn tính, thiếu máu mạc treo, viêm túi thừa, các khối u như ung thư biểu mô tuyến và u lympho.
+ Ngấm thuốc ở lớp niêm mạc và lớp cơ, phù lớp dưới niêm mạc.
+ Nguyên nhân: tăng áp lực tĩnh mạch cửa, viêm đại tràng nhiễm khuẩn (Shigella, Salmonella, E.Coli, AIDS), viêm đại tràng giả mạc, viêm loét đại tràng, viêm manh tràng, bệnh Crohn cấp tính, thiếu máu mạc treo.
+ Do tích tụ mỡ lớp dưới niêm mạc.
+ Nguyên nhân: viêm loét đại tràng mạn tính, bệnh Crohn mạn tính, bệnh nhân béo phì, bệnh nhân điều trị hóa chất, tia xạ, bệnh Celiac
+ Khí thành ruột thường thấy ở những bệnh nhân thiếu máu mạc treo ruột đe dọa thủng, thường kèm khí mạch mạc treo, khí tĩnh mạch cửa.
+ Nguyên nhân: thiếu máu mạc treo ruột, viêm ruột, chấn thương, bệnh nhân hen và COPD.
Tài liệu tham khảo
* Ulcerative Colitis – Mark J. Roggeveen, MD, Mikhail Tismenetsky, MD
* CT features of ulcerative colitis and Crohn’s disease – R M Gore, E J Balthazar, G G Ghahremani and F H Miller
* Bowel wall thickening – CT-pattern – Richard Gore and Robin Smithuis
* CT Evaluation of the Colon: Inflammatory Disease – Karen M. Horton, Frank M. Corl, Elliot K. Fishman
* Differential Diagnosis of CT Patterns of Bowel Wall Thickening in Acute Abdomen – J.-D. Chen; Taipei/TW
* The wall enhancement of bowel diseases observed on MDCT and MRI: a pictorial essay – F. Roccasalva, M. Piccoli, S. Palmucci
* Bowel wall thickening: Quick guide to differential diagnosis in emergency CT – M. L. Parra Gordo, I. Pena Fernández, D. Tejedor Segura
* Thickening of the Colon: CT findings and differential diagnosis – M. Ciolina, F. Iafrate, M. Iannitti
* CT of Bowel Wall Thickening: A Diagnostic Approach in Patients with Acute Abdominal Pain – J. Abreu e Silva, C. Fernandes
* Focus on Colitis Imaging Features – F. Ferreira, G. Derot, M. C. Julles
* CT Imaging of Colitis : Traps and Tricks – . B. E. Dhieb, H. Fourati, M. A. A. Ben Elhadj
* Colitis: infectious, ischemic or inflammatory? The good, the bad and the ugly – C. Idoate Ortueta
* Pseudomembranous colitis a potentially life-threatening acute infectious colitis: The essentials – J. Campos
* PSEUDOMEMBRANOUS COLITIS: tomodensitometric issues of an outbreak – D. Antunes
* CT Imaging of Colitis. How can we prevail over the different types of colitis? – K. Boudawara
* MDCT scanning, a valuable weapon in colitis assessment – J. Pereda Rodríguez, D. Vicente Mérida, Y. Rodríguez Alvarez, M. Garrido Blázquez, F. J. Rodríguez Recio, O. Montesinos Sánchez-Girón; Segovia/ES
* The role of conventional CT imaging in the diagnosis of Pseudomembranous Colitis – C. hanna, A. A. M. B. Okba; cairo/EG
* Diagnostic evaluation of infectious, inflammatory and ischemic colitis: How can we help? – S. F. Alves, P. D. S. Freitas, N. Costa; Lisbon/PT
* Accuracy and predictive values of contrast-enhanced multi-detector CT findings in the diagnosis of colitis – E. Calabrese
* Colitis: How to make a correct differential diagnosis in CT – C. de la Torre, C. Cañete, R. Rodriguez Ortega; Malaga/ES
* MDCT key features for an accurate diagnosis of colonic inflammatory disorders – A. Merina, E. Martínez Chamorro, S. Borruel Nacenta, L. Koren, C. Liebana de Rojas, M. Castano Reyero, E. Monedero, J. Roldan Ramos; madrid/ES
* CT of Bowel Wall Thickening: A Diagnostic Approach in Patients with Acute Abdominal Pain – M. J. Magalhães
* Imaging Techniques in the Evaluation of Inflamatory Bowel Disease: What Every General Radiologist Should Know – A. P. Guarnizo, J. A. Abreu, A. Vasquez, C. Rumie, D. Aguirre; Bogota/CO
* Radiology Illustrated Gastrointestinal Tract – Byung Ihn Choi









# Cập nhật nội dung bài viết & Case lâm sàng 6/1/2021
# Cập nhật nội dung bài viết & Case lâm sàng 24/8/2020
# Cập nhật nội dung bài viết & Case lâm sàng 5/1/2020
Cập nhật nội dung bài viết & Case lâm sàng 27/6/2019
Cập nhật nội dung bài viết & Case lâm sàng 15/6/2019