I. Đại cương
– Bệnh thận giai đoạn cuối ESRD (end-stage renal disease) và lọc máu chu kỳ (hemodialysis) hiện nay đã trở thành một vấn đề cấp thiết có tính toàn cầu.
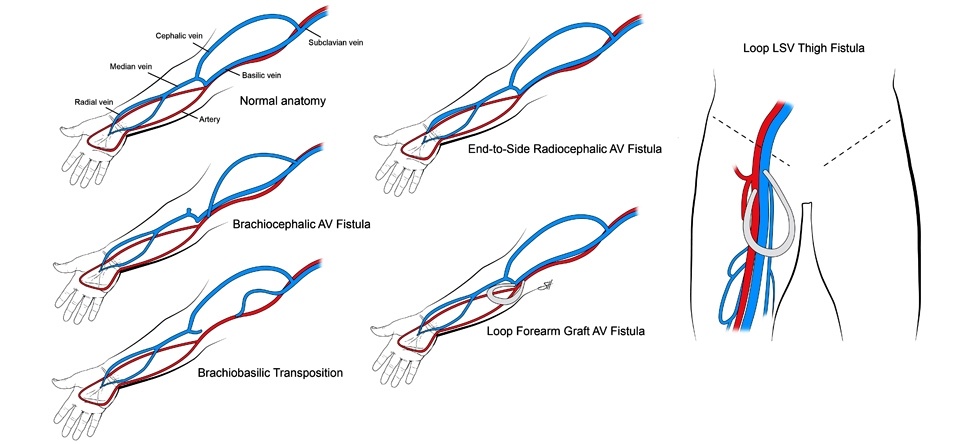
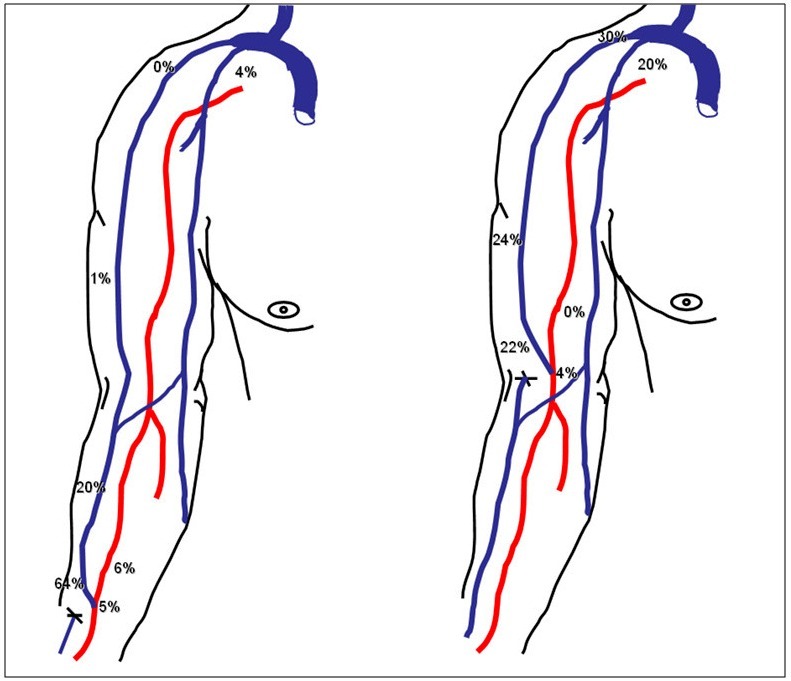
– Lọc máu chu kỳ: qua catheter trung tâm (central line), qua các cầu nối tổng hợp (synthetic fistula graft) hay qua cầu nối động tĩnh mạch tự thân AVF (arteriovenous fistula).
– Theo nhiều tác giả, hiện nay cầu nối tự thân AVF vẫn được coi là giải pháp tối ưu nhất, phổ biến nhất.
– Tại Mỹ, số liệu thống kê năm 2005 cho thấy có 485.000 bệnh nhân phải lọc máu chu kỳ.
* Nguyên lý lọc máu chu kỳ:
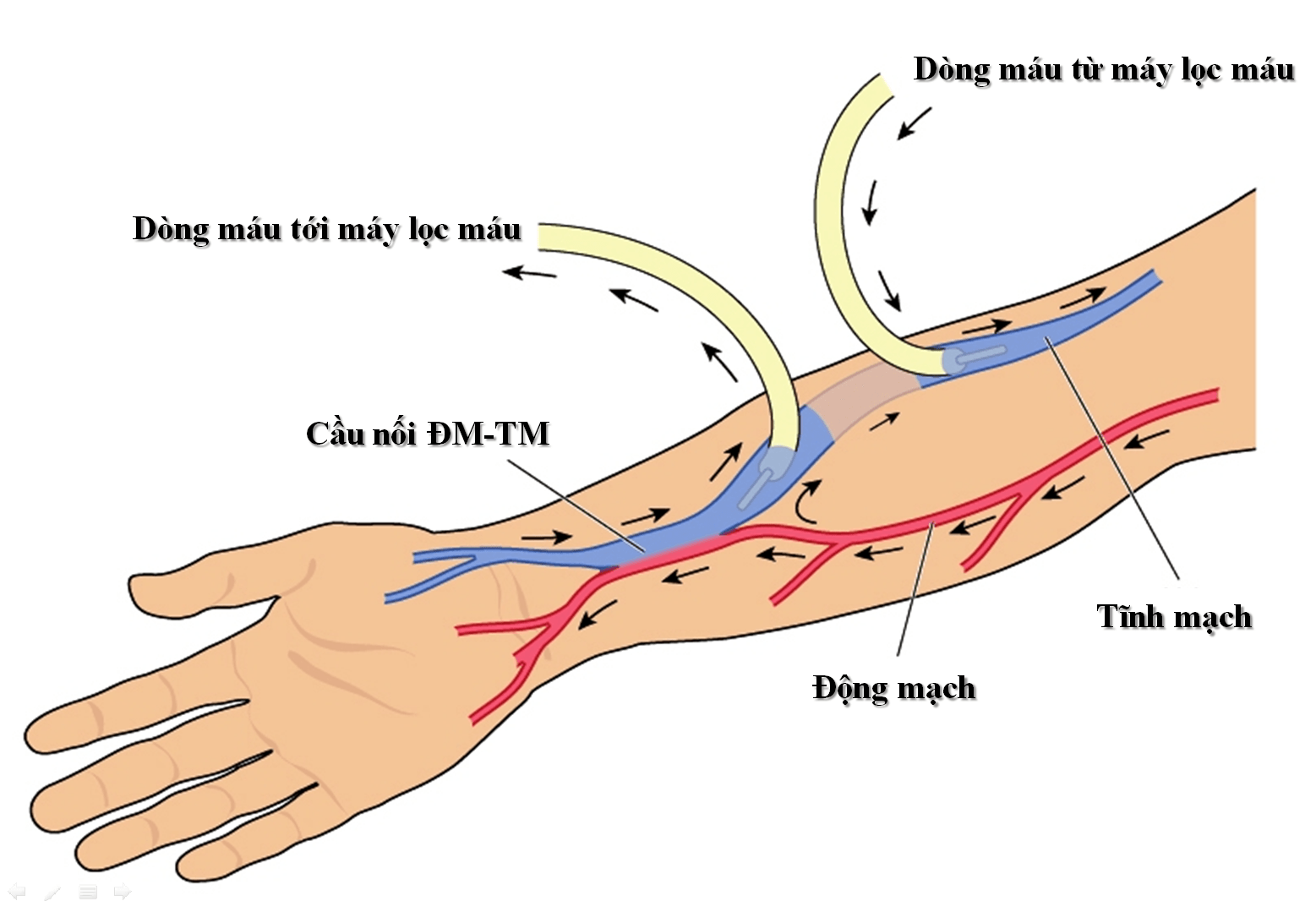
– Máu lấy ra khỏi vòng tuần hoàn BN
– Máu được lọc qua máy
– Đưa trở lại tuần hoàn của BN.
– Dòng máu qua hệ thống lọc: Min = 300ml/phút
– Áp lực cần thiết để hút máu từ cầu nối phải khoảng – 100 mmHg đồng thời áp lực để đưa máu trở về vòng tuần hoàn cũng phải khoảng + 100 mmHg.
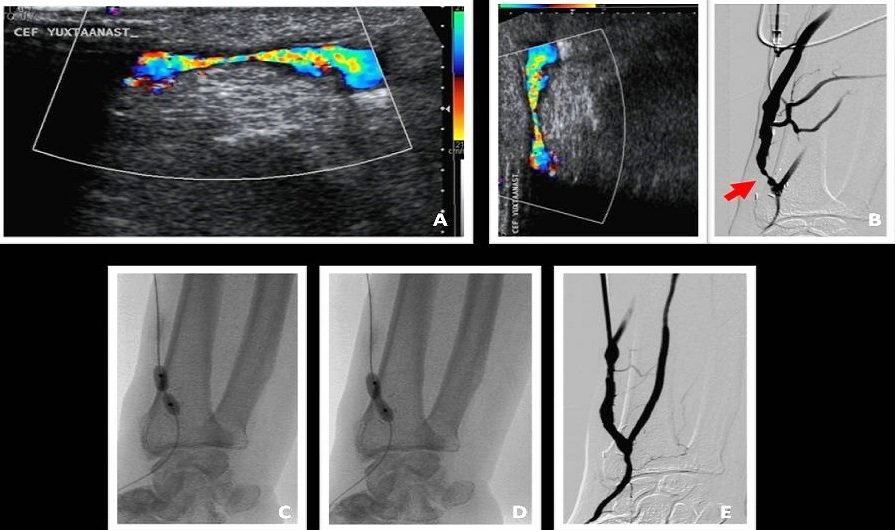
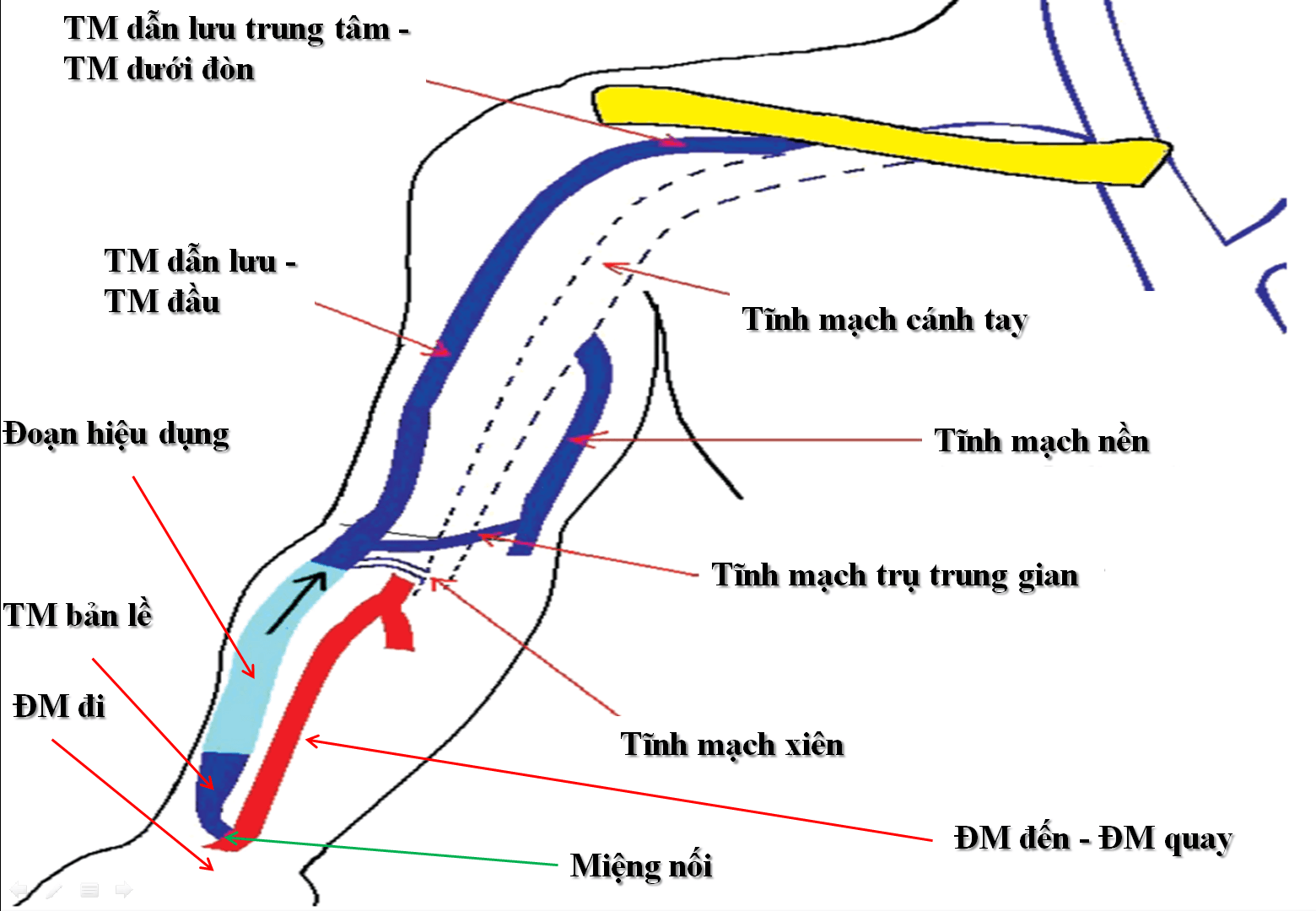
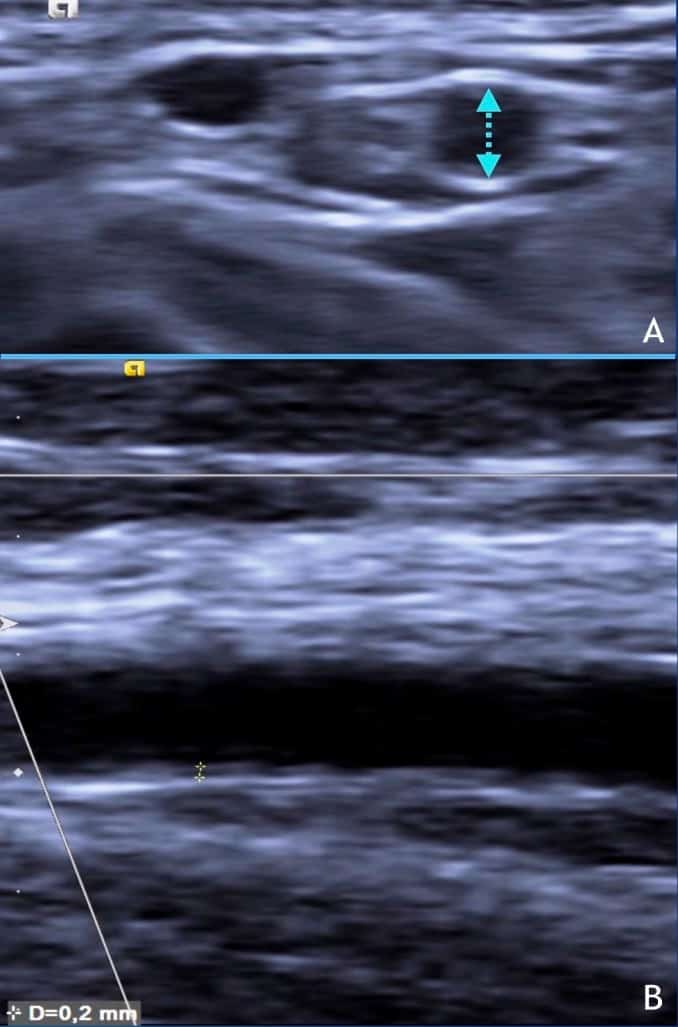
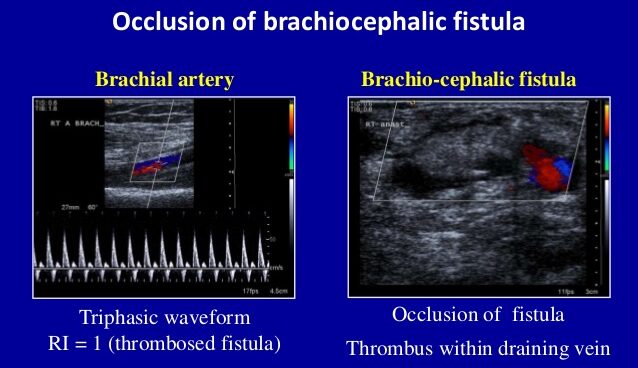
– Cầu nối AVF được hình thành bằng phẫu thuật tạo ra sự thông thương trực tiếp từ động mạch sang tĩnh mạch. Do vậy đặc điểm về cấu trúc và huyết động của AVF không giống như một động mạch hay một tĩnh mạch điển hình.
Tài liệu tham khảo
* Kĩ thuật siêu âm Doppler đánh giá cầu nối động tĩnh mạch trong lọc máu chu kì – ThS. Đào Danh Vĩnh
* Imaging end stage renal failure patients with arteriovenous fistulas and haemodialysis grafts. The value of ultrasound – D. D. Cokkinos, E. Antypa, S. Tsolaki
* Color Doppler sonography before and after AV haemodialysis fistulas preparation – A. Cina, C. Di Stasi, S. Venturino
* Doppler ultrasonography of hemodialysis fistulas complications – H. Neji, E. FOURATI2, M. Attia
* What the radiology resident needs to know about Hemodialysis fistulas – C. Gómez , A. García2, V. ESPINOSA CRUZ
* Tips and tricks for Arterio-Venous Fistula assessment in Haemodialysis – R. A. M. A. Helal, P. M. A. D. Mohamed Abouelhoda1, A. Mugahid
* Color Doppler sonography before and after AV haemodialysis fistulas preparation – A. Cina, C. Di Stasi, S. Venturino
* Doppler ultrasound for preoperative assessment of hemodialysis access creation – tips and tricks – P. Paixao, M. S. C. Sousa, A. P. Gomes
* What the radiology resident needs to know about Hemodialysis fistulas – C. Gómez, A. García, V. ESPINOSA CRUZ
* Evaluation of hemodialysis arteriovenous fistula before and after surgery: Teaching points – L. C. C. Chierighini, P. C. Francolin, M. C. Chammas
* Color Doppler ultrasound and arteriovenous fistulas for hemodialysis – Pasquale Zamboli
* Sonography of Arteriovenous Fistulas and Grafts – Jason A. Pietryga, Mark D. Little, and Michelle L. Robbin


# Cập nhật nội dung bài viết & Case lâm sàng 4/2/2023