I. Đại cương
– X-quang ngực là một xét nghiệm thường quy trong thăm khám và điều trị nhiều bệnh lý nhất là bệnh lý đường hô hấp. Ngày nay mặc dù có rất nhiều các phương tiện chẩn đoán hình ảnh tiên tiến, chuyên sâu với độ chính xác cao song chưa bao giờ x-quang bị đánh giá thấp trong các tiêu chuẩn chẩn đoán bệnh.
– Lợi ích của chụp phim x-quang:
+ Đơn giản, dễ thực hiện.
+ Chi phí thấp.
+ Thời gian có kết quả chụp phim ngắn.
– Nhược điểm của phương pháp này là kết quả phim chụp có chính xác không hoàn toàn phụ thuộc vào kỹ năng của người chụp, sự hợp tác của người bệnh và khả năng đọc kết quả của bác sỹ.
NỘI DUNG WEB
» 422 Bài giảng chẩn đoán hình ảnh
» X-quang / Siêu âm / CT Scan / MRI
» 25.000 Hình ảnh case lâm sàng
ĐỐI TƯỢNG
» Kỹ thuật viên CĐHA
» Sinh viên Y đa khoa
» Bác sĩ khối lâm sàng
» Bác sĩ chuyên khoa CĐHA
Nội dung Bài giảng & Case lâm sàng thường xuyên được cập nhật !
Đăng nhập Tài khoản để xem Nội dung Bài giảng & Case lâm sàng !!!
* Đậm độ cản quang * Tư thế bệnh nhân – Phim chụp ngực thẳng tư thế đứng sau – trước (PA): thấy mức dịch – khí trong dạ dày. – Phim chụp ngực thẳng hướng trước – sau (AP): phim chụp thẳng hướng tia trước sau thấy bóng tim và trung thất rộng hơn => tư thế này chỉ định chụp cho bệnh nhân không hợp tác (già yếu, chấn thương) => chụp nằm. – Phim chụp nằm nghiêng (Lateral decubitus): tia X đi ngang, thường dùng đánh giá dịch màng phổi số lượng ít, tràn khí màng phổi, bẫy khí khi hít phải dị vật. => Case lâm sàng: vị vật phế quản – Phim chụp tư thế đứng nghiêng – Phim chụp tư thế chếch: thường dùng đánh giá cung bên xương sườn. – Phim chụp tư thế đỉnh phổi ưỡn (AP lordotic view): chụp X quang phổi tư thế đỉnh phổi ưỡn là một trong những kỹ thuật chụp cơ bản nhằm phát hiện những tổn thương vùng đỉnh phổi. Do tách được hình ảnh xương đòn và cung trước xương sườn 1 không chồng lên vùng đỉnh phổi. => Case lâm sàng 1: * Hít thở sâu – Phim chụp hít đủ sâu vào vòm hoành thường ngang mức cung trước xương sườn 6 hoặc cung sau xương sườn 10. Nếu hít không đủ sâu trường phổi thu hẹp, vòm hoành sẽ nằm cao hơn. – Phim chụp thì thở ra: thường được chỉ định để phát hiện tràn khí khoang màng phổi lượng ít, bẫy khí trong COPD và dị vật đường thở… – Bẫy khí do dị vật: Biểu hiện phụ thuộc vào kích thước của dị vật. * Độ xuyên thấu tia X – Thấy rõ các đốt sống ngực sau tim, thấy rõ các cấu trúc phế quản và mạch máu sau tim, vòm hoành trái thấy rõ tới bờ trái cột sống. * Tính cân đối – Khoảng cách đầu trong xương đòn 2 bên cân đối qua mỏm gai đốt sống. – Tư thế chụp không cân đối (xoay phải hoặc xoay trái): * Tách xương bả vai – Xương bả vai được tách ra khỏi trường phổi => đánh giá tổn thương vùng ngoại vi và hạ đòn rõ ràng hơn. * Loại bỏ dị vật – Dị vật búi tóc, áo…có thể gây nhầm lẫn trong đánh giá tổn thương. – Trung thất là khoang giải phẫu nằm giữa hai lá phổi, được giới hạn phía trước bởi mặt sau xương ức, phía sau bởi mặt trước cột sống và đầu sau xương sườn, hai bên là màng phổi trung thất, giới hạn trên là lỗ cổ ngực của lồng ngực, giới hạn dưới là phần giữa cơ hoành. * Phân chia theo phẫu thuật (Thomas. W. Shields) * Phân chia theo giải phẫu * Phân chia ITMIG (International Thymic Malignancy Interest Group) – Khoang trước mạch máu: – Khoang tạng: – Khoang cạnh cột sống: * Các đường trung thất – Các đường hay các dải trung thất là ranh giới của các cấu trúc trong trung thất và phổi. + Paraspinal line: đường cạnh cột sống. Đường cạnh cột sống có thể bị di lệch bởi apxe cạnh cột sống, khối máu tụ hoặc khối u. + Azygoesophagel line: đường tĩnh mạch đơn – thực quản. Là vùng dưới quai tĩnh mạch đơn, trong đó phổi phải tạo ra 1 ranh giới với trung thất nằm giữa tim ở phía trước, cột sống phía sau và thực quản bên trái. Di lệch đường tĩnh mạch đơn thực quản gặp trong: thoát vị khe thực quản, bệnh lý thực quản, giãn nhĩ trái, hạch dưới góc carina, nang phế quản. + Aortapulmonic window: cửa sổ phế chủ nằm ở dưới động mạch chủ và trên thân động mạch phổi, có dạng thẳng hoặc lõm ra phía ngoài. Giới hạn trên: bờ dưới quai ĐMC / Giới hạn dưới: bờ trên ĐM phổi trái / Trước: thành sau ĐM chủ lên / Giới hạn sau: thành trước ĐM chủ xuống / Mặt bên: phổi trái + Paraaortic line: đường cạnh động mạch chủ. Sự dịch chuyển của đường cạnh động mạch chủ có thể do vồng động mạch chủ, phình tách và vỡ. + Anterior junction line: đường trung thất trước tạo bởi sự áp lại của hai phổi ở phía trước, gồm 4 lớp màng phổi ngăn cách 2 phổi ở 2/3 trên xương ức. + Posterior junction line: đường trung thất sau tạo bởi sự khép lại của 2 phổi ở phía sau thực quản và trước các đốt sống T3-T4. Thường ở ngang mức tĩnh mạch đơn và quai ĐM chủ. – Xác định khí quản và lưu ý xem nó có nằm chính giữa và thẳng không, chia đôi ở góc carina thành phế quản gốc phải và trái. – Khí quản bị lệch có thể do nhiều nguyên nhân gây ra bao gồm tư thế chụp bị xoay hoặc khối trung thất chèn ép. – Dị vật cản quang trong phế quản – Dị vật không cản quang: hình ảnh bẫy khí hay xẹp phổi ? – Xác định góc carina (Bình thường < 70°). Nguyên nhân phổ biến có thể làm mở rộng góc bao gồm mở rộng tâm nhĩ trái và bệnh lý hạch, xẹp thùy trên phổi. => Case lâm sàng: dị vật phế quản – Vôi hóa sụn khí, phế quản – Đánh giá xương đòn, khớp ức đòn, khớp cùng đòn, khớp vai, xương sườn, đốt sống. => Case lâm sàng: – Dấu hiệu khuyết sườn (Rib Notching Sign): trong thắt eo động mạch chủ máu sẽ thiếu hụt sau chỗ thắt => tuần hoàn bàng hệ phát triển. Hình ảnh khuyết bờ dưới cung sườn do giãn động mạch gian sườn. Thường ảnh hưởng các xương sườn 3 đến 8 * Vị thế tim * Chỉ số tim ngực (Cardiothoracic ratio): là tỷ lệ giữa đường kính ngang lớn nhất của tim / Đường kính trong lớn nhất lồng ngực. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Không chính xác khi: + Dị dạng lồng ngực, tim phổi mạn do chỉ số này đánh giá bề ngang tim, bỏ qua bề sau và bề cao của tim. * Buồng tim: xem thêm bài “Bất thường bóng tim” – Tư thế chụp nghiêng: => Tư thế thẳng => Tư thế nghiêng * Bệnh lý màng tim * Động mạch chủ => Case lâm sàng 1: Phình ĐM chủ => Case lâm sàng 2: Phình ĐM chủ => Case lâm sàng 3: Hẹp eo ĐM chủ * Động mạch phổi + Trường hợp khoảng cách từ thân động mạch phổi tới đường này > 15mm: bất thường động mạch phổi (thiểu sản) hoặc lớn cung động mạch chủ, lớn thất trái. * Tuần hoàn phổi – Tăng áp tĩnh mạch phổi: Trong tăng áp tĩnh mạch phổi có sự tái phân bố dòng máu trong phổi, dòng máu đến vùng đỉnh sẽ bằng hoặc lớn hơn dòng máu đến vùng đáy => Kích thước mạch máu vùng đỉnh sẽ bằng hoặc lớn hơn kích thước mạch máu vùng đáy phổi. – Tăng áp động mạch phổi: Trong tăng áp động mạch phổi cũng có sự tái phân bố dòng máu trong phổi nhưng từ trung tâm ra ngoại vi => Mạch máu vùng trung tâm (rốn phổi) sẽ “rất lớn” so với vùng ngoại vi. Dấu hiệu phổ biến nhất trên X quang ngực là hình mờ lồi ở trung thất, biểu hiện sự phì đại của thân phổi. Sự giãn nở của thân ĐM phổi > 29 mm trên MDCT gợi ý đến tăng áp ĐM phổi. => Case lâm sàng 1: => Case lâm sàng 2: – Tăng lưu lượng tuần hoàn phổi: – Giảm lưu lượng tuần hoàn phổi: – Bình thường: cơ hoành 2 bên có đối xứng, vòm hoành phải cao hơn vòm hoành trái khoảng 3cm. Vòm hoành vồng cao khoảng 1.5cm. Nếu cơ hoành bên trái cao hơn bên phải hoặc bên phải cao hơn bên trái > 3 cm cần đi tìm nguyên nhân. – Vòm hoành cao bất thường: => Case lâm sàng 1: xẹp phổi + Nguyên nhân dưới cơ hoành (Khối u ổ bụng, apxe dưới hoành, giãn dạ dày hoặc đại tràng, lách to, thoát vị hoành…). => Case lâm sàng 1: giãn đại tràng => Case lâm sàng 1: thoát vị hoành + Nguyên nhân tại cơ hoành (nhão cơ hoành, liệt dây thần kinh hoành). => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: – Vòm hoành 2 bên cong đều hay dẹt => giãn nỡ thể tích phổi (COPD). => Case lâm sàng 1: dẹt vòm hoành phải (COPD) => Case lâm sàng 2: dẹt vòm hoành phải (COPD) – Góc sườn hoành 2 bên có rõ nét ? Nhọn hay tù ? (Tràn dịch màng phổi). * Các thiết bị y tế quan sát thấy ? * Có nằm đúng vị trí ? – Ống nội khí quản: đầu dưới nằm cao hơn carina 5 ± 2 cm, không đi vào phế quản gốc. – Sonde dẫn lưu màng phổi => Case lâm sàng 1: – Túi ngực (prostheses) => Cases lâm sàng: – Catheter tĩnh mạch trung tâm: đầu catheter có vị trí lý tưởng ở trên chỗ nối tĩnh mạch chủ trên – tâm nhĩ và không nên đi vào tâm nhĩ phải. – Máy tạo nhịp (pacemakers): có thể tạm thời hoặc vĩnh viễn, 1 buồng, 2 buồng hoặc 3 buồng. – Van tim, stent thực quản, stent khí quản – Nội soi viên nang thực quản – Hình mờ: nốt hoặc khối, đông đặc, xẹp phổi, bệnh lý mô kẽ… => Case lâm sàng 1: di căn phổi => Case lâm sàng 2: ung thư phổi – Hình quá sáng: kén khí, giãn phế nang, giãn phế quản, apxe, u nấm… – Bóng hơi dạ dày bình thường nằm dưới vòm hoành trái. => Case lâm sàng 1: => Case lâm sàng 2: – Bóng rốn phổi 2 bên bao gồm 99% các mạch máu phổi: động mạch (chủ yếu) và các tĩnh mạch phổi. – Động mạch thùy dưới 2 phổi kéo dài xuống phía dưới từ rốn phổi 2 bên như hình “ngón tay út”. Ở bên phải có thể thấy trong 94%, bên trái thấy trong 62% các trường hợp. * Dấu hiệu che phủ rốn phổi (Hilum Overlay Sign) – Khi giữa bóng mờ ở vùng rốn phổi còn thấy rõ động mạch phổi và các nhánh thì bóng mờ đó không nằm ở rốn phổi. Nếu nằm ở rốn phổi, theo “Dấu hiệu bóng bờ” nó phải xóa mờ bờ các mạch máu động mạch phổi. – Nếu bóng mờ đó mà xóa bờ tim thì nó sẽ nằm ở cùng mặt phẳng với tim nghĩa là nằm phía trước động mạch phổi: “Dấu hiệu che phủ phía trước” => Case lâm sàng 1: * Dấu hiệu hội tụ rốn phổi (Hilum Convergence Sign) – Xác định bóng mờ thấy ở vùng rốn phổi có bản chất là mạch máu phổi (giãn động mạch phổi) hay không phải là mạch máu (khối trung thất cạnh rốn phổi). => Case lâm sàng 1: * Dấu hiệu rộng rốn phổi (Hilar enlargement) => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: – Hình mờ thành ngực: phì đại cơ ngực, khối u, tụ máu… => Case lâm sàng 1: => Case lâm sàng 2: – Bình thường: màng thành và màng phổi tạng không quan sát thấy trên phim chụp. => Xác định tổn thương ngoài phổi => Đặc điểm vị trí tổn thương: – Vôi hóa màng phổi – Tràn khí khoang màng phổi – Tràn dịch khoang màng phổi: * Dấu hiệu cánh buồm / Dấu hiệu sóng – Dấu hiệu cánh buồm / Dấu hiệu sóng (Sail Sign / Wave Sign) – Hình thái tuyến ức thay đổi khi chup trong thì hít vào & thở ra: thường tăng kích thước trong thì thở ra và giảm kích thước trong thì hít vào => đặc điểm phân biệt với khối u trung thất. * Khối u trung thất – Đặc điểm khối mờ trung thất: * Khí bất thường trung thất – Tràn khí trung thất – Tràn khí màng tim – Có 1 số vùng cần chú ý đặc biệt do các cấu trúc chồng lấp => dễ bỏ sót => vùng mù. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: => Case lâm sàng 9:II. Tiêu chuẩn kỹ thuật
+ Trên phim nghiêng có thể nhìn thấy các bờ tim và tĩnh mạch chủ dưới đi vào tâm nhĩ phải.
+ Định khu tổn thương vào thuỳ và phân thuỳ của phổi: xác định tổn thương của lồng ngực hoặc phổi ở bên phải hay trái. Nghi ngờ tổn thương ở bên nào thì chỉ định chụp nghiêng bên đó.
+ Làm rõ hơn hình thể ổ tổn thương nếu trên phim X quang ngực thẳng còn nghi ngờ.
+ Đánh giá tim: chụp nghiêng trái có uống Baryte để đánh giá sự chèn ép của tim vào bờ trước thực quản.
+ Đánh giá trung thất: định khu tổn thương vào các vùng của trung thất (trung thất trước, giữa, sau) khi nghi ngờ có u trung thất trên phim thẳng.
+ Nhận biết phim nghiêng phải – trái: Phim nghiêng phải: bóng của hai vòm hoành song song với nhau. Phim nghiêng trái: bóng của hai vòm hoành cắt nhau.
– Phim chụp hít đủ sâu => trường phổi mở rộng đánh giá rõ tổn thương.
– Phim hít không đủ sâu hoặc thì thở ra: trường phổi thu hẹp, bóng tim to ra, các mạch máu phổi sẽ bị dồn ép lại đặc biệt là vùng đáy phổi => khó đánh giá tổn thương.
+ Nếu dị vật kích thước nhỏ (không gây tắc nghẽn hoàn toàn đường thở): có thể thấy tình trạng giãn thùy phổi hoặc toàn bộ phổi, do hiệu ứng van => khí vào phổi trong thì hít vào nhưng không thoát ra trong thì thở ra => Bẫy khí. Có thể kèm di lệch trung thất sang bên đối diện.
+ Nếu kích thước dị vật đủ lớn (gây tắc nghẽn hoàn toàn đường thở): khí không thể vào phổi bên dị vật trong thì hít vào => có thể thấy xẹp phổi cùng bên, lệch trung thất cùng bên và tình trạng giãn phổi bù trừ của phổi bên đối diện.
– Tia mềm (hình quá trắng): vòm hoành (T) có thể không nhìn thấy rõ do đáy phổi (T) bị mờ, các mạch máu phổi có thể sẽ thấy rõ ràng, nổi bật hơn => Nhầm với suy tim sung huyết, xơ phổi.
– Tia cứng (hình quá đen): các mạch máu phổi nhìn có vẻ giảm hoặc không thấy rõ.
+ Xoay các cấu trúc mạch máu, tim, rốn phổi và cơ hoành.
+ Trường phổi bên xa cassette mờ hơn bên đối diện.
+ Rốn phổi bên xa cassette sẽ to hơn.
+ Vòm hoành bên xa cassette sẽ cao hơn.III. Giải phẫu x-quang
1. Giải phẫu thùy phổi
[gallery link="file" ids="126163,126164,126165,126166,126167,126168"]2. Phân chia trung thất
– Trung thất trước: giới hạn phía trước bởi xương ức và phía sau bởi các mạch máu lớn và màng ngoài tim.
– Trung thất giữa: giới hạn giữa trung thất trước và sau.
– Trung thất sau: được giới hạn phía trước bởi thành sau khí phế quản và mặt sau của màng ngoài tim, giới hạn phía sau bởi thân các đốt sống ngực.
– Ngoài tính theo mặt phẳng trên-dưới, trung thất được chia thành 3 tầng trên, giữa, dưới bởi 2 mặt phẳng ngang: mặt tiếp giáp với quai động mạch chủ và mặt đi qua chỗ phân đôi của khí quản.
– Trung thất trên: thuộc phần trên mặt phẳng đi ngang qua khe gian đốt sống ngực T4-T5 ở phía sau và góc giữa cán – thân xương ức ở phía trước.
– Trung thất trước: khoang nằm dưới mặt phẳng kể trên, giữa phía trước màng ngoài tim và mặt sau xương ức.
– Trung thất giữa: khoang chứa màng ngoài tim và tim.
– Trung thất sau: khoang nằm dưới mặt phẳng kể trên, sau màng ngoài tim và trước thân các đốt sống ngực.
+ Giới hạn phía trước bởi xương ức và phía sau bởi các mạch máu lớn và màng ngoài tim.
+ Thành phần: tuyến ức, tổ chức mỡ, hạch bạch huyết, tĩnh mạch cánh tay đầu.
+ Bệnh lý thường gặp: bệnh lý tuyến ức, u tế bào mầm, lymphoma, di căn hạch, bướu giáp thòng.
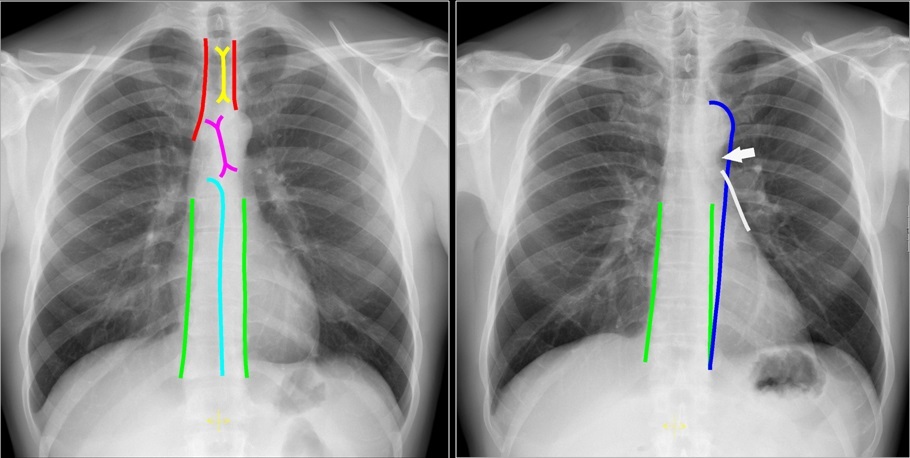
+ Giới hạn phía trước là khoang trước mạch máu, giới hạn phía sau bởi đường thẳng về phía sau cột sống, cách bờ trước cột sống 1cm.
+ Thành phần: tim, tĩnh mạch chủ trên, động mạch chủ, động mạch phổi, ống ngực, khí phế quản, thực quản, hạch bạch huyết.
+ Bệnh lý thường gặp: bệnh lý tim và mạch máu lớn, bệnh lý khí quản, bệnh lý thực quản, nang đôi (nang màng tim, nang phế quản), bệnh lý hạch.
+ Giới hạn phía trước bởi khoang tạng.
+ Thành phần: cột sống ngực, mô mềm cạnh cột sống.
+ Bệnh lý thường gặp: khối u nguồn gốc thần kinh, nhiễm trùng cột sống, chấn thương cột sống, tạo máu ngoài tủy.
+ Paratracheal line: đường cạnh khí quản tạo bởi khí quản và màng phổi cạnh khí quản. Rộng đường cạnh khí quản (> 2-3mm) có thể do hạch, dày màng phổi, xuất huyết.IV. Tiếp cận hệ thống
1. Đường dẫn khí
– Đánh giá phế quản gốc phải – trái: cắt cụt, dị vật cản quang. 2. Xương
– Đánh giá sự liên tục đường viền xương => gãy xương ?
– Bất thường bẩm sinh.
– Bất thường cấu trúc: đặc xương, tiêu xương3. Tim
+ Levocardia: Tim chủ yếu nằm bên (T) lồng ngực, mỏm tim hướng về bên (T)
+ Dextrocardia: Tim chủ yếu nằm trên (P) lồng ngực, mỏm tim hướng về bên (P)
+ Mesocardia: Tim nằm đường giữa, mỏm tim hướng xuống
– Chỉ số tim ngực bình thường:
+ Trẻ em và người lớn: < 0.5
+ Trẻ sơ sinh: ≤ 0.6
+ Sự chồng lấn của bóng tuyến ức.
+ Chụp tư thế trước sau (AP): bóng tim tăng kích thước 10%.
+ Khi thất trái dãn: mỏm tim chúc xuống => xác định chính xác vị trí xa nhất bờ trái tim.
– Tư thế chụp thẳng sau trước (PA): chỉ thấy các bờ phía ngoài của tim
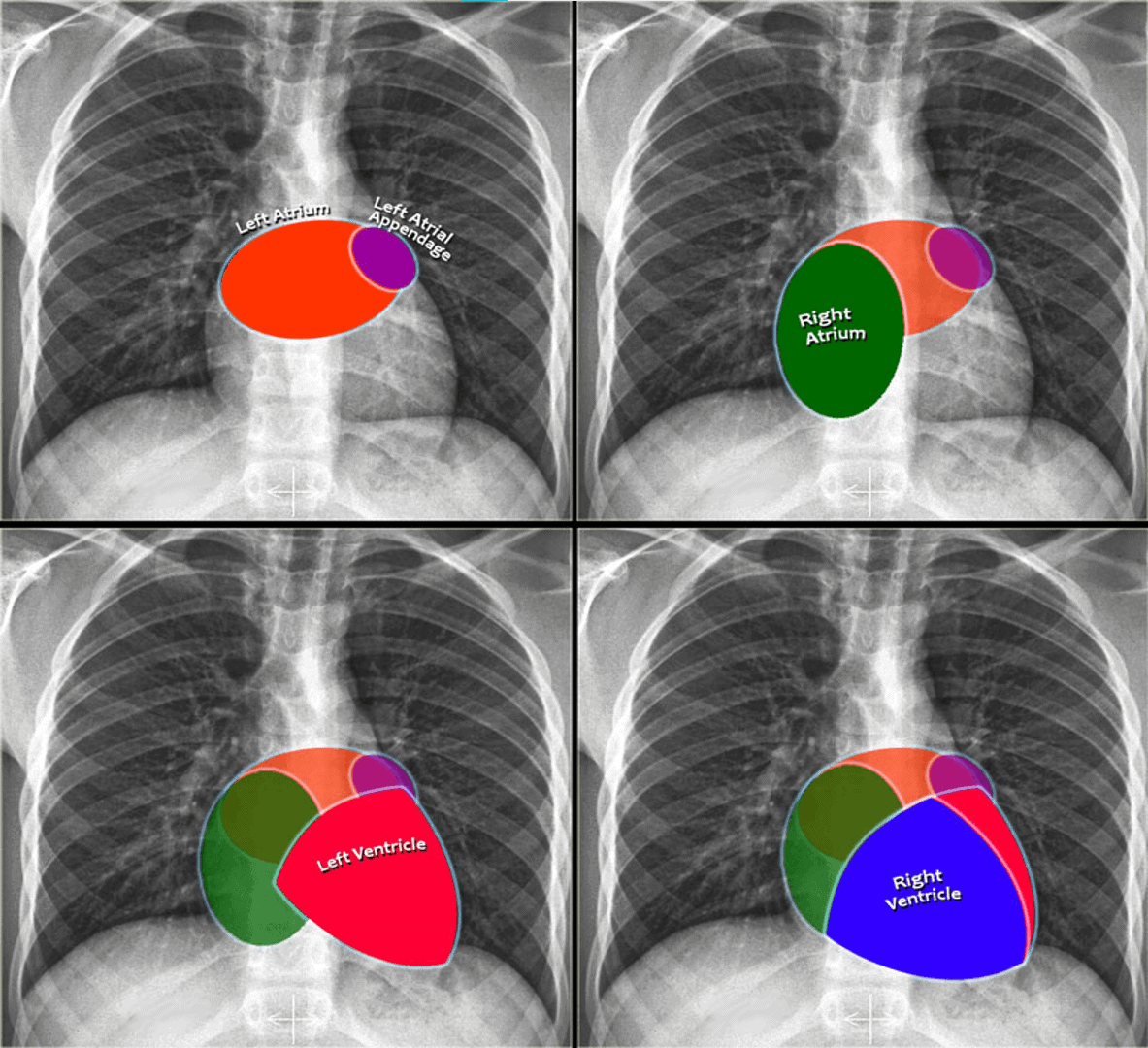
+ Tâm nhĩ trái (Left atrium): cấu trúc nằm sau nhất, nhận máu từ các tĩnh mạch phổi (chạy gần như theo phương ngang, hướng về tâm nhĩ trái). Tiểu nhĩ trái (hình máu tím) đôi khi có thể biểu hiện là 1 phần nhỏ lồi ra, ngay dưới thân động mạch phổi trái. Giãn nhĩ trái trên phim chụp thẳng biểu hiện lồi bờ tim trên – phải và góc tạo bởi phế quản gốc 2 bên (góc carina) là góc tù / Trên phim nghiêng thấy lồi ra của bờ tim sau trên.
+ Tâm nhĩ phải (Right atrium): nhận máu từ tĩnh mạch chủ trên và tĩnh mạch chủ dưới. Giãn nhĩ phải sẽ gây lồi bờ tim phải.
+ Tâm thất trái (Left ventricle): nằm ở bên trái và ở phía sau so với tâm thất phải. Giãn thất trái sẽ biểu hiện lồi bờ tim trái / Trên phim nghiêng thấy lồi bờ tim sau dưới.
+ Tâm thất phải (Right ventricle): nằm ở trước nhất và nằm sau xương ức. Giãn thất phải sẽ biểu hiện lồi bờ tim trái.
+ Tâm nhĩ trái (Left atrium): tạo lên bờ tim sau – trên. Giãn nhĩ trái => lồi bờ tim sau – trên.
+ Tâm thất trái (Left ventricle): tạo lên bờ tim sau – dưới. Giãn nhĩ trái => dịch chuyển bờ tim về phìa sau.
+ Tâm thất phải (Right ventricle): nằm ở phía dưới khoảng sáng sau xương ức. Lớn thất phải => làm mờ khoảng sáng sau xương ức.
– Tràn dịch màng tim
– Tràn khí màng tim
– Vôi hóa màng tim
– Đánh giá vôi hóa.
– Cung động mạch chủ vồng: giãn sau hẹp, tăng lượng máu qua phổi (còn ống động mạch, thân chung động mạch, hở van tim), tăng huyết áp.
– Cung động mạch chủ nhỏ: giảm lượng máu qua động mạch chủ (ASD, VSD), hội chứng giảm sản tim trái.
– Phình động mạch chủ.
– Hẹp eo động mạch chủ: cung động mạch chủ hình số 3
– Kẻ đường nối từ cung động mạch chủ tới mỏm tim. Bình thường khoảng cách từ thân động mạch phổi tới đường này từ 0-15mm.
+ Trường hợp thân động mạch phổi nhô ra khỏi đường này => tăng áp lực hoặc lưu lượng máu qua động mạch phổi.
– Bình thường
+ Phân bố mạch máu trong phổi từ đỉnh tới đáy: các mạch máu phân bố theo quy luật 1/3 (1/3 dưới – 1/3 giữa – 1/3 trên). Ở tư thế đứng dòng máu đến đáy phổi sẽ nhiều hơn đến đỉnh phổi do ảnh hưởng của trong lực => Kích thước mạch máu vùng đáy phổi sẽ lớn hơn vùng đỉnh phổi.
+ Phân bố mạch máu trong phổi từ trung tâm ra ngoại vi: mạch máu phổi (cả động mạch và tĩnh mạch) nhỏ dần từ trung tâm ra ngoại vi.
+ Tăng tuần hoàn phổi chủ động: cung động mạch phổi vồng, rốn phổi đậm, mạch máu ra 1/3 ngoài phế trường. Tỉ số khẩu kính mạch máu vùng đỉnh/đáy = 1/1. Nguyên nhân gặp trong bệnh tim bẩm sinh có luồng shunt trái phải.
+ Tăng tuần hoàn phổi thụ động: tái phân bố mạch máu ở đỉnh phổi (khẩu kính mạch máu 1/3 trên gấp đôi 1/3 dưới), phù mô kẽ, đường Kerley. Nguyên nhân gặp trong hẹp 2 lá, suy tim trái, thuyên tắc động mạch phổi nhiều chỗ 2 đáy phổi.
+ Cung động mạch phổi lõm hoặc có phồng do giãn sau hẹp.
+ Hai trường phổi tăng sáng.
+ Động mạch phổi nhỏ hoặc không thấy.
+ Giảm kích thước các mạch máu phổi ở trung tâm và ngoại vi.
+ Nguyên nhân thường gặp trong tứ chứng Fallot.4. Cơ hoành
+ Giảm thể tích phổi (Xẹp phổi, cắt phổi, cắt thùy phổi, bất sản, giảm sản phổi bẩm sinh, tràn dịch màng phổi thể hoành).
– Dấu hiệu vòm hoành liên tục ? (Khí trung thất, khí màng tim, khí tự do ổ bụng).
– Dấu hiệu góc sườn hoành sâu, vòm hoành đôi: tràn khí màng phổi.5. Thiết bị y tế
– Sonde mũi dạ dày: đầu sonde nằm trong dạ dày
+ Thường được đặt để dẫn lưu tràn dịch màng phổi, tràn khí khoang màng phổi.
+ Đầu sonde nằm trong khoang màng phổi, không được gấp khúc, không được nằm trong rãnh liên thùy, không nằm trong nhu mô hoặc mô mềm thành ngực.
+ Mô cấy ghép có thể là nước muối, silicone hoặc kết hợp cả 2.
+ Đánh giá hình thái túi ngực, vỡ, vôi hóa.6. Phế trường
7. Dạ dày
– Thoát vị khe thực quản rất phổ biến: Khối choán chỗ trung thất sau dưới, thường chứa mức dịch-khí. Trong trường hợp phần lớn dạ dày thoát vị qua lỗ thực quản, dạ dày có thể bị xoắn, có thể cho hình ảnh 2 mức khí dịch.8. Rốn phổi
– Động mạch phổi trái chạy lên trên phế quản gốc trái trong khi động mạch phổi phải chạy ra trước phế quản gốc phải (thường nằm thấp hơn phế quản gốc trái) => rốn phổi trái cao hơn rốn phổi phải.
– Lưu ý bất kỳ bất thường nào vùng rốn phổi 2 bên có đường viền đều rõ có thể do khối u hoặc bệnh lý hạch.
– Bệnh lý có thể gặp: tuyến ức, lymphoma, u tế bào mầm, bệnh lý hạch, giả phình và phình mạch.
– Nếu bóng mờ đó không xóa bờ tim thì nó sẽ không nằm cùng mặt phẳng với tim nghĩa là nằm ở phía sau động mạch phổi: “Dấu hiệu che phủ phía sau”
– Nếu các mạch máu hội tụ về bóng mờ ở rốn phổi hoặc dừng lại trên bờ của bóng mờ, hoặc không đi quá 1cm so với bờ ngoài bóng mờ => bóng mờ này có nguồn gốc mạch máu vùng rốn phổi => thường gặp trong tăng áp động mạch phổi, phình động mạch phổi.
– Dấu hiệu cho thấy bệnh lý ở rốn hoặc trong phổi nằm phía trước hoặc sau rốn phổi. Trên phim chụp x quang ngực thẳng bình thường đậm độ của rốn phổi có thể so sánh được ở cả hai bên, thường bằng nhau và đối xứng.
– Biểu hiện rộng rốn phổi 1 hoặc 2 bên.
– Nguyên nhân: bệnh lý tại rốn phổi (hạch), bệnh lý mạch máu hoặc bệnh lý nhu mô phổi phía trước hoặc phía sau rốn phổi.9. Mô mềm
– Dị vật kim khí
– Vôi hóa: mạch máu, hạch
– Tràn khí dưới da10. Màng phổi
+ Đánh giá trên phim thẳng, nghiêng, tiếp tuyến.
+ Khối ngoài phổi đè đẩy màng phổi vào trong, tạo góc tiếp xúc với màng phổi là góc tù.
+ Có đường viền phía trong rõ nét với nhu mô phổi
+ Đường bờ không liên tục (Incomplete border sign).
+ Tổn thương thuộc màng phổi (màng phổi thành, màng phổi tạng, khoang màng phổi): thường có hình bầu dục, tạo góc tiếp xúc với thành ngực là góc tù, ranh giữa khối và nhu mô phổi phía trong đều rõ. Với khối có kích thước lớn, góc tiếp xúc giữa cực dưới của khối với thành ngực có thể là góc nhọn.
– Tổn thương thành ngực (nằm ngoài màng phổi tạng): thường khu trú, hình tròn, góc tiếp xúc với thành ngực là góc tù, ranh giới giữa khối và nhu mô phổi đều rõ.
– Tổn thương phổi ngoại vi: nằm sát hoặc xâm lấn màng phổi, tạo góc tiếp xúc với thành ngực là góc nhọn (ngoại trừ tổn thương dạng mảng bám có thể tạo góc tiếp xúc là góc tù), khối thường có bờ tua gai không đều.
+ Để phát hiện dịch màng phổi trên phim x-quang ngực, lượng dịch phải tối thiểu 200-300ml
+ Hình ảnh thay đổi tuỳ theo số lượng dịch và thể tràn dịch màng phổi tự do, khu trú.11. Trung thất
– Tuyến ức thường lớn và gần như phát triển đầy đủ khi mới sinh, tăng kích thước trong thời kỳ đầu của trẻ sơ sinh. Tuyến ức dần dần thoái triển sau 2 tuổi, khó nhìn thấy trên X-quang sau 8 tuổi. Đến tuổi trưởng thành, mô tuyến ức phần lớn được thay thế bằng mỡ.
– Bóng tuyến ức bình thường ở trẻ đôi khi bị chẩn đoán nhầm là khối u trung thất.
– Hình ảnh thấy được trên X-quang rất đa dạng, trong đó dấu hiệu cánh buồm là điển hình: là một hình mờ trung thất, hình tam giác, thường thấy ở bên phải hoặc cả hai bên.
– Dấu hiệu sóng “wave sign”: bờ tuyến bị ấn lõm bởi các cung sườn.
+ Đường viền phía tiếp xúc với phối đều rõ, đường viền phía trung thất không rõ.
+ Tạo góc tiếp xúc với màng phổi trung thất là góc tù.
+ Giãn rộng trung thất.
+ Đè đẩy các đường trung thất.
12. Cạm bẫy
+ Vùng đỉnh phổi 2 bên
+ Vùng rốn phổi 2 bên
+ Vùng ngoại vi
+ Vùng sau tim
+ Vùng dưới vòm hoành
+ Trung thất trên, trung thất sau
– Đánh giá toàn diện đầy đủ khi có nhiều tổn thương phối hợp.
Tài liệu tham khảo
* How to read a normal chest x ray: a step by step approach: want to learn more about it? – Nadia Solomon
* Radiographic Techniques, Contrast, and Noise in X-Ray Imaging – Walter Huda, R. Brad Abrahams
* Top 30 Signs in Chest X-Ray – C. Maneesh Ramki, M. Farook, F. Abubacker Sulaiman
* Chest Radiograph Interpretation: A Flipped Classroom Approach – Christopher King, MD, Joseph Sweigart, MD, Nicole Restauri, MD, Nichole Zehnder, MD
* Chest Radiograph – William Krantz, MD
* Chest X-Ray Tutorials – Doug Ellinger, MD; Kevin Kavanaugh, MD; Gary Ferenchick, MD
* Basic Interpretation – Robin Smithuis and Otto van Delden
* Chest X-Ray Made Easy – Corne, Jonathan and Maruti Kumaran
* Fundamentals of Diagnostic Radiology – Brant, William E and Clyde Helms
* Pediatric Chest X-rays – Liam du Preez
* Radiology Fundamentals – Jennifer Kissane Janet, A. Neutze Harjit Singh
* Chest X-Ray For Students: How to Interpret and Present Methodically – Medicine & Pharmacy
* Lines and Stripes: Where Did They Go? —From Conventional Radiography to CT – Jerry M. Gibbs, Chitra A. Chandrasekhar, Emma C. Ferguson, Sandra A. A. Oldham
* A Diagnostic Approach to Mediastinal Abnormalities – Camilla R. Whitten, Sameer Khan, Graham J. Munneke, Sisa Grubnic
* Mediastinal lines, stripes and interfaces on PA chest radiograph with CT correlations – N. Bystrická, H. Poláková, J. Sykora; Bratislava/SK
* Cardiac silhouette findings and mediastinal lines and stripes: X-ray and computed tomography correlation – R. Marano, G. Savino, C. Liguori, A. Meduri, L. Natale, L. Bonomo; Rome/IT
* Mediastinal interfaces and lines revisited: Illustration with multi-detector row helical CT data using variable rendering techniques – D.-H. Yang, J. B. S. Seo, K. H. H. Do, J. K. J. M. Lee, K.-S. S. Song, T.-H. Lim; Seoul/KP
* A schematic approach to mediastinal masses – F. D’alessandro, M. Mereu, M. Verdecchia
* Normal lines and stripes on chest radiograph – P. T. R. Marques, P. Joao; Lisboa/PT
* What the radiologist should know about mediastinum: from anatomy to imaging – L. Mazzamurro, M. Mereu, S. Conte
* Playing Hide and Seek: Review and Hidden Areas on Chest X-ray for the Trainee – R. Tilney, G. Galea, A. Mizzi
* Chest X-Ray: the essentials – J. J. Delgado Moraleda, A. ALEGRE DELGADO, R. M. Piqueras Olmeda
* Đọc phim X quang ngực – Lê Văn Phước
* Hướng dẫn đọc X quang ngực – Lê Trọng Nhân
* Thực hành X quang ngực – Nguyễn Văn Thành
* Playing Hide and Seek: Review and Hidden Areas on Chest X-ray for the Trainee – R. Tilney



















# Cập nhật nội dung bài viết & Case lâm sàng 23/3/2026
# Cập nhật nội dung bài viết & Case lâm sàng 21/3/2026
# Cập nhật nội dung bài viết & Case lâm sàng 5/12/2025
# Cập nhật nội dung bài viết & Case lâm sàng 3/12/2025
Like