I. Đại cương
* Phình
– Phồng hay phình động mạch chủ là tình trạng một đoạn động mạch giãn rộng, với đường kính đoạn giãn ≥ 1.5 lần đường kính của động mạch lân cận. Đường kính động mạch chủ trung bình của người Việt Nam từ 16-20mm, do vậy đa số tác giả thống nhất gọi là phình khi đường kính động mạch chủ ≥ 30mm.
– Do thay đổi cấu trúc thành mạch (xơ vữa) làm một đoạn thành động mạch chủ yếu đi và dãn to => phồng, thường là phồng hình thoi. Nếu khối phình lớn, lớp áo trong và áo giữa bị mỏng đi, đôi khi không thể xác định được ở một số đoạn của thành mạch.
– Hơn 80% bệnh nhân bị vỡ động mạch chủ bụng hiện nay không được chẩn đoán trước đó là phình động mạch chủ bụng
– Nguyên nhân & Yếu tố nguy cơ:
+ Xơ vữa thành mạch là yếu tố nguyên nhân được chấp nhận phổ biến nhất. 90% phình động mạch chủ bụng có nguyên nhân là xơ vữa động mạch.
+ Các yếu tố nguyên nhân khác: nhiễm trùng, chấn thương, viêm động mạch, bệnh lý mô liên kết có tính di truyền…
+ Thuốc lá (được xem là yếu tố nguy cơ quan trọng nhất).
+ Tuổi tác (tuổi càng lớn, nguy cơ phình phình động mạch chủ bụng càng cao).
+ Bệnh động mạch vành, cao huyết áp
+ Có phình động mạch ở vị trí khác (động mạch kheo, động mạch đùi)
+ Gia đình (yếu tố gia đình hiện diện ở 25% BN phình động mạch chủ bụng).
+ Giới tính và chủng tộc: Phình động mạch chủ bụng phổ biến ở người da trắng hơn là người da đen và người châu Á. Nam giới có tần suất bị phình động mạch chủ bụng cao gấp 5 lần nữ giới.
– Phình động mạch chủ bụng dưới thận chiếm 90-95% phình động mạch chủ bụng. 40% phình động mạch chủ bụng có phình động mạch chậu kèm theo.|

NỘI DUNG WEB
» 422 Bài giảng chẩn đoán hình ảnh
» X-quang / Siêu âm / CT Scan / MRI
» 25.000 Hình ảnh case lâm sàng
ĐỐI TƯỢNG
» Kỹ thuật viên CĐHA
» Sinh viên Y đa khoa
» Bác sĩ khối lâm sàng
» Bác sĩ chuyên khoa CĐHA
Nội dung Bài giảng & Case lâm sàng thường xuyên được cập nhật !
Đăng nhập Tài khoản để xem Nội dung Bài giảng & Case lâm sàng !!!
– Nguy cơ vỡ túi phình sẽ tăng: – Là một thể giải phẫu bệnh riêng biệt của phình phình động mạch chủ bụng do xơ vữa. – Giả phồng động mạch chủ (Pseudoaneurysm) là hậu quả của rách thành động mạch dẫn đến máu chảy ra ngoài thành mạch. Khối giả phình chứa máu, được bao phủ bởi mô liên kết chứ không phải các lớp áo của thành động mạch. Một khối máu tụ ngoại mạch như thế, nếu có thông thương với nội mạch, sẽ được gọi là khối máu tụ nảy theo mạch (pulsating hematoma). Giả phồng thường hình túi. Nguyên nhân: chấn thương, nhiễm trùng, sau phẫu thuật ngực… – Bóc tách động mạch chủ (Aortic Dissection) là kết quả của sự tách dọc dài tự phát lớp áo trong và lớp áo ngoài động mạch chủ được gây ra do gia tăng dòng máu đến và làm phá vỡ lớp áo giữa của thành động mạch chủ. Rách lớp áo trong cho phép máu đi vào lớp áo giữa từ lòng mạch. Khoang được lấp đầy máu nằm trong lớp áo giữa trở thành lòng giả. Điều này dẫn đến hai lòng: lòng thật và lòng giả – với lòng giả có áp lực lớn hơn hoặc bằng lòng thật. – Loại I: Bóc tách bắt đầu ở động mạch chủ lên và lan xuống cả động mạch chủ ngực-bụng. Điểm vào ở động mạch chủ lên. – Loại A: Bóc tách từ động mạch chủ lên, điểm vào có thể ở các vị trí khác nhau. 1. Động mạch chủ lên 2. Cung động mạch chủ 3. Động mạch chủ xuống * Động mạch chủ ngực * Động mạch chủ bụng – Khi có phình động mạch chủ bụng kèm vôi hóa thành mạch có thể đánh giá sơ bộ kích thước động mạch chủ bụng. – Trường hợp vỡ khối phình, tụ máu nhiều sau phúc mạc có thể thấy hình ảnh bóng mờ ranh giới không rõ, xóa bờ cơ thắt lưng chậu. => Case lâm sàng 1: – Đo kích thước túi phình: kích thước trước sau và kích thước ngang, đường kính lòng mạch trên và dưới túi phình. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: huyết khối bám thành – Dòng chảy chậm vị trí túi phình giả hình ảnh huyết khối. => Case lâm sàng 1: – Mặt ngoài túi phình cần được khảo sát kỹ để phát hiện thương tổn như dạng lồi khu trú, những vị trí mất liên tục lớp áo ngoài và lớp mỡ bao quanh, cũng như sự hiện diện của phản ứng viêm kèm dịch xuất tiết xung quanh thể hiện bởi mô mỡ sau phúc mạc quanh túi phình trở nên dày và tăng âm => những biểu hiện báo hiệu nguy cơ biến chứng vỡ túi phình. – Doppler: Lòng túi phình thấy hồi âm dạng cuộn, xoáy của dòng máu bên trong túi phình. Siêu âm Doppler điển hình bằng biểu tượng âm – dương (thể hiện dòng xoáy bên trong túi phình). => Case lâm sàng 1: => Case lâm sàng 2: – Máu thoát ra ngoài qua lỗ thủng thành mạch tạo thành túi phình (chỉ thấy 1 lớp của thành mạch hoặc chỉ có tổ chức xơ bao quanh). => Case lâm sàng 1: => Case lâm sàng 1 (Clip): – Viêm túi phình (Infected Abdominal Aortic Aneurysm): bệnh nhân đau hoặc đau khi đè đầu dò ngay trên túi phình. Hình ảnh gợi ý là tăng hồi âm của mô mỡ quanh túi phình, đồng thời xuất hiện vòng halo giảm âm bao quanh túi phình. => Case lâm sàng 1: => Case lâm sàng 2: phân biệt xơ hóa sau phúc mạc – Túi phình đang tiến triển: biểu hiện lồi khu trú, huyết khối trong thành mạch không đồng nhất. – Vỡ túi phình (Abdominal aortic aneurysm rupture): => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: – Hình ảnh lớp áo trong bị bóc tách ra khỏi thành mạch hiện diện như dải tăng âm trong lòng mạch, chuyển động phất phới và mềm mại theo nhịp mạch. Lớp áo trong này hình thành nên vách ngăn phân chia giữa lòng thật và lòng giả khi dòng máu lưu thông trong cả hai lòng. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – Trường hợp không có lưu thông dòng máu trong lòng giả do huyết khối lấp đầy thì sẽ thấy sự hiện diện hồi âm huyết khối trong lòng giả, có thể không thấy tín hiệu mạch trong lòng giả. => Case lâm sàng 1: => Case lâm sàng 2: – Doppler cung cấp thông tin về huyết động bên trong hai lòng, giúp phân biệt lòng thật và lòng giả nhờ vào đặc tính đỉnh tâm thu trong lòng giả đến muộn hơn trong lòng thật và như thế mã hóa màu thì tâm thu trong lòng giả xảy ra chậm hơn so với trong lòng thật trên cùng một chu chuyển tim. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: – Tránh chỉ đo đường kính lớn nhất trên lát cắt ngang. Sử dụng các lát mỏng để tái tạo trên nhiều mặt phẳng và đo đường kính phình động mạch theo măt phẳng cắt ngang của nó. Động mạch chủ thường trở nên ngoằn ngoèo khi nó trở thành phình mạch, do đó chỉ dựa vào hình ảnh axial có thể phóng đại kích thước phình mạch. – Khẳng định phình khi đường kính lớn hơn 1.5 lần đường kính động mạch phía trên. – Đánh giá hình dạng phình: hình túi, hình thoi – Đánh giá sự liên quan cực trên túi phình với động mạch thận. – Tình trạng thành mạch: vôi hóa liên tục hay ngắt quãng, độ dày tổ chức huyết khối bám thành. – Huyết khối lòng mạch (Xem thêm bài Phình tách ĐM chủ ngực) – Đo các chỉ số: – Nguy cơ vỡ túi phình: Kích thước ngang túi phình, khẩu kính tăng trên 5mm trong 6 tháng hoặc có đường kính > 7cm. – Thâm nhiễm mỡ quanh túi phình. – Túi phình lệch tâm – Một số dấu hiệu: + Dấu hiệu tấm màn động mạch chủ (Draped aorta sign): thành sau của túi phình bám sát dọc theo bờ thân đốt sống và phía bên bao quanh đốt sống liền kề, túi phình không còn hình dạng tròn đều. Mất lớp mỡ giữa túi phình và bờ trước đốt sống. Tổn thương mạn tính có thể phá hủy bờ đốt sống trong 30% trường hợp. Đây là dấu hiệu của rò rỉ túi phình. => Case lâm sàng 1: + High-attenuation crescent sign: hiện diện hình liềm tăng tỷ trọng ở vùng ngoại vi với tỷ trọng cao hơn lòng thật động mạch chủ bụng nhưng thấp hơn vôi hóa ở thành động mạch. Trên CT có tiêm thuốc cản quang, sự hiện diện liềm đậm độ cao, cao hơn cơ thắt lưng chậu kế cận. Biệu hiện tình trạng tụ máu cấp tính. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: + Nứt vỡ huyết khối (Thrombus fissuration): thuốc cản quang ngấm vào vị trí huyết khối trong lòng mạch sau tiêm. => Case lâm sàng 1: => Case lâm sàng 2: + Tangential calcium sign: Dấu hiệu thể hiện vỡ túi phình, biểu hiện mất liên tục lớp vôi nội mạc. – Tĩnh mạch ngấm thuốc cản quang tương đương động mạch chủ sau tiêm. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Rò giữa phình động mạch chủ và đường tiêu hóa được mô tả lần đầu tiên vào năm 1829 bởi một phẫu thuật viên người Anh Sir Astley Cooper. Khi rò động mạch chủ – đường tiêu hóa xảy ra ở bệnh nhân chưa có phẫu thuật động mạch chủ hoặc tiền sử chấn thương, nó được gọi là rò tiên phát, bệnh lý này ít gặp hơn so với rò động mạch chủ – đường tiêu hóa thứ phát được coi là một biến chứng sau phẫu thuật/can thiệp động mạch chủ (mổ mở hoặc đặt Stentgraft động mạch chủ bụng). Tỷ lệ rò động mạch chủ – đường tiêu hóa tương đối thấp tuy nhiên điều trị khó khăn do chẩn đoán khó, tổn thương nhiễm trùng mạch máu và tổn thương đường tiêu hóa đồng thời. AEF nguyên phát thường gặp là xơ vữa động mạch. Những nguyên nhân khác bao gồm ung thư, loét, sỏi mật, viêm túi thừa, viêm ruột thừa và dị vật. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: rò tá tràng => Case lâm sàng 5: rò DIII tá tràng – Phình động mạch chủ bụng do viêm thường kèm theo tình trạng xơ khoang sau phúc mạc và túi phình lan tới động mạch chậu. Túi phình hay thâm nhiễm vào đoạn III tá tràng, tĩnh mạch chủ dưới và niệu quản nên có thể gây ứ nước thận. Tình trạng đau của bệnh nhân do xơ hóa có thể nhầm với biểu hiện dọa vỡ nhưng vỡ túi phình do viêm thường hiếm gặp. => Case lâm sàng 1: – Rò rỉ tụ máu quanh túi phình (Periaortic hematoma): phản ánh mất tính toàn vẹn của thành mạch và là một yếu tố nguy cơ cao cho vỡ túi phình. Dịch máu tăng tỷ trọng tự nhiên quanh túi phình. => Case lâm sàng 1: – Túi phình vỡ: => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: – Trước tiêm thuốc – Xác định lòng thật và lòng giả: + Lòng thật thường hình tròn hoặc oval, lòng giả thường hình liềm. + Tổn thương bóc tách phối hợp: động mạch thân tạng, mạc treo tràng trên, động mạch thận, động mạch chậu. – Đánh giá liên quan lòng giả & lòng thật: với động mạch thận, động mạch mạc treo tràng trên, động mạch mạc treo tràng dưới. => Case lâm sàng 1: – Đánh giá bóc tách các nhánh: động mạch thận, động mạch mạc treo tràng trên, động mạch mạc treo tràng dưới. – Can thiệp đặt stent graft điều trị phình động mạch chủ bụng hiện nay là phương pháp được chấp nhận và áp dụng rộng rãi trên toàn thế giới bởi tính hiệu quả, an toàn và sang chấn tối thiểu cho bệnh nhân. – Rò mạch (endoleak) sau can thiệp là hiện tượng tái thông dòng chảy vào túi phình. Đây là một trong những biến chứng có tỷ lệ cao, khoảng 15-30% endoleak được phát hiện trong 30 ngày điều trị sau can thiệp và là một trong những nguy cơ gây vỡ hàng đầu đặc biệt là endoleak type I. * Phân loại: – Type 2: Tái thông do tuần hoàn bàng hệ từ nhánh bàng hệ, là loại rò rỉ phổ biến nhất. Chúng xảy ra khi có dòng máu chảy ngược vào túi phình qua một nhánh động mạch, phổ biến nhất là động mạch mạc treo tràng dưới hoặc động mạch thắt lưng, hiếm hơn là động mạch chậu trong, động mạch cùng giữa hoặc động mạch thận phụ. Nhiều rò rỉ loại II đóng lại một cách tự nhiên theo thời gian. Các dấu hiệu hình ảnh trong rò rỉ loại II bao gồm vị trí ngoại vi của xuất huyết cấp tính hoặc chất cản quang trong túi phình. Có thể thấy các nhánh động mạch đi vào túi phình. Nếu túi phình ngày càng tăng kích thước, áp lực cao hơn và nguy cơ vỡ sẽ tăng. Nếu túi phình ổn định hoặc giảm kích thước thì nguy cơ vỡ sẽ ít hơn. Quản lý rò rỉ loại II được chỉ định khi có sự phát triển của túi phình hoặc khi bệnh nhân có các triệu chứng gợi ý đến tăng áp lực túi phình. Những triệu chứng này bao gồm đau bụng hoặc đau lưng không đặc hiệu. – Type 3: Do tổn thương mất liên tục ở thân stent. Sự rò rỉ này có liên quan đến việc tách các thành phần của stent-graft hoặc có thể do vật liệu bị vỡ hoặc rách (lỗi cơ học). Rò rỉ loại III được coi là rò rỉ áp lực cao, nguy cơ vỡ và cần được quản lý khẩn cấp. Rò rỉ loại III biểu hiện dưới dạng tụ máu hoặc thoát chất cản quang ở trung tâm túi phình, thường cách xa vị trí đầu trên và dưới stent. – Type 4: Rò rỉ qua mắt lưới của stent. Rò rỉ loại này là cực kỳ hiếm và các nghiên cứu báo cáo tỷ lệ phổ biến là 0,3%. Loại rò rỉ này phần lớn đã được loại bỏ nhờ những tiến bộ trong tạo stent. Thường được nhìn thấy trên ảnh chụp động mạch ngay sau phẫu thuật đặt stent. Rò rỉ loại 4 không cần điều trị và thường khỏi trong vòng vài ngày sau khi tình trạng đông máu của bệnh nhân trở về mức bình thường (ngừng thuốc chống đông máu). – Type 5: phình động mạch không giảm sau khi đặt stent, túi phình mở rộng ở các lần kiểm tra tiếp theo mà không có bằng chứng về sự rò rỉ. Rò rỉ loại 5 là tổn thương có nguy cơ thấp trong thời gian ngắn; tuy nhiên, việc tiếp tục mở rộng túi phình cần phải phẫu thuật vì nguy cơ vỡ phình. => Case lâm sàng 1: Type Ia => Case lâm sàng 2: Type Ib => Case lâm sàng 3: => Case lâm sàng 4: Type III
+ Phình động mạch chủ bụng có đường kính 4-5 cm: nguy cơ tăng 1-3% mỗi năm.
+ Phình động mạch chủ bụng có đường kính 5-7 cm: nguy cơ tăng 6-11% mỗi năm.
+ Phình động mạch chủ bụng có đường kính > 7 cm: nguy cơ tăng 20% mỗi năm.* Viêm túi phình
– Chiếm 5%
– BN có triệu chứng đau không phải do phình có biến chứng.
– Phản ứng viêm làm túi phình dính vào tá tràng, tĩnh mạch chủ dưới, tĩnh mạch thận trái, một hai cả hai niệu quản.* Giả phình
* Bóc tách
– Lòng ống thật nhỏ hơn được lót bởi lớp áo trong, và lòng ống giả được lót bằng lớp áo giữa. Thông thường, dòng chảy trong lòng giả chậm hơn so với trong lòng thật sự và lòng giả thường trở thành phình mạch khi chịu áp lực hệ thống.
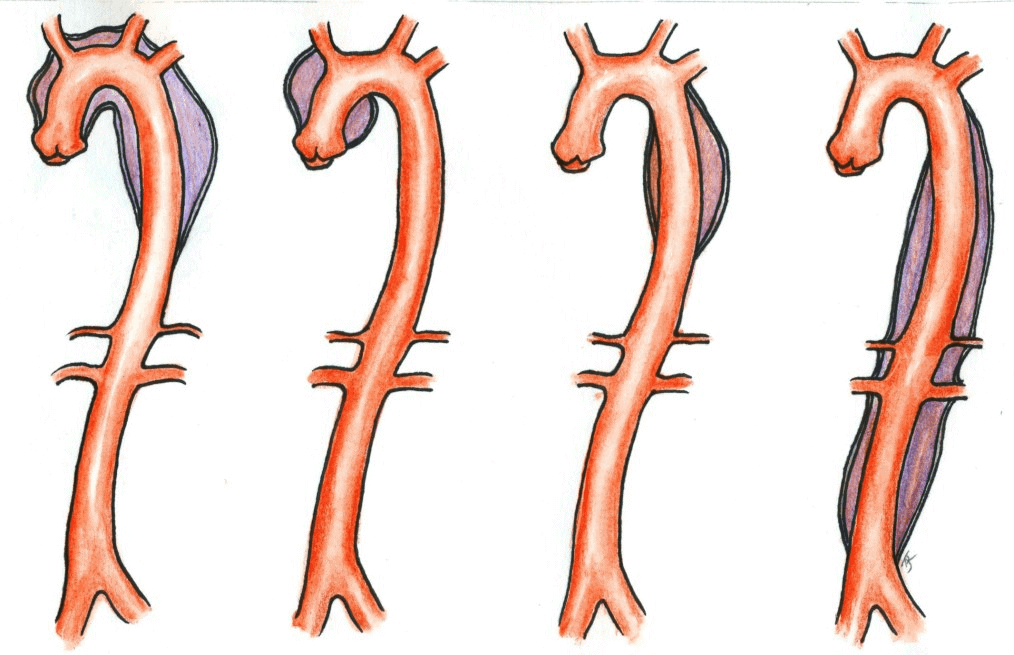
– Một bóc tách động mạch chủ cấp tính được coi là mãn tính ở mức 2 tuần. Bóc tách thường dừng lại khi động mạch chủ chia nhánh hoặc ở đoạn có một mảng bám xơ vữa động mạch.* Phân loại De Bakey
– Loại II: Bóc tách chỉ ở động mạch chủ lên.
– Loại III: Điểm vào của bóc tách ở đoạn động mạch chủ xuống và đoạn ngang.
– Loại IIIa: Bóc tách cả xuống dưới vào động mạch chủ ngực bụng và lan ngược lên trên vào động mạch chủ lên.
– Loại IIIb: Bóc tách chỉ lan xuống động mạch chủ xuống và động mạch chủ bụng.* Phân loại Stanford
– Loại B: Bóc tách chỉ ở động mạch chủ xuống và lan xuống động mạch chủ bụng, động mạch chủ lên không bị tổn thươngII. Giải phẫu
– Xuất phát từ tâm thất trái, động mạch chủ lên đi lên hướng sang phải, đến ngang mức góc xương ức (tương ứng đốt sống ngực 4). Động mạch chủ lên nằm trong trung thất giữa và được màng ngoài tim bao bọc cùng với thân động mạch phổi.
– Ở người ViệtNam, động mạch chủ lên dài khoảng 4-5 cm và đường kính trung bình là 21,7 mm. Phần đầu động mạch chủ lên phình ra tạo nên xoang động mạch chủ, liên quan với các lá van bán nguyệt.
– Liên quan
+ Phần đầu: nằm sau thân động mạch phổi; trước tiểu nhĩ trái.
+ Phần cuối: nằm trước động mạch phổi phải và phế quản chính phải.
– Nhánh bên: Động mạch chủ lên có hai nhánh bên là động mạch vành phải và trái.
– Nối tiếp với động mạch chủ lên, cung động mạch chủ chạy cong sang trái và hướng ra sau tạo thành một cung lõm xuống dưới, ôm lấy phế quản chính trái. Cung động mạch chủ nằm ở trong trung thất trên, ngang mức đốt sống ngực 4.
– Ở người Việt Nam, cung động mạch chủ có đường kính trung bình là 19,1 mm.
– Liên quan:
+ Phía trước có dây thần kinh hoành trái, thần kinh lang thang trái và những nhánh tim cuả thần kinh lang thang trái.
+ Phía sau: là khí quản và thực quản.
+ Phía dưới: liên quan với chỗ chia đôi của thân động mạch phổi, có dây chằng động mạch; phế quản chính trái và thần kinh quặt ngược thanh quản trái.
+ Phía trên: là các nhánh bên của nó và trước các nhánh bên này là tĩnh mạch tay đầu trái.
– Nhánh bên:
+ Thân động mạch cánh tay đầu.
+ Động mạch cảnh chung trái.
+ Động mạch dưới đòn trái.
– Động mạch chủ xuống là đoạn tiếp nối từ cung động mạch chủ cho đến chỗ chia đôi, đường kính nhỏ hơn hai đoạn đầu.
– Phần tiếp nối giữa cung động mạch chủ và động mạch chủ xuống còn được gọi là eo động mạch chủ, có đường kính nhỏ nhất và là nơi hay bị rách vỡ trong trường hợp chấn thương gia tốc.
– Động mạch chủ xuống còn được chia thành hai phần nhỏ là động mạch chủ ngực và động mạch chủ bụng.
– Từ cung động mạch chủ (ngang mức đốt sống ngực 4) chạy xuống đến lỗ động mạch chủ của cơ hoành (ngang mức đốt sống ngực 12). Động mạch chủ ngực chạy trong trung thất sau, lúc đầu nằm sát ở bên trái thân các đốt sống ngực, dần dần động mạch chủ ngực chạy ngay trước cột sống. Sau khi chui qua lỗ động mạch chủ của cơ hoành thì đổi tên thành động mạch chủ bụng.
– Đường kính trung bình của động mạch chủ ngực ở người Việt Nam là 15,8mm.
– Liên quan:
+ Phía trước: liên quan với cuống phổi trái (phần trên) và với thực quản (phần dưới).
+ Phía sau: với cột sống ngực.
+ Bên phải: với ống ngực và tĩnh mạch đơn.
+ Bên trái: với tĩnh mạch bán đơn và tĩnh mạch bám đơn phụ.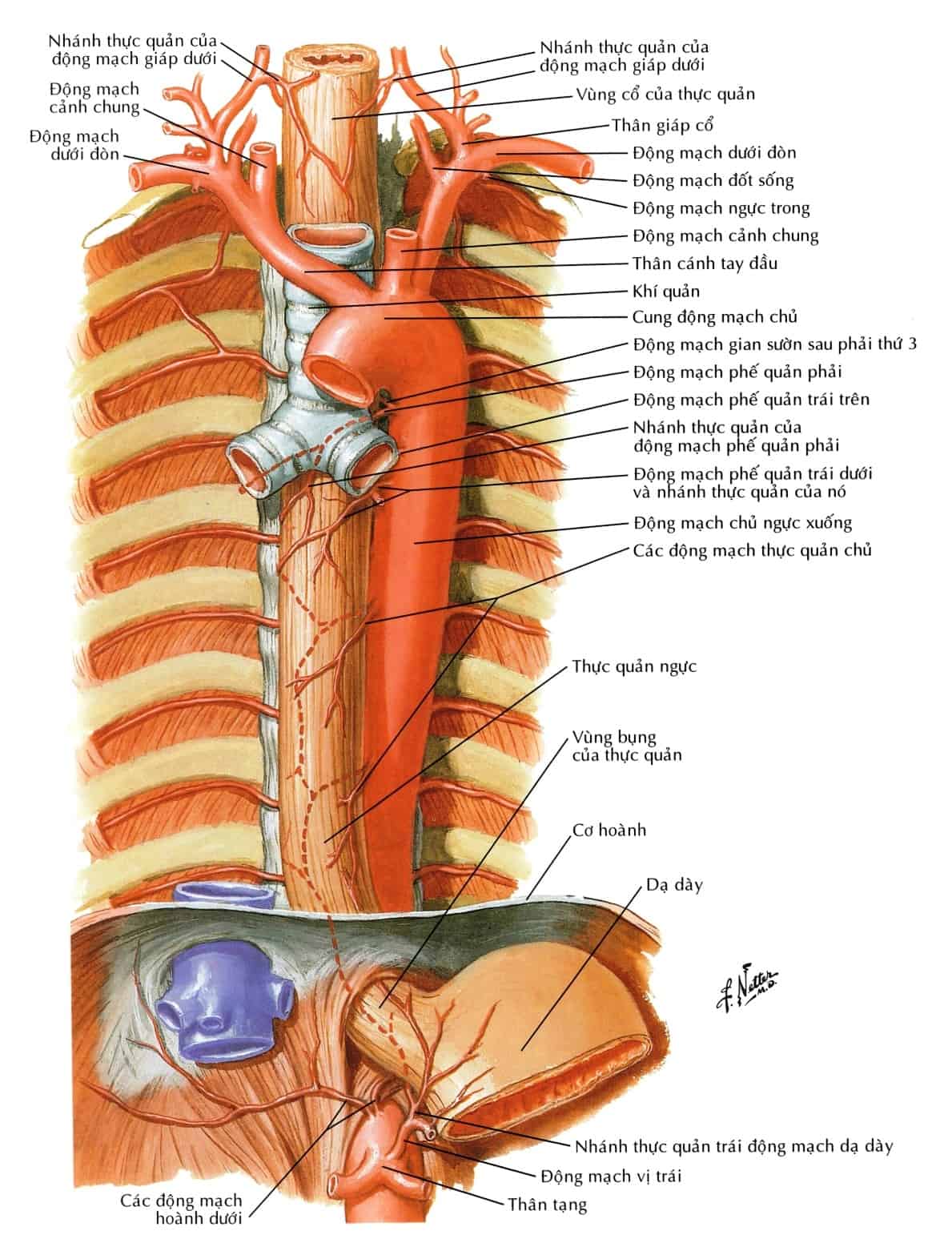
– Nhánh bên:
+ Các động mạch phế quản: có 1-2 động mạch mỗi bên và đi sau phế quản chính.
+ Các động mạch trung thất: là các nhánh nhỏ cấp máu cho phần sau màng ngoài tim.
+ Các động mạch thực quản: 1-2 động mạch nhỏ mỗi bên.
+ Các động mạch hoành trên: xuất phát từ phần dưới của động mạch chủ ngực, cấp máu cho mặt trên phần sau cơ hoành.
+ Các động mạch gian sườn sau: thường có 9 cặp động mạch gian sườn sau, xuất phát từ mặt sau của động mạch chủ ngực. Các động mạch này đi vào 9 khoảng gian sườn cuối.
– Động mạch chủ bụng bắt đầu từ lỗ động mạch chủ của cơ hoành (ngang mức đốt sống ngực 12) chạy xuống dưới dọc phía trước cột sống thắt lưng, nằm sau phúc mạc, đến ngang mức đốt sống thắt lưng 4 thì chia thành hai động mạch chậu chung phải và trái.
– Liên quan:
+ Phía trước: là phúc mạc thành sau của ổ bụng, và qua phúc mạc liên quan từ trên xuống với hậu cung mạc nối, tuỵ, tĩnh mạch thận trái, phần ngang tá tràng và rễ mạc treo ruột non.
+ Phía sau với cột sống thắt lưng.
+ Bên phải với tĩnh mạch chủ dưới.
+ Bên trái với thận và tuyến thượng thận trái, chuỗi hạch giao cảm thắt lưng trái.
– Nhánh bên:
+ 2 động mạch hoành dưới: xuất phát từ động mạch chủ bụng ngay khi động mạch chủ bụng chui qua lỗ động mạch chủ, ngang mức đốt sống ngực 12.
+ Động mạch thân tạng: xuất phát từ mặt trước của động mạch chủ bụng, ngang mức đốt sống ngực 12 , ngay dưới vị trí xuất phát của động mạch hoành dưới. Động mạch thân tạng cho 3 nhánh cùng là động mạch gan chung, động mạch lách và động mạch vị trái.
+ Động mạch mạc treo tràng trên: xuất phát từ mặt trước của động mạch chủ bụng, dưới vị trí xuất phát của động mạch thân tạng khoảng 1 cm, ngang mức đốt sống thắt lưng 1.
+ 2 động mạch thượng thận giữa: tách ra từ mặt bên của động mạch chủ bụng, gần như cùng mức với động mạch mạc treo tràng trên.
+ 2 động mạch thận: xuất phát từ mặt bên của động mạch chủ bụng, thấp hơn vị trí xuất phát của động mạch mạc treo tràng trên, ngang mức đốt sống thắt lưng 1.
+ 2 động mạch sinh dục: xuất phát từ mặt bên của động mạch chủ bụng, giữa động mạch thận và động mạch mạc treo tràng dưới.
+ Động mạch mạc treo tràng dưới: xuất phát từ mặt trước động mạch chủ bụng, lệch về bên trái đường giữa, trên chỗ chia đôi của động mạch chủ bụng 4-5 cm, tương ứng với đốt sống thắt lưng 3 hoặc bờ trên đốt sống thắt lưng 4.
+ 4-5 đôi động mạch thắt lưng.
+ Động mạch cùng giữa.
– Nhánh tận:
+ Động mạch chủ bụng chia thành hai động mạch chậu chung phải và trái ở ngang mức đốt sống thắt lưng 4. Các động mạch chậu chung không cho nhánh bên, trung bình dài 40mm, đường kính 7,7mm.
+ Mỗi động mạch chậu chung lại chia thành động mạch chậu trong và động mạch chậu ngoài.
+ Động mạch chậu ngoài là nguồn chính cấp máu cho chi dưới. động mạch chậu trong cấp máu cho các tạng vùng tiểu khung và vùng mông.III. Chẩn đoán x-quang
IV. Chẩn đoán siêu âm
* Phình
– Đo chiều dài túi phình.
– Mô tả dạng túi phình: hình thoi, hình túi
– Cấu trúc bên trong túi phình: dòng chảy và máu cục bám thành, mảng xơ vữa.
– Vị trí phình: trên – ngang mức – dưới chỗ phân chia ĐM thận. Dưới ĐM thận là hay gặp nhất, tìm sự lan tỏa của tổn thương xuống hai động mạch chậu, đùi.* Giả phình
– Hầu hết giả phình hình tròn hoặc bầu dục lồi ra ngoài thành mạch, máu chảy vào trong túi giả phình ở thì tâm thu và chảy ra ở thì tâm trương. Trên Doppler màu tạo hình ảnh vòng âm-dương.
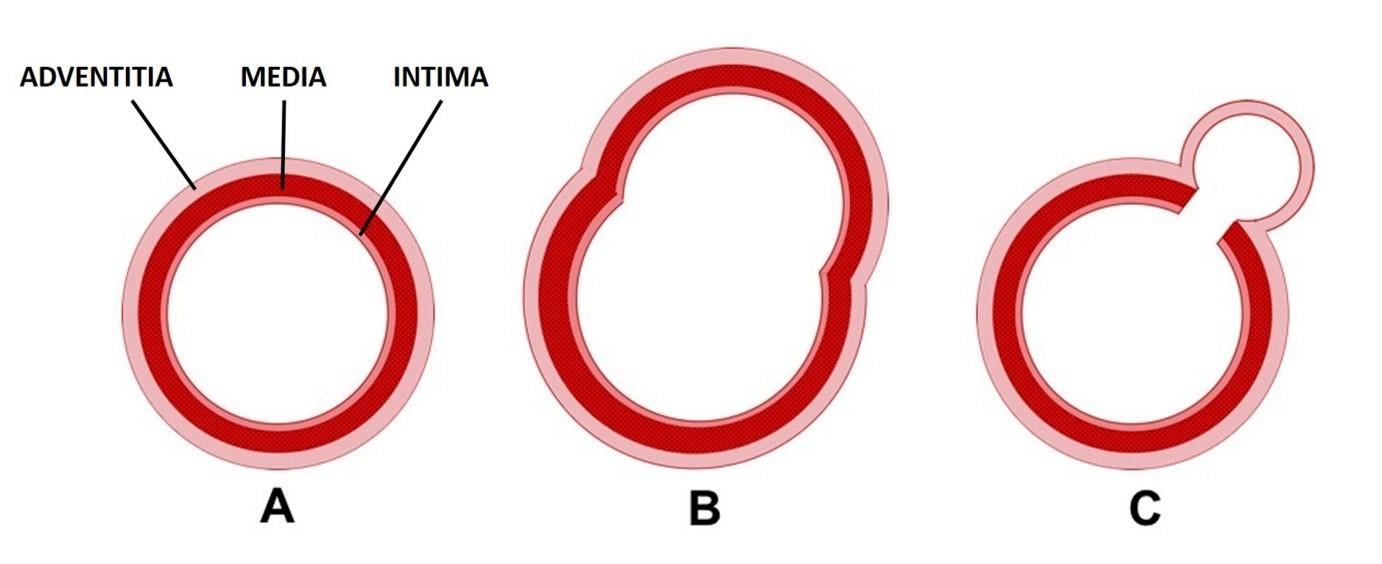
* Biến chứng
+ Túi phình có thể được huyết khối và tổ chức xung quanh bao kín lại, có thể vỡ tràn ra khoang sau phúc mạc thậm chí xé rách phúc mạc sau để đổ vào phúc mạc, có thể vỡ vào ống tiêu hóa, vỡ vào tĩnh mạch chủ dưới gây dò động – tĩnh mạch.
+ Dạng thường gặp là vỡ tràn ngập máu khoang sau phúc mạc trong bối cảnh lâm sàng choáng, đau, hạ huyết áp.
+ Hình ảnh điển hình: biến dạng túi phình, vùng giảm âm gián đoạn túi phình, huyết khối thành mạch không đồng nhất và mất liên tục, tụ máu sau phúc mạc, cũng có thể thấy máu xuất hiện trong ổ bụng.* Bóc tách
V. Chẩn đoán CLVT
* Phình
– Đánh giá liên quan cực dưới túi phình với động mạch chậu
+ D1: đường kính ngang lớn nhất.
+ D2: đường kính cổ gần
+ D3: đường kính cổ xa
+ D4: đường kính động mạch chủ ở ngang mức nhánh lân cận (Ví dụ động mạch thận).
+ L1: chiều dài túi phình
+ L2: chiều dài từ cổ gần túi phình tới nhánh lân cận (Ví dụ động mạch thận).* Dấu hiệu dọa vỡ
* Rò TM chủ dưới
– Hình ảnh đường rò.* Rò ống tiêu hóa
– Đặc điểm hình ảnh:
+ Hiện diện bóng khí bất thường cạnh động mạch hoặc trong lòng động mạch chủ.
+ Sự hiện diện thuốc cản quang trong lòng đường tiêu hóa sau tiêm.
+ Dày thành ruột
+ Mất liên tục lớp mỡ quanh động mạch chủ
+ Tụ máu sau phúc mạc hoặc tụ máu trong thành ruột, lòng ruột.
+ Thâm nhiễm mỡ quanh động mạch chủ, ống tiêu hóa.* Viêm túi phình
– Thành động mạch chủ không đều.
– Phù nề, thâm nhiễm mỡ quanh động mạch chủ.
– Khí trong thành, trong lòng động mạch chủ.* Vỡ túi phình
+ Hình ảnh dịch máu tăng tỷ trọng tự nhiên liên tục từ thành động mạch chủ ra quanh túi phình.
+ Thâm nhiễm mỡ quanh khối máu tụ
+ Sau tiêm cản quang: có thể thấy thoát thuốc cản quang vào vùng tụ máu => chảy máu hoạt động.* Bóc tách
+ Thấy lòng thật và lòng giả do bóc tách: tỷ trọng cao của huyết khối trong lòng giả.
+ Sai chỗ của lớp áo trong có vôi hóa (bị đẩy vào trong).
– Sau tiêm thuốc
+ Lớp áo trong chia động mạch thành lòng thật và lòng giả
+ Khảo sát từ chỗ xuất phát của động mạch chủ lên ở tâm thất trái để xác định chính xác xuất phát của lòng thật và vị trí rách lớp áo trong.
+ Lòng giả thường có mật độ ngấm thuốc thấp hơn lòng thật.
+ Diện tích mặt cắt ngang của lòng giả lớn hơn do áp lực trong lòng giả cao hơn.
+ Vôi hóa nội mạc của lòng mạch => xác định lòng thật. Tuy nhiên đóng vôi có thể thấy trong thành lòng giả của bóc tách mạn tính.VI. Đánh giá sau đặt Stent

– Type 1: Do sự không tương xứng giữa kích thước stent và lòng mạch và máu có thể rò rỉ qua chỗ khiếm khuyết này vào túi phình động mạch. Chia làm 2 loại: 1A: Rò ở đầu gần stent. 1B: Rò ở đầu xa stent. Rò rỉ loại I có thể được nhìn thấy ngay sau khi đặt stent-graft do stent-graft giãn nở không hoàn toàn, động mạch chủ xoắn vặn hoặc gập góc. Sự phát triển sau này của rò rỉ loại I có thể liên quan đến những thay đổi về hình dạng của động mạch chủ khi túi phình co lại. Đây được coi là các rò rỉ áp lực cao và có nguy cơ vỡ túi phình cao do thành phình mạch tiếp xúc trực tiếp với áp lực động mạch chủ. Các dấu hiệu hình ảnh trên CT không cản quang bao gồm tăng tỷ trọng trong túi phình. Sau tiêm thuốc cản quang, có hình ảnh thoát thuốc cản quang ngoài stent vào trong túi phình và thường liên tục với một trong các vị trí đầu stent (gần hoặc xa).
Tài liệu tham khảo
* Abdominal Aortic Aneurysms Revisited: MDCT with Multiplanar Reconstructions for Identifying Indicators of Instability in the Pre- and Postoperative Patient – Ajay D. Wadgaonkar, MD James H. Black III, MD Elizabeth K. Weihe, MD
* CT Findings of Rupture, Impending Rupture, and Contained Rupture of Abdominal Aortic Aneurysms – Stephanie A. Schwartz, Mihra S. Taljanovic
* Spectrum of CT Findings in Rupture and Impending Rupture of Abdominal Aortic Aneurysms – Dmitry Rakita, MD, Amit Newatia, MD, John J. Hines, MD
* Giải phẫu động mạch chủ – Đại học Y Dược Huế
* Evaluation of Abdominal Aortic Aneurysms: a pictorial review of common appearances and complications – A. T. Vilares, M. Correia da Silva, E. F. M. P. Negrao
* Impending rupture of abdominal aortic aneurysm: emergency radiology – what radiologists should know – M. C. J. RACY, L. Saad, S. Oliveira
* Aortic dissection: Aspects on computed tomography – M. S. C. Sousa, N. M. R. D. Alves, S. Fouassier
* Abdominal aortic aneurysm rupture: The musts in the radiologist´s report – C. Botía González, J. M. Plasencia Martínez
* Abdominal Aortic Aneurysms – Imaging diagnosis of rupture and impending rupture – R. M. Antunes, P. G. M. G. Ferreira; Lisbon/PT
* Abdominal aortic aneurysms. Spectrum of pre-operative and post-operative complications – E. Arvaniti, S. Dimoulia, P. Kraniotis
* From A to Z: Radiologic Assessment of the Abdominal Aorta Aneurysms – A. E. Madrid Vallenilla, M. González Leyte, G. Rodriguez Rosales
* Acute aortic syndrome: what radiologists should know – V. Gandileva
* Endoleaks in endovascular abdominal aortic aneurysm repair: Classification, diagnosis and therapeutic management – L. moreno, R. Navas, J. Ramon y cajal, C. M. BELLO FRANCO, D. Solís Gutiérrez, E. Alvarez, D. Ibañez Muñoz; Zaragoza/ES
* An overview of aortic pathology for the general radiologist – L. Zimmo
* Evaluation of EVAR complications: a practical radiological approach – G. Caruana, F. Vernuccio, D. Giambelluca, L. Scopelliti, M. C. Terranova, F. Midiri, G. La Tona, S. Salerno, G. Lo Re; Palermo/IT
* Aortic Aneurysm – CT signs of pending rupture and its mimics – M. I. M. Rodrigues, J. M. Dourado Domingues, F. Rego Costa, A. J. B. S. Madureira
* Endoleaks After Endovascular Abdominal Aortic Aneurysm Repair: Management Strategies According to CT Findings – Mustafa R. Bashir, Hector Ferral, Chad Jacobs, Walter McCarthy, and Marshall Goldin
* Imaging assessment after endovascular abdominal aortic aneurysm repair (EVAR): what every radiologist should know – . P. A. Lopes




















# Cập nhật nội dung bài viết & Case lâm sàng 1/6/2024
# Cập nhật nội dung bài viết & Case lâm sàng 25/6/2023
# Cập nhật nội dung bài viết & Case lâm sàng 9/6/2023