I. Đại cương
– Nang thận (Renal cyst) là 1 túi dịch hình thành trong thận. Thường có hai loại: nang thận đơn thuần, loại này phổ biến và không có nguy cơ trở thành ung thư thận. Các loại u nang khác được gọi là “u nang phức tạp” loại u nang thận phức tạp thường nghi ngờ là ung thư.
– Nang thận thường không có triệu chứng lâm sàng rõ rệt cũng như không ảnh hưởng đến cuộc sống của bệnh nhân. Tuy nhiên nang thận hoàn toàn có thể tiến triển đến trường hợp xấu nhất là ung thư hoặc các triệu chứng của tiền ung thư hay chén ép thận gây ra rối loạn chức năng và suy giảm tế bào thận.
– Nam thường gặp hơn nữ.
– Gặp ở 20-30% tuổi trung niên, tăng dần theo tuổi.
+ 39% gặp trong lứa tuổi 18-49 tuổi
+ 63% gặp trong lứa tuổi 50-75 tuổi
– Phát triển chậm, biến chứng có thể gặp: thận ứ nước, xuất huyết, nhiễm trùng, vỡ.
NỘI DUNG WEB
» 422 Bài giảng chẩn đoán hình ảnh
» X-quang / Siêu âm / CT Scan / MRI
» 25.000 Hình ảnh case lâm sàng
ĐỐI TƯỢNG
» Kỹ thuật viên CĐHA
» Sinh viên Y đa khoa
» Bác sĩ khối lâm sàng
» Bác sĩ chuyên khoa CĐHA
Nội dung Bài giảng & Case lâm sàng thường xuyên được cập nhật !
Đăng nhập Tài khoản để xem Nội dung Bài giảng & Case lâm sàng !!!
* Giải phẫu thận => Siêu âm Doppler: * Nang thận đơn thuần * Nang thận phức tạp: – Phát triển từ thời kỳ bao thai của xoang thận hoặc có nguồn gốc bạch huyết cạnh xoang thận. * Bệnh thận đa nang ở trẻ nhỏ (Autosomal recessive polycystic kidney disease – ARPKD – Potter type I) * Bệnh thận đa nang ở người lớn (Autosomal dominant polycystic kidney disease – ADPKD – Potter type III) – Bệnh thận loạn sản đa nang (Multicystic renal dysplasia – Potter type IV) là bệnh bẩm sinh của thận, tổ chức thận được thay thế bởi nang kích thước khác nhau. Nếu xảy ra ở 2 thận thì gây thai lưu. Thận teo dần theo tuổi, đến tuổi trưởng thành có thể nhỏ nhầm là bất sản. – Type I: – Type II: – Type IIF: – Type III: – Type IV: – Không đặc hiệu, có thể thấy hình ảnh vôi hóa nang thận. => Case lâm sàng 1: – Nang thận vô mạch, không ngấm thuốc cản quang. * Nang thận đơn thuần – Nang sát bao thận hoặc nang lớn có thể đẩy lồi bao thận. – Nang sát bao thận => tạo hình ảnh giả cấu trúc nằm ngoài thận. * Nang thận phức tạp => Case lâm sàng 1: => Case lâm sàng 2: – Nang bội nhiễm: xuất hiện hồi âm lợn cợn bên trong dịch của nang hoặc lắng đọng thành lớp ở phần thấp hoặc hình ảnh bọt hơi xuất hiện như chấm hồi âm rất sáng, thành nang dày. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Nang vôi hóa: những vệt dạng đường cong hoặc thẳng với hồi âm tăng kèm bóng lưng phía sau, những vệt vôi hóa đôi khi bao phủ gần hết nang. => Case lâm sàng 1: => Case lâm sàng 2: – Nang có vách: cấu trúc nang có nhiều hốc, ngăn cách với nhau bởi vách, bè xơ. Vách dày hoặc mỏng. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: – Thành nang và vách dày không đều hoặc nốt thành nang. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: * Phân loại Bosniak: => Case lâm sàng 1: Bosniak II => Case lâm sàng 2: Bosniak IIF => Case lâm sàng 3: Bosniak III => Case lâm sàng 4: Bosniak III => Case lâm sàng 5: Bosniak III => Case lâm sàng 6: Bosniak IV => Case lâm sàng 7: Bosniak IV => Case lâm sàng 8: Bosniak IV * Nang cạnh bể thận * Bệnh thận đa nang => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: * Nang thận đơn thuần => Case lâm sàng: * Nang thận phức tạp – Nang có vách – Có thể biến chứng chảy máu trong nang, dịch trong nang tăng tỷ trọng tự nhiên, có thể tạo hình ảnh mức dịch-dịch. => Case lâm sàng 1: => Case lâm sàng 2: – Đôi khi nang thành dày, có vách dày, có nụ sùi ở thành nang * Phân loại Bosniak – Bosniak I => Case lâm sàng 1: – Bosniak II – Bosniak IIF – Bosniak III => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – Bosniak IV => Case lâm sàng 1: => Case lâm sàng 2: * Nang cạnh bể thận => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: * Bệnh thận đa nang * Nang thận đơn thuần * Phân loại Bosniak * Thận đa nang – Túi thừa đài thận (Calyceal Diverticulum) là tổn thương bẩm sinh, thành túi thừa lót bởi biểu mô tế bào chuyển tiếp. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: – Một hoặc nhiều ổ tỷ trọng dịch, thành dày không đều, ngấm thuốc viền. => Case lâm sàng 1: => Case lâm sàng 2: – Thận là cơ quan trong ổ bụng phổ biến nhất ảnh hưởng bởi ung thư hạch. Hầu hết các trường hợp là non-Hodgkin. Thường nằm trong bệnh cảnh lymphoma hệ thống, lymphoma nguyên phát ở thận rất hiếm gặp (<1%). – Khối u lành tính, dạng thanh dịch đơn thuần, lót bởi biểu mô và các vách xơ có các tế bào ống thận trưởng thành. => Case lâm sàng 1: => Case lâm sàng 2: – Ung thư ống nhú (Papillary renal cell carcinoma) đa số được giới hạn ở thận (60%) và thường kích thước nhỏ < 3cm, vị trí ngoại biên, tỷ trọng đồng nhất và có ranh giới rõ. => Case lâm sàng 1: + Dạng giả nang đồng nhất, không ngấm thuốc sau tiêm => khó phân biệt với nang thận. + Các khối u nhú giả nang kích thước nhỏ. – Gan và phổi là 2 cơ quan thường gặp nhất. – Phân loại nang Bosniak I, II: lành tính, không cần theo dõi, điều trị.
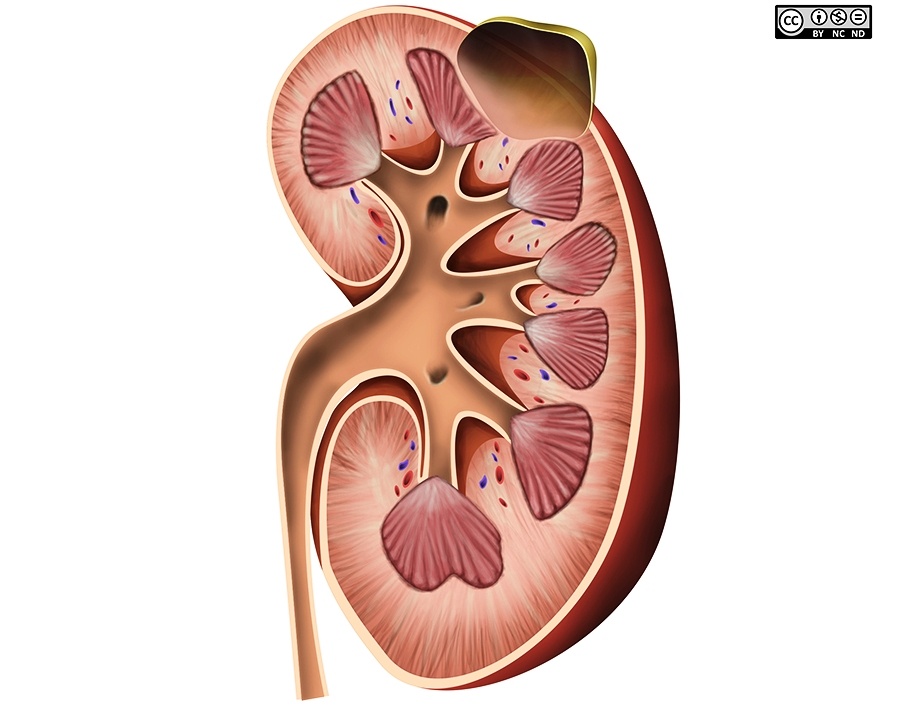
– Thận hình hạt đậu nằm phía sau ổ phúc mạc, 2 bên cột sống.
– Kích thước: dày 3cm, rộng 6cm, cao 11cm. Trọng lượng: 150gram (nam) và 135 gram (nữ).
– Rốn thận chứa mạch máu ra-vào thận và niệu quản.
– Ngoài cùng là mạc thận, bản chất là mô liên kết, gồm 2 lá (trong và ngoài). Tiếp đến là lớp mỡ quanh thận, rồi đến bao thận và cuối cùng là nhu mô thận.
– Động mạch thận: thận được cấp máu bởi động mạch thận, tách ra từ động mạch chủ bụng. Động mạch thận phải đi phía sau tĩnh mạch chủ dưới. Động mạch thận vào thận qua rốn thận, sau đó chia làm nhiều nhánh – chia các động mạch liên thùy – chia thành nhiều động mạch cung.
– Cấu tạo thận: xoang thận ở giữa – xung quanh là nhu mô thận (vỏ thận + tủy thận)
+ Xoang thận: chứa mạch máu và thần kinh thận, hệ thống đài bể thận và mô liên kết mỡ. Đài thận nhỏ nhận nước tiểu từ nhú thận, đổ ra đài thận lớn, đài thận lớn hợp thành bể thận – nối với niệu quản.
+ Vỏ thận: nằm ngay dưới bao thận, gồm cột thận (giữa các tháp thận) và các tiểu thùy vỏ từ đáy tháp thận tới bao thận.
+ Tủy thận: do các tháp thận (tháp Malpighi) tạo nên. Đáy tháp thận hướng về phía vỏ thận, đỉnh hướng về phía xoang thận, lồi vào trong xoang thận tạo nên nhú thận – nối với đài thận nhỏ.II. Phân loại
1. Nang nhu mô thận
– Hình thành do bất thường phát triển từ thời kỳ mầm thận, ít gặp nang mắc phải.
– Tỷ lệ gặp trong 5-10% bệnh nhân thăm khám.
– Đơn độc hoặc nhiều nang, thường không có triệu chứng.
– Nang quá to => chèn ép, biến chứng nhiễm trùng, chảy máu.
– Nang có hình thái và cấu trúc đặc biệt như thành dày, bờ không đều, thành và vách dày, nốt tổ chức thành nang, vôi hóa thành nang, dịch trong nang không đồng nhất…2. Nang cạnh bể thận
– Phát triển chậm, nằm giới hạn trong xoang thận.
– Kích thước lớn có thể gây chèn ép đường bài xuất.3. Bệnh thận đa nang
– Tần suất 1/40.000 trẻ em sống.
– Giải phẫu bệnh: thận kích thước lớn do các tiểu quản giãn thành nang.
– Còn gọi là bệnh thận đa nang NST lặn.
– Thương tổn là những cấu trúc dạng nang kích thước 1-2mm do sự giãn ra của những ống góp được nhìn thấy trong vùng vỏ lẫn vùng tủy. Thường có tổn thương kết hợp giãn và tăng sinh các ống mật, xơ hóa gan, xơ hóa khoảng cửa.
– Hình ảnh siêu âm ở trẻ nhỏ: hai thận lớn, gia tăng hồi âm chủ mô thận, mất sự phân biệt vỏ thận, tủy thận và xoang thận.
– Ở trẻ lớn chủ mô thận gia tăng hồi âm, kích thước thận bình thường hoặc thu nhỏ do hiện tượng xơ hóa. Đây là đặc điểm giúp phân biệt với thận đa nang NST trội vì thận tăng kích thước. Có thể kèm theo tăng độ hồi âm của chủ mô gan, kèm giãn các ống mật.
– UIV: thận to, nhu mô dày, còn chức năng.
– Bệnh có thể thấy trong hội chứng Meckel Gruber: thận đa nang + đa ngón + thoát vị não.
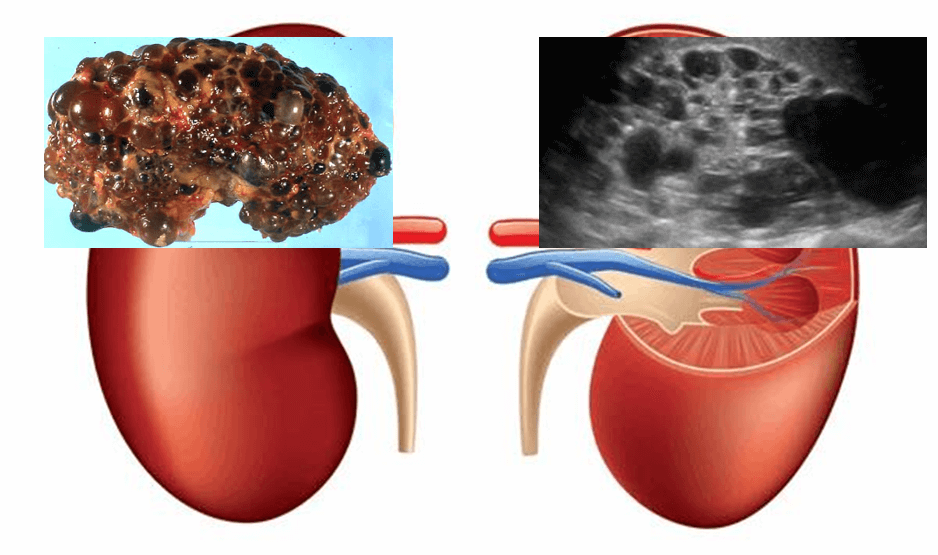
– Khá phổ biến với tần suất 1/1000 người.
– Còn gọi là bệnh thận đa nang NST trội. Thường kết hợp với gan đa nang (30%), tụy (9%) và các tạng khác như phổi, lách, buồng trứng, túi tinh…Đặc biệt xuất hiện túi phình động mạch ở vòng nối Willis trong khoảng 16% trường hợp.
– Hình ảnh siêu âm: cấu trúc hai thận được thay thế bởi vô số nang kích thước khác nhau, số lượng và kích thước các nang tăng dần theo thời gian làm kích thước thận lớn ra, đường bờ thận biến dạng do các nang nằm ở ngoại vi, không còn nhận biết được xoang thận và chủ mô thận.
– Chẩn đoán phân biệt với Potter type I: siêu âm cha mẹ để tìm kiếm nang thận, nếu thấy đa nang thận => type III.
– Nang thận mắc phải: gặp ở bệnh nhân lọc máu kéo dài. Kích thước thận thường bình thường, các nang thường nhỏ. Nếu bệnh nhận được ghép thận thì không thấy nang xuất hiện nữa.4. Loạn sản đa nang
– Thương tổn chỉ xảy ra ở một thận, mất chức năng hoàn toàn, nguyên nhân do tắc nghẽn đường bài xuất xảy ra trong thời kỳ bào thai vào giai đoạn hậu thận => thận được thay bằng nhiều cấu trúc dạng nang không thông với nhau, xen kẽ là thành phần mô thận loạn sản nguyên thủy, mạch máu thận teo nhỏ.
– Thận đối bên thường có bất thường tắc chỗ nối bể thận – niệu quản, trào ngược bàng quang – niệu quản (20%).
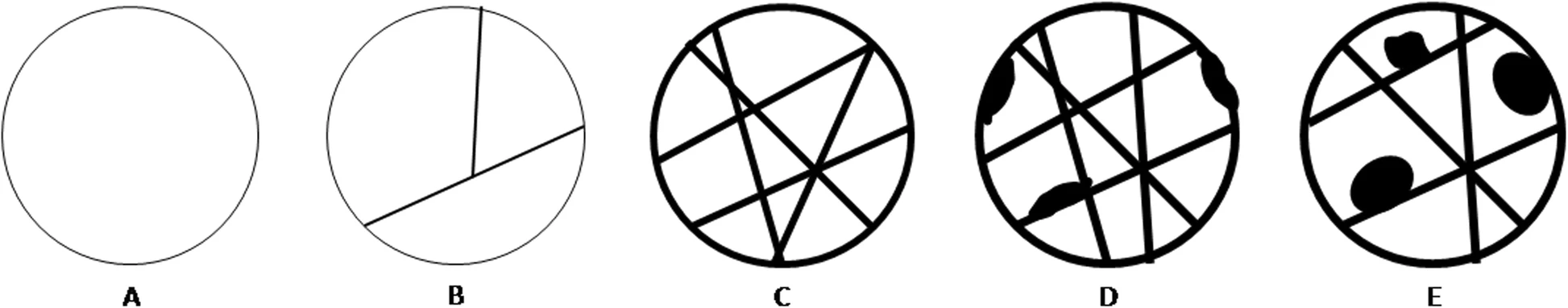
– Bất thường sinh dục: tinh hoàn lạc chỗ.5. Phân loại Bosniak
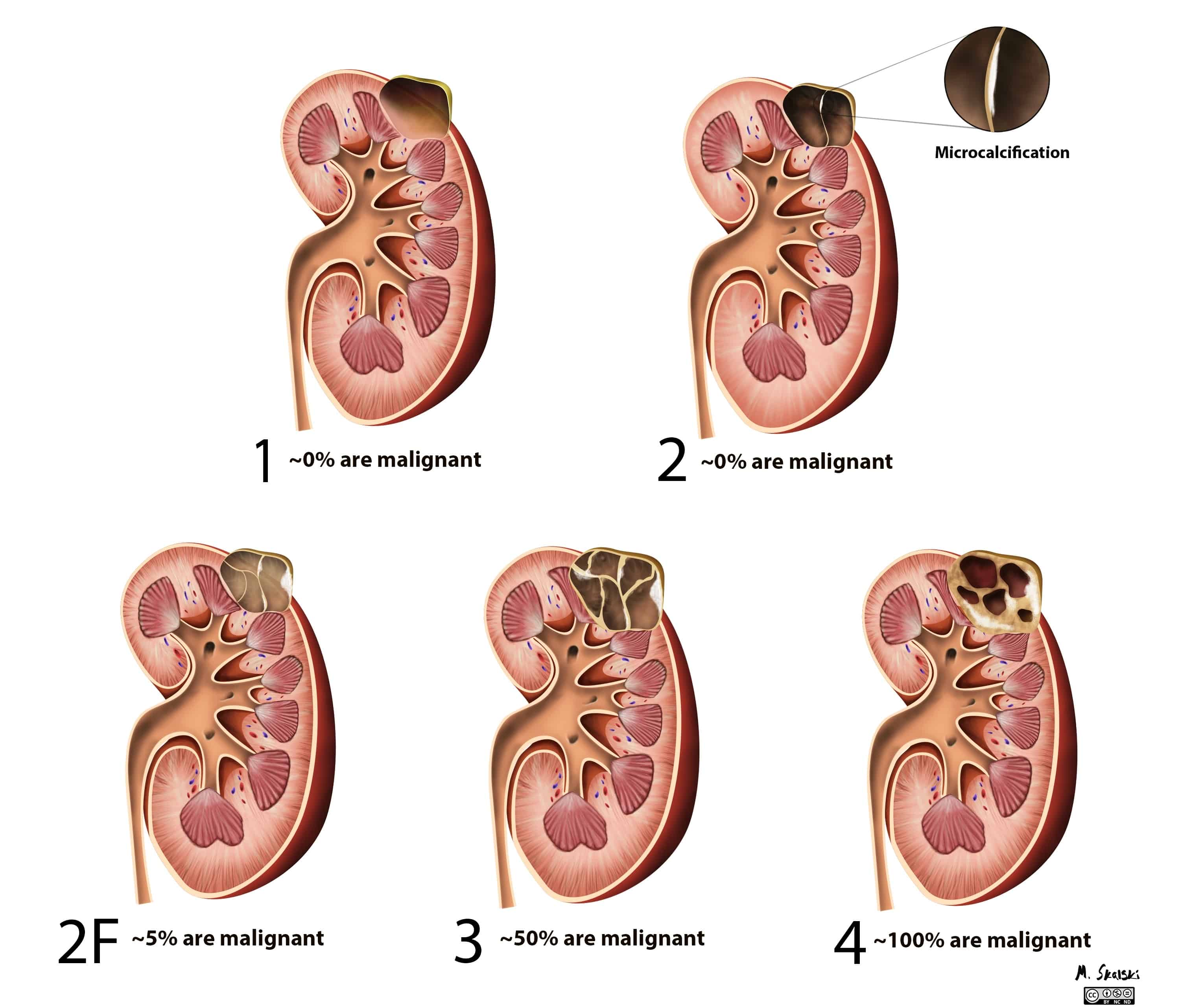
+ Nang thận đơn giản có tỷ trọng dịch, thành mỏng ≤ 2mm, bờ đều rõ. Không có vách, vôi hóa và thành phần đặc. Không ngấm thuốc cản quang sau tiêm.
+ Nguy cơ ác tính ~ 0%, không cần theo dõi.
+ Nang có một vài vách mỏng < 1mm, vôi hóa mảnh ở thành hoặc vách.
+ Dịch trong nang tăng tỷ trọng > 20HU (thành phần protein hoặc chảy máu).
+ Đường kính ≤ 3cm.
+ Ranh giới rõ. Không ngấm thuốc cản quang sau tiêm.
+ Nguy cơ ác tính ~ 0%, không cần theo dõi.
+ Nang có nhiều vách dày hơn, nốt vôi hóa dày.
+ Đường kính > 3cm.
+ Chỉ thấy được 25% thành nang.
+ Thành và vách không ngấm thuốc hoặc ngấm thuốc kém sau tiêm (< 15HU so với trước tiêm).
+ Nguy cơ ác tính 5-10%, khuyến cáo theo dõi trong 6 tháng, 12 tháng và sau đó hàng năm trong 5 năm.
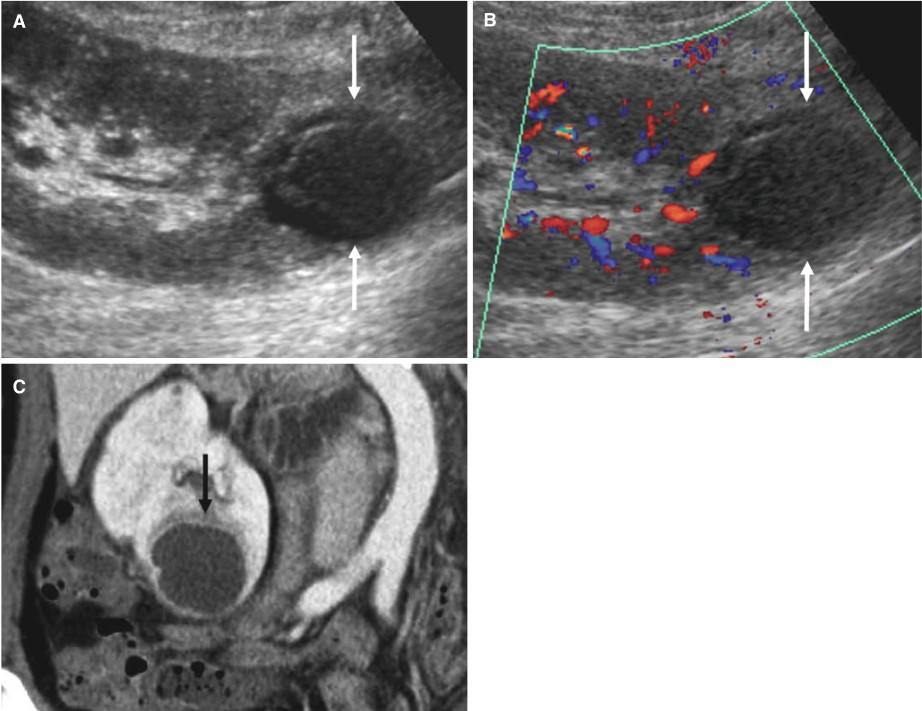
+ Nang có thành và vách ngăn dày không đều hoặc dịch không đồng nhất.
+ Các nốt vôi hóa lớn không đều.
+ Nụ sùi bám thành, thành – vách ngấm thuốc sau tiêm (> 15HU so với trước tiêm).
+ Nguy cơ ác tính ~ 50%, khuyến cáo phẫu thuật.
+ Nang có đặc điểm của type III + thành phần đặc, viền ranh giới không rõ.
+ Ngấm thuốc rõ của thành, vách và thành phần đặc sau tiêm thuốc cản quang (> 20HU so với trước tiêm).
+ Nguy cơ ác tính ~ 100%, khuyến cáo phẫu thuật cắt thận bán phần hoặc toàn bộ.III. Chẩn đoán x-quang
IV. Chẩn đoán UIV
– Nang lớn gây doãng rộng các đài thận nhưng ít khi gây đè ép (trừ thận đa nang).V. Chẩn đoán siêu âm
– Là dạng thương tổn thường gặp nhất của thận với tần suất khoảng 50% của người trên 50 tuổi.
– Vỏ mỏng nhẵn, chứa dịch trống âm, tăng âm phía sau kèm hiện tượng bóng lưng hai bên thành nang.
– Kích thước nang có thể tới 10cm
– Nang xuất huyết: chiếm khoảng 6% nang đơn thuần. Tùy theo thời gian mà hình ảnh khác nhau. Máu mới chảy cho hình ảnh tăng hồi âm, máu cục cho hình ảnh nhiều dải vách hóa.
– Nang nằm giới hạn trong xoang thận, thường đơn độc.
– Hình ảnh như nang đơn thuần, chỉ khác vị trí gần như nằm trong xoang thận (cần phân biệt với giãn đài bể thận, bể thận ngoài xoang).
– Nang lớn chèn ép gây giãn đài thận.
– Gồm nhiều nang kích thước không đều rải rác hai thận.
– Có thể phối hợp gan đa nang gan, tụy…VI. Chẩn đoán CLVT
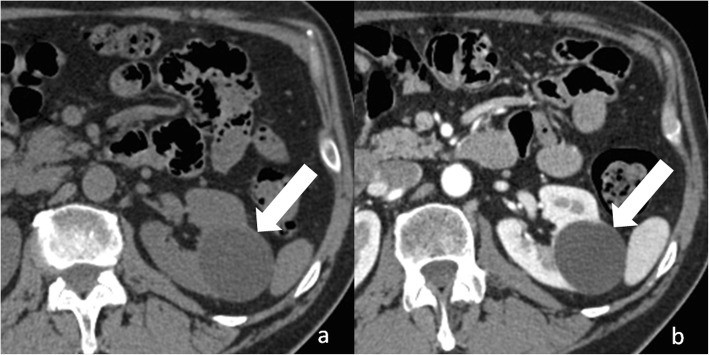
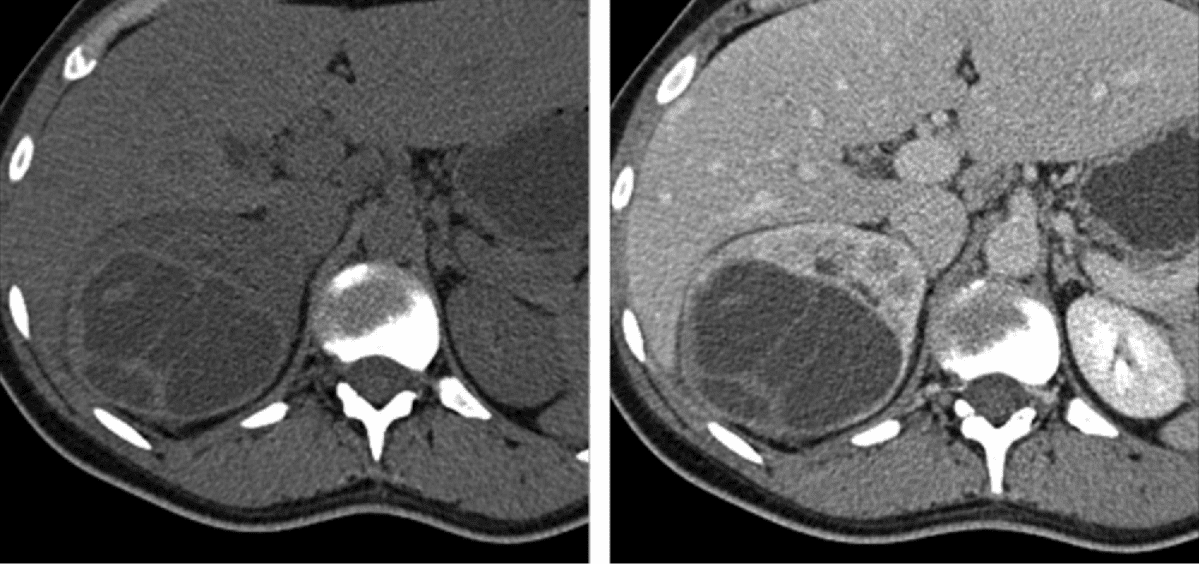
– Các nang đơn thuần thường có giới hạn rõ và hay phát triển ra ngoài bờ thận, thành mỏng, đều.
– Dịch trong nang thuần nhất (< 20HU), không ngấm thuốc cản quang sau tiêm.
– Thành nang có thể vôi hóa
– Các nang hoại tử thành dày bờ không đều ngấm thuốc cản quang cần lưu ý ung thư hoại tử hay ung thư dạng nang.
+ Nang thận đơn giản có tỷ trọng dịch, thành mỏng ≤ 2mm, bờ đều rõ.
+ Không có vách, vôi hóa và thành phần đặc.
+ Không ngấm thuốc cản quang sau tiêm.
+ Nang có một vài vách mỏng < 1mm, vôi hóa mảnh ở thành hoặc vách.
+ Dịch trong nang tăng tỷ trọng > 20HU (thành phần protein hoặc chảy máu).
+ Đường kính ≤ 3cm.
+ Ranh giới rõ. Không ngấm thuốc cản quang sau tiêm.
+ Nang có nhiều vách dày hơn, nốt vôi hóa dày.
+ Đường kính > 3cm.
+ Chỉ thấy được 25% thành nang.
+ Thành và vách không ngấm thuốc hoặc ngấm thuốc kém sau tiêm (< 15HU so với trước tiêm).
+ Nang có thành và vách ngăn dày không đều hoặc dịch không đồng nhất.
+ Các nốt vôi hóa lớn không đều.
+ Nụ sùi bám thành, thành – vách ngấm thuốc sau tiêm (> 15HU so với trước tiêm).
+ Nang có đặc điểm của type III + thành phần đặc, viền ranh giới không rõ.
+ Ngấm thuốc rõ của thành, vách và thành phần đặc sau tiêm thuốc cản quang (> 20HU so với trước tiêm).
– Nang cạnh bể thận (parapelvic cysts) là nang tnằm trong xoang thận.
– Đây là những nang thận đơn giản phát triển vào xoang thận từ nhu mô thận liền kề.
– Thường đơn độc và giống với nang vỏ thận đơn giản về hình thái học.
– Đôi khi có thể gây chèn ép hệ thống đài bể thận.
– Không thông với đường bài xuất: đánh giá trên thì bài tiết.VII. Chẩn đoán MRI
– Nang thận đơn thuần dễ dàng phát hiện trên hình ảnh cộng hưởng.
– T1W: giảm tín hiệu. Nang nhiễm trùng sẽ tăng tín hiệu, kém đồng nhất so với nang đơn thuần, có thể có vách ngấm thuốc. Nang chảy máu tăng tín hiệu trong giai đoạn bán cấp (< 3 ngày). Nang giàu protein tăng tín hiệu tương tự nang chảy máu giai đoạn bán cấp.
– T2W: tăng tín hiệu mạnh (nếu có chảy máu cũ lắng cặn có thể giảm tín hiệu hoặc mức dịch-dịch).
– T1W Gado: không ngấm thuốc.
– DWI: không hạn chế khuếch tán.
VIII. Phân biệt
* Túi thừa đài thận
– Hiếm gặp, nữ:nam = 2:1
– Tổn thương dạng nang, thông với đường bài xuất (đánh giá ở thì bài tiết).
– Trong túi thừa thường có lắng đọng calci.* Apxe thận
– Thành phần dịch không đồng nhất.
– Có thể có bóng khí, nhu mô thận xung quanh giảm tỷ trọng.
– Thâm nhiễm mỡ quanh thận.
– Lâm sàng: hội chứng nhiễm trùng.* Lymphoma thận
– Hình thái tổn thương: đa ổ (60%), khối đơn độc (20%), thâm nhiễm lan tỏa (20%).
– Kích thước 1-3 cm (nhiều khối) hoặc > 15cm (đơn đọc).
– Kết hợp với hạch sau phúc mạc (≥ 50%)
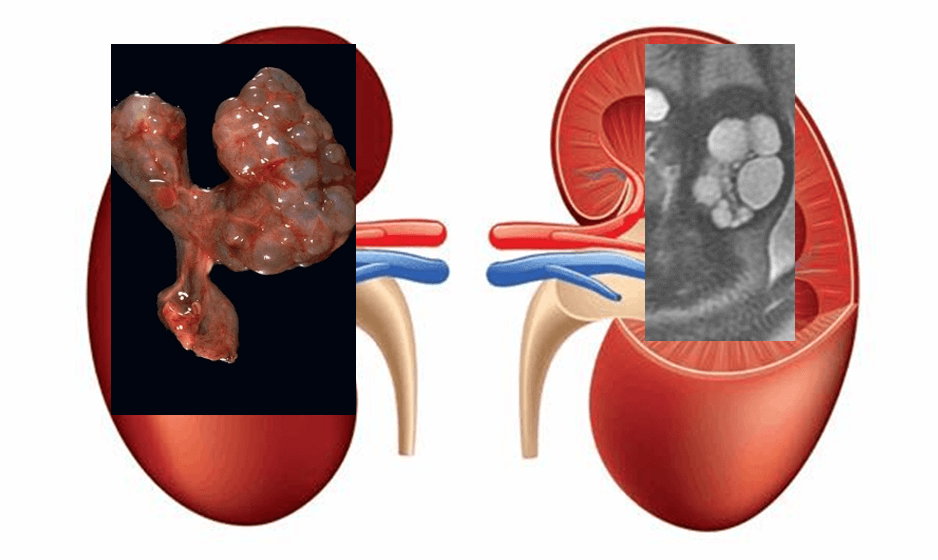
– Có thể vôi hóa, chảy máu, hoại tử.* U thận dạng nang
– Thường đơn độc.
– Nam giới: thường gặp ở trẻ em 3 tháng – 4 tuổi
– Nữ giới: thường gặp < 5 tuổi và 40-60 tuổi.
– Hình ảnh CT: khối dạng nang kích thước lớn, có vỏ, giới hạn rõ, thường thoát vị vào xoang thận. Chia làm nhiều khoang bởi vách ngăn. Sau tiêm ngấm thuốc vỏ và các vách ngăn. Dạng giả khối đặc (rất nhiều nang nhỏ) ngấm thuốc sau tiêm.
– Có thể đè ép gây tắc nghẽn đường bài xuất.* Ung thư ống nhú
– Khối u kích thước lớn > 3cm thường tỷ trọng không đồng nhất do xuất huyết, hoại tử hoặc vôi hóa.
+ Dạng giả nang: có nhú trên thành, ngấm thuốc sau tiêm.* Nang sán
– Kén sán tại thận gặp trong 2-3% các trường hợp.
– Tổn thương thường 1 bên, đơn độc, cực trên hoặc dưới của thận.
– Giai đoạn đầu biểu hiện tổn thương dạng nang đơn độc, giai đoạn sau dạng nang hiều vách, ngấm thuốc thành và vách sau tiêm.IX. Tiên lượng & Điều trị
– Phân loại nang Bosniak IIF: theo dõi hình ảnh (CT, MRI) 6-12 tháng/lần trong 4-5 năm.
– Phân loại nang Bosniak III, IV: phẫu thuật.
– Nang cạnh bể thận có triệu chứng: phẫu thuật nội soi.
Tài liệu tham khảo
* CT and MR Imaging for Evaluation of Cystic Renal Lesions and Diseases – Cecil G. Wood III, MD LeRoy J. Stromberg III, MD Carla B. Harmath, MD
* A Practical Approach to the Cystic Renal Mass – David S. Hartman, MD, Peter L. Choyke, MD
* The Bosniak Renal Cyst Classification: 25 Years Later – Morton A. Bosniak, MD
* Imaging and Classification of Congenital Cystic Renal Diseases – Fred E. Avni, Catherine Garel, Marie Cassart
* Intravenous Urography: Technique and Interpretation – Raymond B. Dyer, Michael Y. M. Chen, Ronald J. Zagoria
* Implementation of the updated Bosniak cyst classification: analysis and failures in reporting – N. Balaji, K. V. Harries, H. T. V. Sivashankar
* Cysts and cyst like renal tumors. The importance of the Bosniak classification system – L. Metaxa, I. Tsifountoudis, P. Sountoulides
* Bosniak Classification of Cystic Renal Masses, Version 2019: An Update Proposal and Needs Assessment – Stuart G. Silverman, Ivan Pedrosa, James H. Ellis
* Contrast Enhanced Ultrasound of renal complex cyst – C. Nicolau, M. C. Sebastia, L. Bunesch Villalba
* Multimodality Imaging of Renal Cysts: Classifcation, Pearls and Pitfalls – M. B. Chow, F. Poh, W. L. chow
* Guidelines on the management of renal cyst disease – Thomas F. Whelan, MD, FRCSC
* CT and MR imaging of cystic renal lesions – Francesco Agnello, Domenico Albano, Giuseppe Micci
* Imaging of Kidney Cysts and Cystic Kidney Diseases in Children: An International Working Group Consensus Statement – Charlotte Gimpel, E Fred Avni, Luc Breysem
* MRI evaluation of complex renal cysts using the Bosniak classification: a comparison to CT – Aila Menezes Ferreira, Rodolfo Borges Reis, Plinio Prizon Kajiwara
* Radiology Illustrated Uroradiology – Seung Heup Kim
* Diagnostic Imaging Genitourinary – Mitchell Tublin
* Assessment of Complex Renal Cysts with Different Imaging Modalities – H. Donato
* Update on MRI of Cystic Renal Masses Including Bosniak Version 2019 – Satheesh Krishna, MD
* How (not) to misdiagnose focal renal lesions: lessons learned? – Layra Leao
* Cystic renal masses in children – T. G. Teneva, B. Balev, G. Valchev, R. D. Popova, E. Kalchev, S. Chakarov, D. Kaloyanova; Varna/BG
* The sound of kidneys: A non-musical ultrasound review of non-malignant renal findings in children – J. Loo
* Clinical and Radiologic Features of Cystic Renal Masses – Maxime Freire and Erick M. Remer



# Cập nhật nội dung bài viết 18/11/2020
# Cập nhật nội dung bài viết & Case lâm sàng 22/7/2020
# Cập nhật nội dung bài viết & Case lâm sàng 12/6/2020
# Cập nhật nội dung bài viết & Case lâm sàng 17/5/2020
# Cập nhật nội dung bài viết & Case lâm sàng 6/1/2020