I. Đại cương
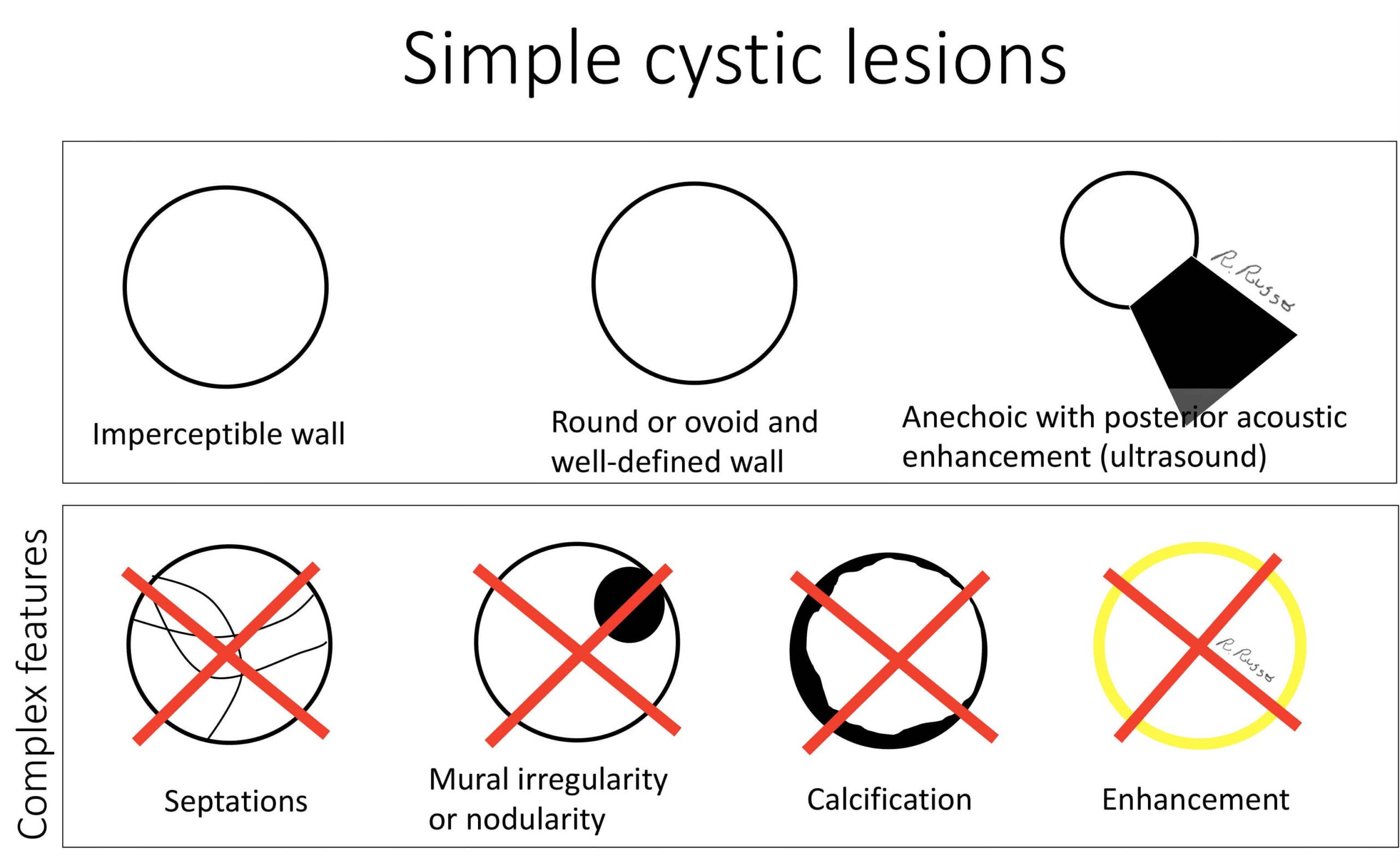
– Nang gan đơn thuần (Simple hepatic cyst) hoặc bẩm sinh là những tổn thương lành tính tiến triển, không thông với đường mật. Dường như có nguồn gốc từ loạn sản phôi, thường chứa thanh dịch và được bao phủ bởi một lớp tế bào giống nội mô của đường mật.
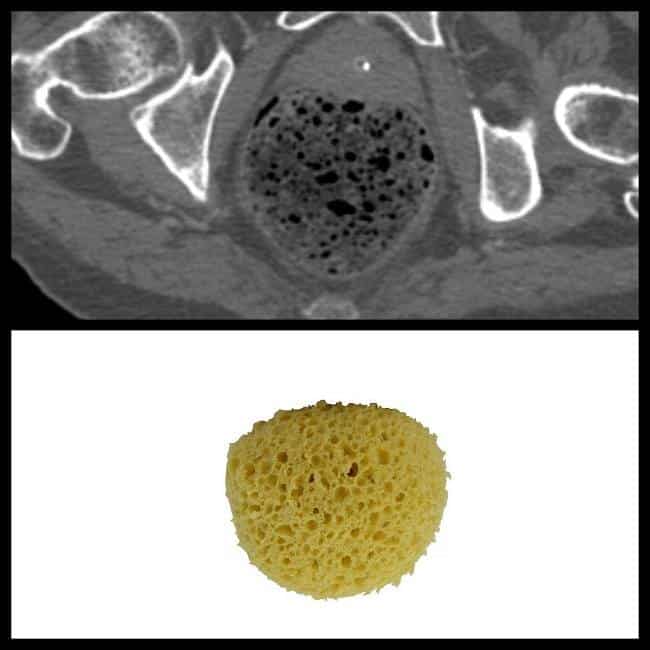
– Nang đơn thuần có thể đơn độc hoặc nhiều nang. Kích thước đa dạng, thường dưới 5cm, xu hướng tăng kích thước và số lượng theo tuổi.
– Bệnh gan đa nang (Polycystic liver disease – PCLD)
+ Là một tình trạng di truyền, có thể xuất hiện ở những bệnh nhân mắc bệnh thận đa nang di truyền trội trên nhiễm sắc thể thường (autosomal dominant polycystic kidney disease – ADPKD) hoặc ở những bệnh nhân có đột biến gen khác dẫn đến bệnh gan đa nang di truyền trội.
+ 75-90% bệnh nhân mắc bệnh thận đa nang di truyền trội qua nhiễm sắc thể thường (ADPKD) có bệnh gan đa nang. Tỷ lệ bệnh gan đa nang không đi kèm với bệnh thận đa nang di truyền trội qua nhiễm sắc thể thường là dưới 0,01%.

– Khi nang quá lớn (8-10cm) hoặc biến chứng chảy máu, nhiễm trùng có thể biểu hiện đau, sờ thấy khối hạ sườn phải, sốt.
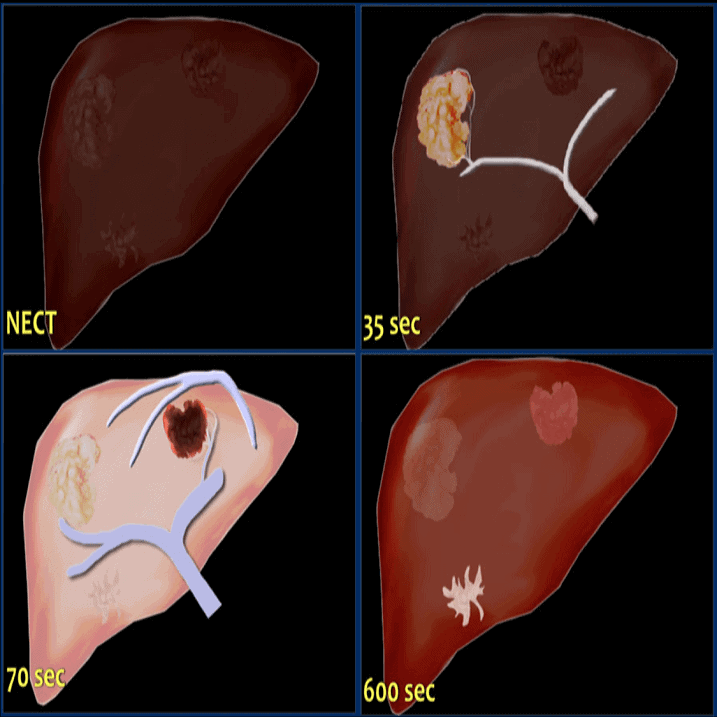
– Nang gan có thể điều trị bằng tiêm cồn 95%, nhưng trước khi tiêm cồn cần chụp nang có bơm cản quang để biết chắc không thông với đường mật hoặc nhu mô gan. Ung thư hóa lớp tế bào lót thành nang có thể xảy ra nhưng hiếm gặp.
Tài liệu tham khảo
* Cystic Hepatic Lesions: A Review and an Algorithmic Approach – Cystic Focal Liver Lesions in the Adult: Differential CT and MR Imaging Features – Koenraad J. Mortelé, MD, and Pablo R. Ros, MD
* Biliary Cystadenomas: A Case for Complete Resection – Sastha Ahanatha Pilla
* Cystic Neoplasms of the Liver: Biliary Cystadenoma and Cystadenocarcinoma – Kevin C Soares, MD
* Spectrum of Multilocular Cystic Hepatic Lesions: CT and MR Imaging Findings with Pathologic Correlation – Li Jun Qian, Jiong Zhu, Zhi Guo Zhuang, Qiang Xia, Qiang Liu, Jian Rong Xu
* Differentiating Cystic Liver Lesions: A Review of Imaging Modalities, Diagnosis and Management – Marianna G. Mavilia
* Cystic Hepatic Lesions: A Review and an Algorithmic Approach – Amir A. Borhani
* Giant cystic hepatic lesions: Is differential diagnosis possible? A pictorial review with pathology correlation – R. Basilico, M. Maccarone, V. Calamita, D. Iacovetta, P. Innocenti, M. L. Storto; Chieti/IT
* Cystic liver lesions: Differential MR imaging features – B. Op de Beeck
* Biliary Cystadenoma. Characteristic MRI findings and differential diagnosis – J. P. León Salinas
* Cystic lesions of the liver – E. Rosado
* Choledochal cysts in children. What the radiologist should know – M. T. Garzon Guiteria
* Differential diagnosis of complex liver cysts – S. Claret Loaiza, C. de la Torre, L. Renza Lozada, M. C. Cañete Moslero; Málaga/ES
* Hepatic cystic lesion: what radiologist should know? – J. HABI, H. GUERROUM, M. KASSIMI, A. Rami, N. Moussali, N. Chikhaoui, M. MAHI, I. Rahmouni; Casablanca/MA
* Cysts and Cystic-Like Lesions – Chiara Del Frate , Roberto Pozzi-Mucelli, Giuseppe Brancatelli, Koenraad Mortelè,Chiara Zuiani, and Massimo Bazzocchi
* Cystics hepatics lesions: what radiological findings are suspectous of malignancy? – A. M. Gregor Ramirez, C. Garcia Villar, R. Cortes Lopera
* Cystic Lesions of the Liver – Behroze Vachha, Maryellen R. M. Sun, Bettina Siewert, and Ronald L. Eisenberg




# Cập nhật nội dung bài viết & Case lâm sàng 28/3/2025
# Cập nhật nội dung bài viết & Case lâm sàng 24/3/2025
# Cập nhật nội dung bài viết & Case lâm sàng 21/3/2025