I. Đại cương
– Bệnh lý chất trắng rất đa dạng, chủ yếu gồm các quá trình bệnh lý liên quan myelin của sợi thần kinh. Các thay đổi myelin được chia thành hai loại chính: bất thường tạo thành, phát triển của myelin và huỷ myelin. Các bất thường tạo thành và phát triển myelin hay gặp ở trẻ em, do các nguyên nhân bẩm sinh, đa số do các rối loạn chuyển hoá (thiếu hụt các men). Còn huỷ myelin hay gặp ở người lớn hơn, thông thường là bệnh xơ cứng mảng, tổn thương do độc chất, tia xạ, viêm nhiễm, chấn thương, mạch máu…
– Chất trắng chiếm 60% thể tích não. Chất trắng gồm các sợi trục chứa myelin, tế bào sao và tế bào đệm ít nhánh. Các sợi thần kinh ở chất trắng tạo các bó: bó toả đứng, liên hợp dọc và liên hợp ngang. Chức năng myelin là chất cách điện giữa các sợi trục và tăng tốc độ dẫn truyền các xung động thần kinh.
– Quá trình myelin hoá bình thường bắt đầu khoảng tháng thai thứ 5. Quá trình này theo thứ tự nhất định: thường từ dưới lên trên, sau ra trước, trong ra ngoài. Trong 2 năm đầu, quá trình này xảy ra rất nhanh, sau đó chậm hơn. Sơ sinh 18 tháng tuổi có myelin hoá giống người lớn.
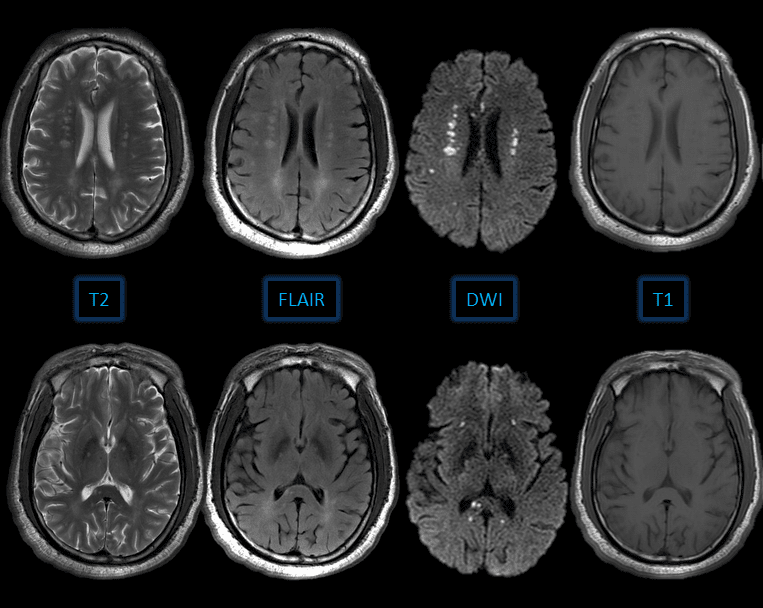
– Do có thành phần lipid bên trong, myelin tương đối có thời gian T1, T2 ngắn. Do đó, trên MRI, chất trắng tăng tín hiệu T1W, thấp trên T2W so với chất xám. Khi bị giảm hay mất myelin, chất trắng giảm thành phần lipid, tăng nước trở nên giảm tín hiệu T1W, cao trên T2W so với chất xám. Tổn thương có thể ngấm thuốc đối quang từ hay không tuỳ thuộc bệnh lý, giai đoạn. Chẩn đoán trên MRI không đặc hiệu cần kết hợp chặt chẽ lâm sàng và các xét nghiệm đặc thù khác.
NỘI DUNG WEB
» 422 Bài giảng chẩn đoán hình ảnh
» X-quang / Siêu âm / CT Scan / MRI
» 25.000 Hình ảnh case lâm sàng
ĐỐI TƯỢNG
» Kỹ thuật viên CĐHA
» Sinh viên Y đa khoa
» Bác sĩ khối lâm sàng
» Bác sĩ chuyên khoa CĐHA
Nội dung Bài giảng & Case lâm sàng thường xuyên được cập nhật !
Đăng nhập Tài khoản để xem Nội dung Bài giảng & Case lâm sàng !!!
– Vùng dưới vỏ: Các ổ tăng tín hiệu T2W ở vùng dưới vỏ rất hay gặp. Dạng nốt nhỏ thường do rộng khoang quanh mạch, tăng sinh mô đệm quanh mạch, dạng đám thường do tổn thương myelin, rộng khoang quanh mạch, xơ vữa động mạch. – Thang điểm Fazekas: đánh giá tăng tín hiệu chất trắng quanh não thất và chất trắng sâu. => Phân biệt nhồi máu: tăng tín hiệu trên T2W và FLAIR, đồng tín hiệu trên T1W, hạn chế khuếch tán trên DWI. => Phân biệt đa xơ cứng: tổn thương chất trắng trên lều, dưới vỏ, quanh não thất bên, vuông góc với thân não thất bên hoặc thể chai => Dấu hiệu ngón tay Dawson. – Loạn dưỡng chất trắng nhược sắc (Metachromatic leucodystrophy – MLD) thuộc nhóm bệnh tiểu thể lysosomal. => Case lâm sàng 1: – Loạn dưỡng chất trắng tế bào hồng cầu (Bệnh Krabbe) => Case lâm sàng 1: – Loạn dưỡng chất trắng thượng thận (Adrenoleukodystrophy) => Case lâm sàng 1: => Case lâm sàng 2: – Di truyền lẻ tẻ nam nhiều hơn nữ – Bệnh Canavan trẻ em (Thoái hoá xốp trục thần kinh) di truyền ẩn NST thường. Đột biến khác nhau của gen mã hoá enzyme (gen aspartoacylase, 17pter – p13) => Case lâm sàng 1: => Case lâm sàng 2: – Bệnh xơ não rãi rác là tổn thương huỷ myelin và tế bào đệm ít nhánh. Hay gặp 20-40 tuổi. Ưu thế nữ ở nhóm tuổi nhỏ hơn. Vị trí hay gặp: chất trắng quanh não thất, thể chai; có thể gặp dưới lều, vỏ não. Tổn thương điển hình nhiều ổ nhưng cũng có thể gặp một ổ. Lâm sàng thường tái phát nhiều đợt. – Bệnh lý chất trắng nhiều ổ tiến triển (Progressive multifocal leukoencephalopathy – PML) => Case lâm sàng 1: – Viêm não tuỷ rãi rác cấp tính (Acute disseminated encephalomyelitis – ADEM) => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Bệnh não HIV: gặp 60% bệnh nhân AIDS. Có hình ảnh teo não, các đốm tăng tín hiệu T2W ở chất trắng sâu, hai bên, không đối xứng, không ngấm đối quang từ. Hay gặp thuỳ trán. Chất xám ít bị tổn thương. – Hủy myelin do thẩm thấu (Osmotic myelinolysis) – Nghiện rượu mạn: Bệnh não Wernicke: là rối loạn thần kinh hậu quả thiếu hụt thiamine mạn tính. Biểu hiện bất thường thị lực, thất điều, lú lẫn. Tổn thương có thể gặp ở chất trắng và xám: quanh não thất, đồi thị, sàn não thất III, thể vú. Giai đoạn cấp thấy tăng tín hiệu trên T2W ở thành não thất III, thể gối và phần trong và trên đồi thị, chất xám xung quanh cống trung não, vùng tuyến tùng, sàn não thất IV, thể vú. – Tổn thương do xạ trị và hoá trị trên thần kinh có thể do tác động độc lên thần kinh hoặc do tổn thương các mạch máu từ đó gây thay đổi nghẽn, huyết khối, thiếu máu hoặc nhồi máu não, hoại tử nhu mô. Tổn thương thường liên quan chất trắng sâu, ít ảnh hưởng vỏ não và các sợi cung dưới vỏ. – Tổn thương chất trắng khu trú hoặc lan toả. Tổn thương sợi trục lan toả (DAI) ở các chấn thương nặng, biểu hiện nhiều nốt tăng tín hiệu T2W, giảm tín hiệu trên T2*, gặp ở ranh giới chất trắng-xám, thể chai, cuống não. – Bệnh lý não thiếu máu não: thuộc nhóm bệnh thoái hóa não khu trú, xảy ra ở vùng có liên quan tổn thương. Thông thường hay gặp sau một tai biến mạch não rộng, tổn thương nhu mô não sau nhồi máu là teo não và thoái hóa nhu mô. Các sợi trục chạy từ bán cầu xuống tủy sống bị tổn thương bởi thân tế bào đã chết do nhồi máu.II. Thay đổi tuổi già
– Vùng trung tâm: Tăng tín hiệu T2W ở vùng trung tâm thường nằm quanh mạch máu, ở vùng hợp lưu động mạch não giữa-trước và giữa-sau, dạng tròn hay dạng đường chạy vuông góc với vỏ não hay não thất thường do dãn khoang quanh mạch, còn dạng đám hay do xơ vữa mạch máu, tổn thương myelin.
– Quanh não thất: Bất thường tín hiệu quanh não thất có thể dạng hình tam giác quanh sừng trán não thất bên, dạng viền mỏng hay dạng đám quanh thành não thất. Dạng đám quanh não thất thường gặp do nhồi máu chất trắng sâu hay gặp bệnh nhân tăng huyết áp hoặc não úng thuỷ áp lực bình thường hơn là liên quan tuổi già.
– Hình ảnh thoái hóa myelin: tăng tín hiệu trên T2W và FLAIR, không hạn chế khuếch tán trên DWI.
+ Fazekas 0: không hoặc đám tổn thương chất trắng đơn độc.
+ Fazekas 1: nhiều nốt tổn thương chất trắng
+ Fazekas 2: liên kết giữa các tổn thương tạo cầu nối
+ Fazekas 3: mảng tổn thương lớnIII. Bất thường tạo myelin
* Loạn dưỡng nhược sắc
– Di truyền lặn NST thường X 10q21-22.
– Bắt đầu từ 1-2 tuổi với dáng đi loạng choạng, yếu tiếp theo giảm trương lực cơ, sa sút hành vi, muộn hơn liệt cứng, teo thị giác.
– Hiếm gặp động kinh và bớt đỏ trên da.
– Thể dậy thì: bắt đầu từ 5 – 10 tuổi, loạng choạng tiểu não, liệt cứng, động kinh, chết sau 10-20 năm.
– Thiếu men aryl Sulfatase A, hiếm hơn thiếu protein hoạt hoá.
– Hình ảnh MRI: Tổn thương myelin đối xứng, thường ở chất trắng sâu quanh não thất, không liên quan sợi cung dưới vỏ. Chất trắng phía trước bị nhiều hơn phía sau. Tăng tín hiệu T2W, giảm tín hiệu trên T1W các vùng chất trắng tổn thương. Đồi thị có thể giảm tín hiệu.* Bệnh Krabbe
– Nhóm bệnh tiểu thể lysosom.
– Di truyền ẩn NST thường
– Bắt đầu từ 3-8 tháng, tăng kích thích, sốt, tăng trương lực cơ, bệnh nhân phát triển liệt cứng, rung giật nhãn cầu, teo thị giác, mù, điếc, co giật- giật cơ, có thể tổn thương dây thần kinh, hiếm có bớt đỏ.
– Thể tuổi dậy thì và tuổi người lớn: loạn tinh thần, tiến triển chậm, mù, liệt, cứng.
– Chẩn đoán dựa vào sự thiếu hụt enzym trên trong máu tế bào bạch cầu ngoại vi.
-Thiếu men Galactocerebroside-beta-galactosidase , dẫn đến suy giảm cerebroside một chất cấu thành myelin. Đặc trưng của bệnh là sự tích tụ tế bào hình cầu bản chất là Cerebroside ở trong lysosome của đại thực bào. Sự tích tụ của chất này ảnh hưởng đến sự phát triển của vỏ myelin bảo vệ của thần kinh và gây ra thoái hóa nặng .
– Bệnh Krabbe là hậu quả từ sự tăng trưởng và phát triển không hoàn hảo của myelin.
– Nguyên nhân do khiếm khuyết gen lặn nằm trên nhiễm sắc thể thường 14q24-32 giúp tổng hợp enzym galactocerebroside
– Tổn thương nhiều ở chất trắng trung tâm bán bầu dục, quanh não thất, ít liên quan với sợi cung dưới vỏ, thuỳ chẩm-đỉnh thường bị ảnh hưởng nhiều.
– Hình ảnh MRI: Tăng tín hiệu đối xứng của chất trắng quanh não thất trên T2W và FLAIR. Chất trắng não phía sau bị ảnh hưởng nhiều.* Loạn dưỡng thượng thận
– Di truyền lặn liên quan NST X q28 (1/20 000 trẻ trai mới sinh)
– Bắt đầu từ 5-10 tuổi sa sút trí tuệ, thay đổi tính tình, học kém, bệnh thoái lùi về vận động và giác quan trong vòng 3 năm, teo gai thị, liệt cứng, dáng đi loạng choạng, mất thị lực, mất thính giác
– Suy thượng thận biểu hiện bằng sạm da
– Thể người lớn bắt đàu từ 20-30 tuổi, thiểu năng thượng thận, tổn thương thần kinh tủy , tổn thương não chất trắng
– Thiếu men tổng hợp Aryl CoA.
– Test chẩn đoán: tăng axit béo chuỗi rất dài trong huyết tương.
– Hình ảnh MRI: Tổn thương quanh ngã 3 não thất và thể chai. Sau đó, lan ra trước và ngoài toàn bộ chất trắng. Giai đoạn sớm chất trắng dưới vỏ ít ảnh hưởng. Có thể thấy hình ảnh 3 vùng tổn thương: vùng hoại tử, vùng huỷ myelin hoạt tính (bắt Gd), vùng phù quanh tổn thương.* Bệnh Alexander
– Bắt đầu từ lúc đẻ đến 2 tuổi, liệt cứng, co giật, đầu to có thể kết hợp với não úng thuỷ
– Thể xuất hiện muộn hơn: bắt đầu từ 7-14 tuổi có triệu chứng hành tuỷ, liệt cứng, loạn choạng tiểu não,trí tuệ bình thường.
– Thể người lớn: lâm sàng như xơ cứng rải rác nhiều nơi.
– Đây là bệnh loạn dưỡng chất trắng dạng sợi (fibrin) đặc trưng tế bào học là sự lắng đọng nhiều sợi Rosenthal ở dưới màng não thất, dưới màng nuôi và vùng máu ngoại vi.
– Chẩn đoán bệnh sinh có sợi Rosenthal, đột biến gen GFAP (glial fibrilary acid protein, 17p21).
– Tổn thương giai đoạn sớm hay gặp chất trắng thuỳ trán.
– Hình ảnh MRI: tăng tín hiệu chất trắng thùy trán trên T2W. Sau đó tiến triển ra phía sau chất trắng, bao trong và bao ngoài. Giai đoạn về sau có thể xuất hiện các nang ở não.* Bệnh Canavan trẻ em
– Bắt đầu 3-6 tháng, giảm trương lực cơ dẫn đến liệt co cứng, bệnh tiến triển, teo thị giác, mù, múa vờn, sau xuất hiện động kinh, đầu to, có y văn công bố là không có đầu to
– Thể sơ sinh: giảm trương lực cơ, yếu, bú kém, tử vong trong vài tuần
– Thể trẻ nhỏ: bất đầu dưới 5 tuổi, loạn choạng tiểu não, run, liệt co cứng, thoái hoá võng mạc, sắc tố võng mạc, teo thị giác.
– Thiếu men N-acetylaspartylase.
– Tổn thương liên quan sợi cung dưới vỏ. Giai đoạn nặng, tổn thương toàn bộ chất trắng, ít bị vùng bao trong. Thuỳ chẩm bị ảnh hưởng nhiều hơn thuỳ trán và đỉnh.
– Hình ảnh MRI: Tăng tín hiệu trên T2W toàn bộ chất trắng, các sợi dưới vỏ bị nhiều, vùng bao trong ít ảnh hưởng.IV. Bất thường hủy myelin
* Đa xơ cứng
– Hình ảnh MRI: Đa số có tín hiệu giảm-trung gian T1W, tăng T2W. Có thể có dạng hình bia trên T1W, PD. Hình dạng thường là bầu dục, tròn với trục dọc vuông góc với não thất. Ngấm đối quang từ dạng viền, nốt đặc; gặp ở giai đoạn tổn thương hoạt tính. Có thể gặp tổn thương ở dây thần kinh thị, các bó và nhân thần kinh ở thân não.* Nhiễm virus
+ Do papovavirus. Tổn thương huỷ myelin và sợi trục. Tổn thương hai bên, không đối xứng; ở chất trắng nông và sâu; nhiều ở vùng sau trung tâm bán bầu dục.
+ Hình ảnh MRI: Nhiều ổ hình tròn, bầu dục, ở chất trắng dưới vỏ, vùng chẩm-đỉnh, tăng tín hiệu T2W. Giai đoạn sau, tổn thương hợp lưu và hoại tử. Ít gặp hơn, tổn thương chất trắng một bên và ở hạch nền, đồi thị.
+ Là bệnh của hệ thần kinh trung ương với biểu hiện viêm cấp tính, mất myelin rải rác ở não và tủy sống. Bệnh đặc trưng bởi các thiếu sót thần kinh và bằng chứng tổn thương mất myelin nhiều ổ trên phim chụp cộng hưởng từ.
+ Tổn thương viêm các tế bào quanh mạch máu nhỏ, chủ yếu viêm các tế bào thần kinh đệm cùng với sự mất myelin.
+ Bệnh thường xảy ra sau đợt nhiễm trùng 1-3 tuần hoặc sau tiêm chủng, do sự mất điều hòa miễn dịch hay sự đáp ứng miễn dịch quá mức của cơ thể.
+ Sự tái phát của bệnh đôi khi rất khó phân biệt với bệnh xơ cứng rải rác (multiple sclerosis – MS) hoặc một số bệnh rối loạn chuyển hóa thần kinh. Di chứng nặng nếu không được chẩn doán và điều trị sớm.
+ Chẩn đoán xác định bệnh ADEM theo tiêu chuẩn IPMSSG (International Pediatric Multiple Sclerosis Study Group) năm 2011: Triệu chứng thần kinh đa dạng ở não hoặc/ và tủy sống, xuất hiện cấp tính hoặc bán cấp, có thể tự phát hoặc sau tiêm chủng hoặc nhiễm trùng toàn thân 1-3 tuần. MRI sọ não hoặc/và tủy sống: tổn thương mới đa ổ tăng tín hiệu trên T2W và Flair. Xét nghiệm máu và dịch não tủy không có biểu hiện của một đợt viêm cấp và không biểu hiện rối loạn chuyển hóa.
+ Hình ảnh MRI: Tăng tín hiệu T2W dạng nhiều ổ dưới vỏ, chất trắng sâu, thân não, tiểu não với phù nề xung quanh. Tổn thương hai bên, lan toả thường không đối xứng. Thường ít chảy máu. Hạn chế khuếch tán trên DWI ở ngoại vi. Sau tiêm ngấm thuốc dạng nốt, vòng cung hoặc dạng vòng mở về phía vỏ não (không liên tục). Kích thước lớn, có thể giả u. Ở tủy sống tổn thương > 2 đốt sống.* Hủy myelin nhiễm độc
+ Mất myelin do thẩm thấu là rối loạn thần kinh nguyên phát hậu quả suy dinh dưỡng do nghiện rượu mạn tính. Bệnh lý xuất hiện khi thay đổi nhanh áp lực thẩm thấu huyết tương và hay gặp nhất khi hạ natri máu. Hậu quả mất myelin lan rộng điển hình vị trí cầu não nhưng cũng có thể ảnh hương vị trí khác.
+ CT: giảm tỷ trọng cầu não, tương ứng phù. Ngoài ra còn có thể thấy hạch nền, đồi thị, chất trắng dưới vỏ, tiểu não, cuống tiểu não.
+ MRI: giai đoạn cấp tăng tín hiệu trung tâm cầu não trên T2W, chừa ra phần trước hai bên cầu não và bó tủy vỏ dạng hình đinh ba. Giai đoạn bán cấp sau 1-2 tuần tổn thương chiếm toàn bộ cầu não, có thể thấy các ổ khu trú hạn chế khuếch tán. 10-50% trường hợp tổn thương nhân xám, đồi thị, cuống não, chất trắng dưới vỏ.* Tổn thương hoá xạ trị
– Tổn thương não do xạ trị có thể dưới dạng nốt đơn độc, khu trú hoặc tổn thương lan toả chất trắng não. Tổn thương dạng các nốt đóng vôi quanh mạch lan toả ở hạch nền, ranh giới chất trắng-xám có thể thấy ở trẻ em bị bạch cầu cấp điều trị cả xạ và hoá trị.* Chấn thương
* Thoái hóa sau tai biến
Tài liệu tham khảo
* Anne G Osborn, Diagnostic neuroradiology , Mosby, 1994
* R.A.Zimmerman, S.Howard Lee, Cranial MRI and CT , McGraw-Hill, 1992
* Dementia: role of MRI – Frederik Barkhof, Marieke Hazewinkel, Maja Binnewijzend and Robin Smithuis
* Metachromatic Leukodystrophy: A Scoring System for Brain MR Imaging Observations – F. Eichler, W. Grodd, E. Grant
* MR Imaging Findings in 56 Patients with Wernicke Encephalopathy: Nonalcoholics May Differ from Alcoholics – G. Zuccoli, D. Santa Cruz, M. Bertolini
* Bệnh thoái hóa thần kinh – PGS.TS Ninh Thị Ứng
* Hình ảnh cộng hưởng từ bệnh lý thoái hóa não – GS.TS Phạm Minh Thông
* CT and MRI of the Whole Body, 6e – John R. Haaga, MD












Cảm ơn Ths Long, bài viết bổ ích.
# Cảm ơn nhận xét của bạn !
# Cập nhật nội dung bài viết & Case lâm sàng 23/12/2022
# Cập nhật nội dung bài viết & Case lâm sàng 26/9/2022
# Cập nhật nội dung bài viết & Case lâm sàng 19/8/2022