I. Đại cương
– Xơ phổi (Pumonary fibrosis) là một bệnh lý mạn tính của nhu mô phổi, đặc trưng bởi sự gia tăng sản xuất chất sợi trong mô kẽ phổi, làm mất đi tính đàn hồi của phổi, giảm thể tích khí lưu thông, đồng thời ngăn cản sự trao đổi khí ở màng phế nang mao mạch, cuối cùng dẫn đến tình trạng suy hô hấp và tử vong.
– Phân loại:
+ Xơ phổi nguyên phát: xơ phổi vô căn (Idiopathic pulmonary fibrosis – IPF), chiếm khoảng 20% bệnh phổi mô kẽ, có tiên lượng nặng với thời gian sống trung bình là 3 năm nếu không được điều trị. Một số giả thuyết cho rằng bệnh hình thành do tình trạng viêm của phế nang, dẫn đến hình thành các mô sẹo (xơ hóa) ở phổi. Chính vì thế, bệnh còn có tên gọi khác là viêm xơ phế nang vô căn (Cryptogenic Fibrosing Alveolitis). Xơ phổi vô căn là loại xơ phổi phổ biến nhất và gây tử vong nhiều nhất. IPF là chẩn đoán lâm sàng ở những bệnh nhân mắc viêm phổi kẽ thông thường (Usual Interstitial Pneumonia – UIP) mà các nguyên nhân tiềm ẩn khác của kiểu này đã được loại trừ. Cho đến gần đây, không có liệu pháp y tế hiệu quả nào cho IPF. Điều trị chủ yếu tập trung vào việc giảm thiểu các bệnh đi kèm được biết là làm bệnh nặng hơn hoặc liên quan đến tiên lượng xấu.
+ Xơ phổi thứ phát: có thể do nhiều bệnh lý hệ thống khác nhau như xơ cứng bì lan tỏa, viêm đa khớp dạng thấp, các bệnh bụi phổi, bệnh phổi tăng cảm ứng, hút thuốc, tia xạ, nhiễm trùng, bệnh phổi kẽ do thuốc…Nguyên nhân hầu hết trong số này được phân loại là bệnh phổi kẽ (Interstitial lung disease – ILD) hay còn gọi là bệnh nhu mô phổi lan tỏa (diffuse parenchymal lung disease -DPLD).
II. Sinh lý bệnh
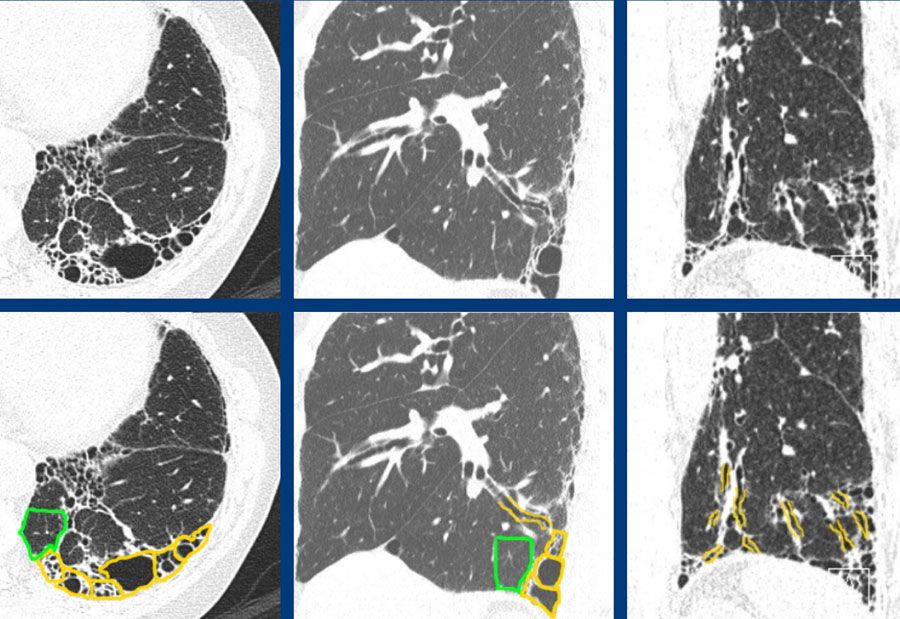
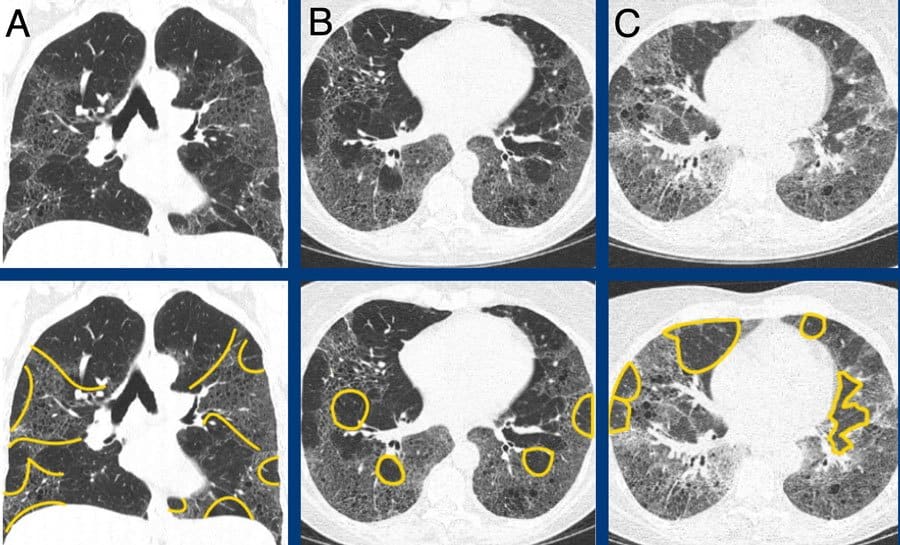
– Xơ phổi vô căn gây tổn thương ở hầu hết các khoang của đường hô hấp dưới và đa phần (trên 50%) là tổn thương dạng bệnh phổi mô kẽ thông thường (Usual Interstitial Pneumonia – UIP).
– Hình ảnh đầu tiên là những tổn thương xơ không đồng nhất của các vùng phế nang, xen kẽ
với các vùng phổi bình thường, mà biểu hiện mô học là sự hiện diện đồng thời của các cụm nguyên
bào sợi và các vùng xơ hoá, chứa đầy chất collagen và không có tế bào.
– Tiếp đó là sự xuất hiện các tổn thương dạng tổ ong, là những túi khí bất thường được bao bọc bởi mô xơ và lót bởi lớp biểu mô phế quản.
– Ngoài những tổn thương phế nang này, các thay đổi mô học ở đường hô hấp dưới như tăng biểu hiện protein Ki67, một chất sinh học chỉ điểm sự tăng sinh tế bào biểu mô hô hấp trong bệnh xơ phổi vô căn, cho thấy bệnh có lan tỏa đến các đường dẫn khí.
– Ở các vùng phổi cấu trúc bình thường, bao quanh các cụm nguyên bào sợi và các tổn thương dạng tổ ong, quan sát cho thấy có sự gia tăng mật độ mao mạch, có thể do bệnh lý tĩnh mạch tắc nghẽn. Ngược lại, trong các ổ nguyên bào sợi thì không có sự hiện diện của mạch máu và trong những vùng xơ phổi thì mạch máu trở nên rất thưa thớt.
III. Đặc điểm lâm sàng
– Bệnh nhân mắc IPF thường biểu hiện khó thở tiến triển khi gắng sức và ho khan mãn tính. Ngón tay dùi trống, đau ngực, mệt mỏi, khó chịu và sụt cân là những triệu chứng không đặc hiệu khác.
– Kết quả xét nghiệm chức năng phổi có thể bình thường ở những bệnh nhân mắc bệnh nhẹ nhưng sẽ cho thấy một số hạn chế (nghĩa là giảm dung tích sống và giảm tổng dung tích phổi nhưng thể tích cặn được bảo tồn). Khả năng khuếch tán thường giảm ngay cả ở những bệnh nhân mắc bệnh nhẹ, mặc dù dấu hiệu này không đặc hiệu.
– Bệnh nhân mắc IPF thường trên 50 tuổi; chẩn đoán IPF ở người dưới 40 tuổi sẽ rất bất thường. Ngoài ra, xơ phổi ở bệnh nhân trên 70 tuổi hầu như luôn là IPF.
– Hút thuốc lá cũng có liên quan ở mức độ vừa phải với IPF: 60% bệnh nhân mắc IPF là những người đang hoặc đã từng hút thuốc. Yếu tố di truyền rõ ràng đóng một vai trò trong IPF; 5–20% bệnh nhân mắc IPF có tiền sử gia đình mắc bệnh phổi kẽ hoặc xơ phổi. Trào ngược dạ dày thực quản dường như cũng liên quan đến xơ phổi và có liên quan đến khả năng sống sót kém hơn.
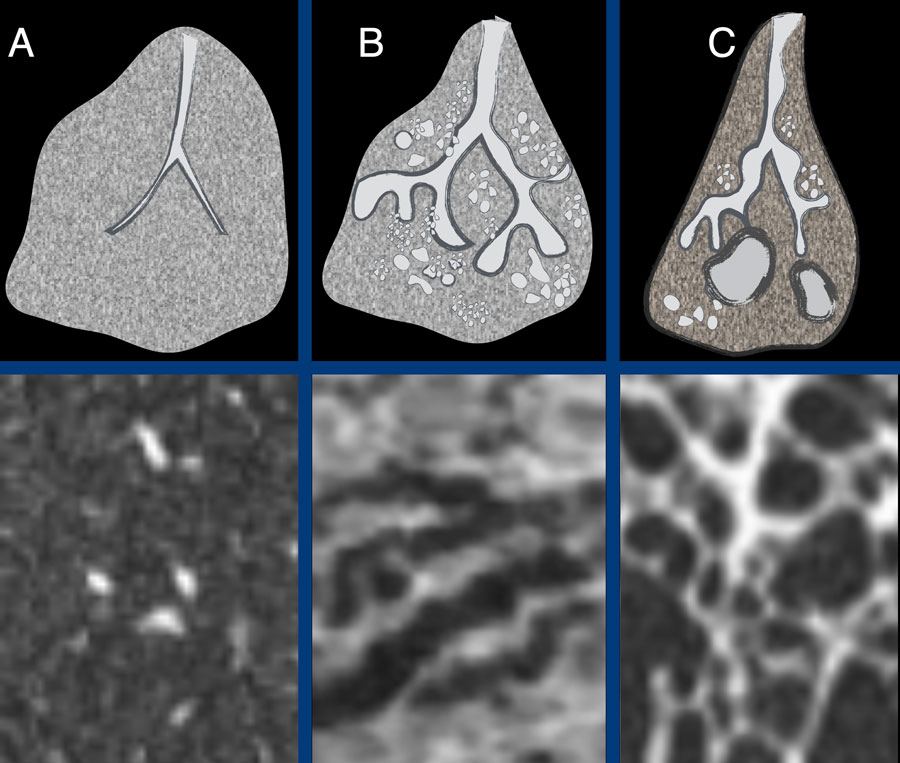
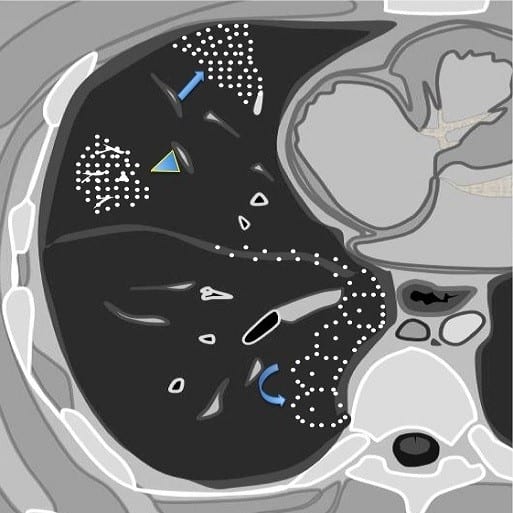
IV. Tiểu thùy phổi thứ cấp
– Tiểu thùy phổi thứ cấp (Secondary pulmonary lobule – SPL) là đơn vị cấu trúc nhỏ nhất của phổi được bao quanh bởi vách mô liên kết.
– Ở phổi người có khoảng 5000 tiểu thùy thứ cấp Miller.
– Hình tháp đa diện, đáy ở ngoại vi, đỉnh hướng về rốn phổi.
– Nó hình thành từ 3-15 chùm phế nang và có đường kính đáy 1-2,5cm.
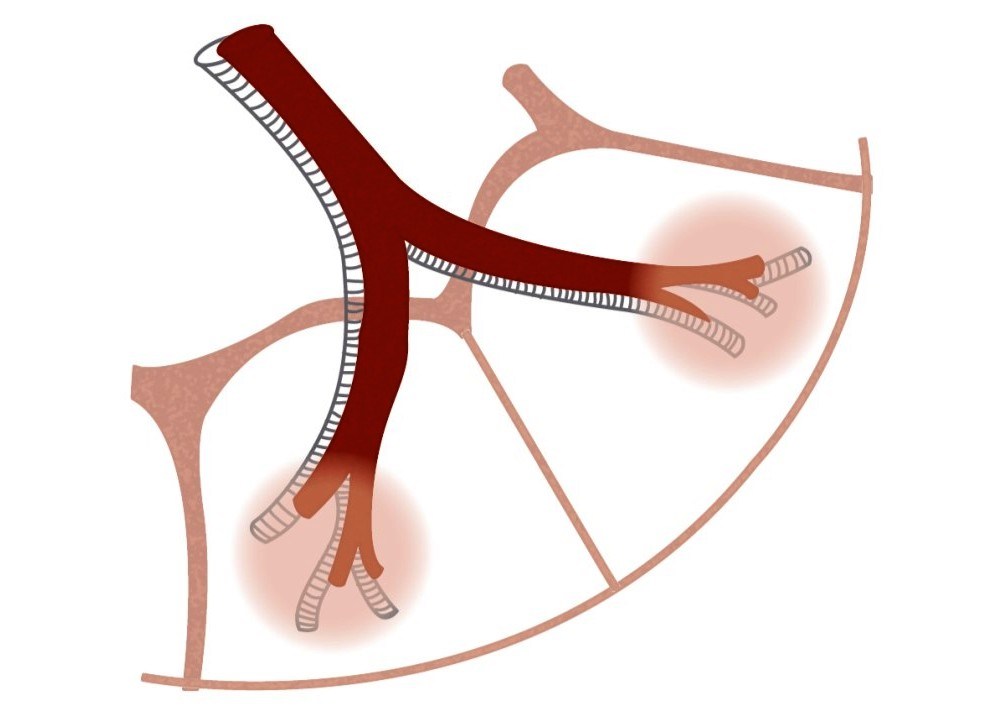
– Trục của tiểu thùy thứ cấp được tạo thành bởi tiểu phế quản trung tâm tiểu thùy (central bronchiole) và tiểu động mạch trung tâm tiểu thùy (central arteriole).
– Tĩnh mạch và mạch bạch huyết nằm ở ngoại vi của tiểu thùy thứ cấp và nằm trong vách gian tiểu thùy.
– Có 2 hệ bạch huyết:
+ Hệ trung tâm: đi cùng nhánh mạch phế quản và phế quản vào trung tâm tiểu thùy.
+ Hệ ngoại vi: nằm ở vách gian tiểu thùy và dọc theo đường màng phổi.
* Vách gian tiểu thùy
– Vỏ bọc của tiểu thùy phổi thứ cấp, chứa tĩnh mạch phổi và hệ bạch huyết.
– Là vị trí tổn thương hệ bạch huyết ngoại vi: Sarcoid, di căn, phù phổi.
– Nhánh tĩnh mạch phổi: thấy cách bề mặt màng phổi khoảng 1-2cm, cách động mạch trung tâm tiểu thùy 5-10mm.
– Bình thường có thể thấy ở vùng đỉnh trước, dọc theo bờ của màng phổi trung thất
* Trung tâm tiểu thùy
– Là vị trí tổn thương của các bệnh mà đường xâm nhập là đường thở:
+ Viêm phổi quá mẫn.
+ Viêm tiểu phế quản hô hấp.
+ Khí phế thũng trung tâm tiểu thùy.
– Tiểu động mạch: thấy được cách bề mặt màng phổi khoảng 5-10mm, hình chữ Y
– Tiểu phế quản hô hấp: thấy được cách bề mặt màng phổi 30mm
– Tổ chức kẽ quanh phế huyết quản: bình thường không thấy được
* Chùm phế nang
– Là cấu trúc tận của tiểu phế quản, kích thước khoảng 7mm, mỗi chùm phế nang có khoảng 400 phế nang, bình thường không thấy
Tài liệu tham khảo
* Pulmonary Fibrosis A stepwise approach to fibrosis on HRCT – Onno Mets, Lilian Meijboom and Robin Smithuis
* CT signs to differentiate Idiopathic Pulmonary Fibrosis and Connective Tissue Disorders related Usual Interstital Pneumonia – A. AGGARWAL
* How can we differentiate connective tissue disease–associated interstitial lung disease from idiopathic pulmonary fibrosis based on CT findings – K. Boudawara
* Interstitial Pulmonary Fibrosis: How to classify honeycombing/reticular abnormalities without basal predominance in absence of features of inconsistent UIP following ATS 2011 guidelines? – G. Sergiacomi
* 2018 Classification of Idiopathic Pulmonary Fibrosis: impact on diagnostic workflow – A. Ottavianelli
* A better understanding of the HRCT features of Idiopathic Pulmonary Fibrosis using micro-computed tomography – C. Mai, J. A. Verschakelen, S. Willems, S. Verleden, B. Vanaudenaerde, E. Verbeken, W. Wuyts; Leuven/BE
* Imaging features of Idiopathic Pulmonary Fibrosis: A pictorial review – P. Leitão
* Imaging in Idiopathic Pulmonary Fibrosis (IPF) – Review of the Revised International Guidelines and Implications on Management – V. Halai, L. Chen, A. Leandru, A. Wallis; Portsmouth/UK
* Idiopathic pulmonary fibrosis, when things go south: HRCT findings – M. Scutti
* MDCT of patients with advanced stage of Idiopathic Pulmonary Fibrosis – R. Rubtsov
* Idiopathic Pulmonary fibrosis: pictorical review of Fleishner society revised criteria – T. D. Melo
* Idiopathic pulmonary fibrosis (IPF): Semiological findings, differential diagnosis and multidisciplinary approach – C. Botía González
* High-resolution CT of complications of idiopathic fibrotic lung disease – C R Lloyd
* Practical Imaging Interpretation in Patients Suspected of Having Idiopathic Pulmonary Fibrosis: Official Recommendations from the Radiology Working Group of the Pulmonary Fibrosis Foundation – Stephen Hobbs
* Diagnosis of Idiopathic Pulmonary Fibrosis An Official ATS/ERS/JRS/ALAT Clinical Practice Guideline – Ganesh Raghu, Martine Remy-Jardin, Jeffrey L. Myers
* Fibrosing Interstitial Lung Disease A Practical High-Resolution Computed Tomography–based Approach to Diagnosis and Management and a Review of the Literature – Philip A. Hodnett
* The Value of a Multidisciplinary Approach to the Diagnosis of Usual Interstitial Pneumonitis and Idiopathic Pulmonary Fibrosis: Radiology, Pathology, and Clinical Correlation – Jonathan H. Chung and David A. Lynch
* CT in Idiopathic Pulmonary Fibrosis: Diagnosis and Beyond – James F. Gruden








# Cập nhật nội dung bài viết & Case lâm sàng 4/3/2024
# Cập nhật nội dung bài viết & Case lâm sàng 17/2/2024
# Cập nhật nội dung bài viết & Case lâm sàng 30/4/2023
# Cập nhật nội dung bài viết & Case lâm sàng 4/2/2023
# Cập nhật nội dung bài viết & Case lâm sàng 23/2/2022