I. Đại cương
– Dị dạng mạch máu thể hang (Cavernous malformation: CMs) thường cũng được gọi là u máu thể hang (cavernous angiomas, cavernous hemangiomas hoặc cavernomas). Chúng xuất hiện một cách ngẫu nhiên hoặc có thể có tính chất gia đình.
– Về mặt đại thể, các dị dạng mạch máu thể hang có đặc điểm giống quả dâu (mulberry) với các múi đỏ mọng. Chúng có kích thước từ 2mm đến một vài cm.
– Về vi thể CMs gồm có các mao mạch dãn, thành mỏng với một lớp nội mô lát, và lớp áo ngoài (adventitia) sợi mỏng. Các sợi đàn hồi và cơ trơn không thấy trong các thành mạch này. Không có tổ chức não nằm xen lẫn trong dị dạng.
– Những khoang nhỏ này chứa máu (hồ máu) ở các giai đoạn khác nhau của sự thoái hóa các tế bào hồng cầu; các hồ máu này được ngăn các với nhau bởi các màng mỏng. Khác với dị dạng động tĩnh mạch ở não (AVM), u máu thể hang không có đường vào là động mạch nuôi kích thước lớn và không có đường ra là tĩnh mạch thoát kích thước lớn mà thường có các mạch nhỏ xuyên qua các u máu thể hang.
– Hầu hết u máu thể hang thường ở hai bán cầu đại não, đôi khi gặp ở vùng hố sau hoặc thân não, hiếm khi gặp ở vùng tủy sống.
– Cavernoma chiếm 8-15% dị dạng mạch máu hệ thần kinh trung ương: 63-90% trên lều. 8-36% dưới lều, 9-35% thân não, 3-5% ở tủy sống.
– Nam và nữ với tỉ lệ tương đương với nhau, với độ tuổi trung bình thường gặp là 30-40 tuổi, mặc dù biểu hiện chảy máu và tổn thương thần kinh thường gặp hơn ở phụ nữ. Biểu hiện lâm sàng cũng thay đổi tùy theo vị trí.
– Cavernoma vị trí thân não, đồi thị, trẻ nhỏ thường biểu hiện chảy máu.
– Ngoài ra có 50% số bệnh nhân không có triệu chứng. Với thời gian theo dõi dài 2-3 năm, tỉ lệ chảy máu ở nhóm bệnh nhân không có biểu hiện lâm sàng và có biểu hiện lâm sàng là 0,6 và 4,5% tương ứng.
* Phân loại dị dạng mạch não
– Dòng chảy cao:
+ Dị dạng thông động tĩnh mạch (Arterio venous malformation – AVM)
+ AVM màng mềm/nhu mô não (pial/parenchymal)
+ Bệnh lý mạch máu tăng sinh (Cerebral proliferative angiopathy)
+ Rò động tĩnh mạch màng cứng (Dural arteriovenous fistula – DAVF)
+ Rò động tĩnh mạch màng mềm (Pial arteriovenous fistula – PAVF)
+ Rò động mạch cảnh xoang hoang (Cavernous carotid fistula – FCC)
+ Dị dạng tĩnh mạch Galen (Vein of Galen Malformation)
– Dòng chảy thấp
+ Giãn mao mạch (Capillary telangiectasia)
+ Dị dạng mạch máu thể hang (Cavernous malformations)
+ Dị dạng tĩnh mạch (Venous malformation)
NỘI DUNG WEB
» 422 Bài giảng chẩn đoán hình ảnh
» X-quang / Siêu âm / CT Scan / MRI
» 25.000 Hình ảnh case lâm sàng
ĐỐI TƯỢNG
» Kỹ thuật viên CĐHA
» Sinh viên Y đa khoa
» Bác sĩ khối lâm sàng
» Bác sĩ chuyên khoa CĐHA
Nội dung Bài giảng & Case lâm sàng thường xuyên được cập nhật !
Đăng nhập Tài khoản để xem Nội dung Bài giảng & Case lâm sàng !!!
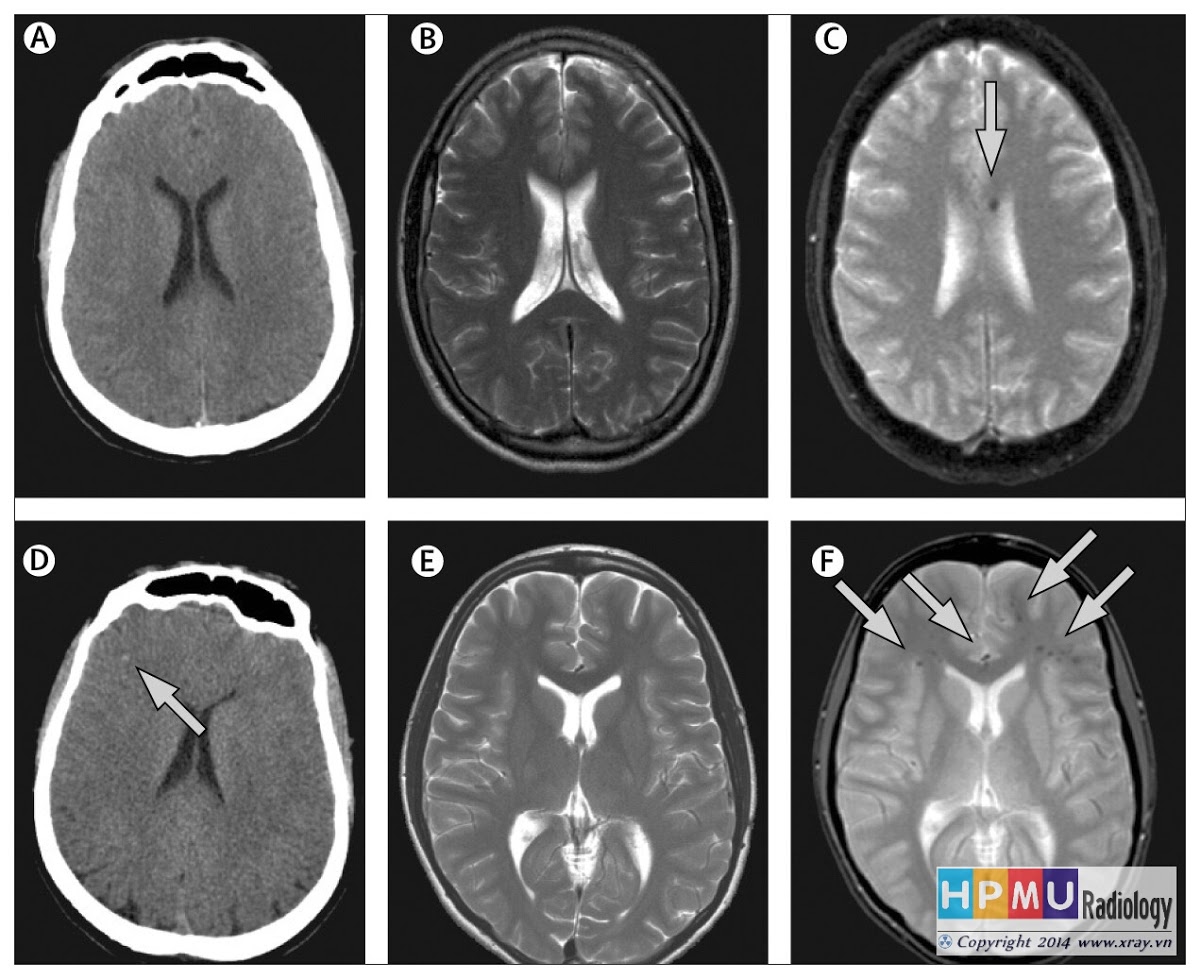
– Âm tính trong 30-50% trường hợp do kích thước nhỏ. => Case lâm sàng 1: – Ổ dị dạng trong não thất. – Thường đơn độc nhưng có thể nhiều ổ, rải rác. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: – MRI thường được sử dụng trong chẩn đoán dị dạng mạch máu thể hang. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – DWI: Không hạn chế khuếch tán. – Gado: tổn thương thường không ngấm thuốc sau tiêm hoặc ngấm thuốc kém. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Phù não xung quanh chỉ xuất hiện khi biến chứng xuất huyết hoặc kích thước lớn. => Case lâm sàng 1: => Case lâm sàng 2: – Tổn thương đa ổ (10-30%). – Cavernoma khổng lồ: thường > 6cm, biểu hiện dạng khối đặc, khối dạng nang hoặc dạng hỗn hợp. Sau tiêm ngấm thuốc kém hoặc mạnh tùy thành phần. + Khối dạng nang: thành phần nang là chủ yếu, hình ảnh không đặc hiệu có thể khó phân biệt với u não nguyên phát. – T2*/SWI: Hiệu ứng blooming nổi bật. Hữu ích để phát hiện các tổn thương nhỏ mà các chuỗi echo spin thông thường có thể bỏ sót, đặc biệt ở những bệnh nhân có dị dạng hang gia đình hoặc nhiều. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: => Case lâm sàng 9: => Case lâm sàng 10: => Case lâm sàng 11: => Case lâm sàng 12: => Case lâm sàng 13: => Case lâm sàng 14: => Case lâm sàng 15: => Case lâm sàng 16: => Case lâm sàng 17: => Case lâm sàng 18: => Case lâm sàng 19: => Case lâm sàng 20: – Type I (Chảy máu bán cấp): T1 tăng tín hiệu, T2 giảm hoặc tăng tín hiệu. – Type II (Bỏng ngô): vùng trung tâm tín hiệu hỗn hợp trên T1W và T2W, viền giảm tín hiệu. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Type III (Chảy máu mạn tính): T1W giảm hoặc đồng tín hiệu trung tâm, T2W giảm tín hiệu trung tâm. Viền giảm tín hiệu trên T2*. – Type IV (Vi chảy máu): khó xác định tổn thương trên T1 và T2, đánh giá trên chuỗi xung T2* => hình ảnh “Blooming”. – Hiếm gặp, chiếm 5% tổn thương tủy sống ở người lớn và 3% ở trẻ em. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: – Do sự lắng đọng ß-amyloid vào thành mạch => Gây chảy máu. + Ổ xuất huyết ở thùy não, vùng vỏ não-dưới vỏ, nhưng cũng có thể thấy ở tiểu não nông (vỏ tiểu não). Thường không ảnh hưởng đến hạch nền và cầu não (so với xuất huyết trong não ‘sâu’ do tăng huyết áp). => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – Vi xuất huyết vị trí hạch nền, cầu não, bán cầu tiểu não. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – Cơ chế chấn thương. => Case lâm sàng 1: – Tổn thương ác tính nguyên phát. => Case lâm sàng 1: – Bất thường phát triển tĩnh mạch (DVA’s – Developmental Venous Anomalies) trước đây còn gọi là u mạch tĩnh mạch (venous angioma), là một dị dạng bẩm sinh của các tĩnh mạch dẫn lưu não bình thường. Đây là dị dạng mạch máu thường gặp nhất, chiếm khoảng 60% các loại dị dạng mạch máu não. – Đặc điểm hình ảnh: + CLVT: các cấu trúc ngấm thuốc dạng đường mảnh hoặc dạng nốt dẫn lưu vào một tĩnh mạch lớn hơn. Các vôi hóa loạn dưỡng có thể được nhìn thấy liên quan đến khoảng 10% các trường hợp, đặc biệt nổi bật ở hạch nền và đồi thị, dẫn đến vôi hóa một bên. => Case lâm sàng 1: – Giãn mão mạch (Capillary telangiectasia) là tình trạng giãn các mao mạch xen kẽ trong mô não bình thường.II. Chẩn đoán CLVT
– Tổn thương tăng tỷ trọng hình tròn hoặc bầu dục, ranh giới rõ.
– Kích thước < 3cm.
– 40-60% biểu hiện vôi hóa.
– Ít hoặc không có hiệu chứng choán chỗ dù kích thước lớn, nhu mô não xung quanh thường xuất hiện bình thường. Sau tiêm ít ngấm thuốc.
– Khi biểu hiện xuất huyết thường có hình khối tròn, ranh giới đều rõ, tỷ trọng không đều của ổ dị dạng và phần xuất huyết bao quanh. Tổn thương xuất huyết lớn có thể che lấp những ổ dị dạng nhỏ.III. Chẩn đoán MRI
* Đặc điểm hình ảnh
– Tín hiệu thay đổi trên T1W và T2W với các mức độ tín hiệu khác nhau chứa các sản phẩm giáng hóa của máu, có thể thấy mức dịch-dịch.
– – Một vòng hemosiderin giảm tín hiệu, quan sát tốt nhất ở trên T2W, FLAIR hoặc T2* ở ngoại vi của tổn thương, có thể gợi ý đến các lần chảy máu trước đây.
+ Dạng khối đặc: tổn thương có ranh giới rõ, thường có vôi hóa, không có phù não xung quanh, không hiệu ứng khối. Tín hiệu không đồng nhất, thường có các khoảng trống dòng chảy bên trong và một vòng hemosiderin.* Phân loại Zabramski
* Cavernoma tủy sống
– Thường gặp ở cột sống ngực.
– Tăng nhẹ kích thước tủy sống hoặc phù tủy. Thường rõ ràng khi có xuất huyết.
– Tín hiệu không đồng nhất trên T1W và T2W do sản phẩm của chảy máu có độ tuổi khác nhau.
– Viền giảm tín hiệu trên T2W.
– T2* giảm tín hiệu.
– Ngấm thuốc ít sau tiêm.IV. Phân biệt
1. Mạch máu nhiễm bột
– Amyloid là một nhóm protein có dạng sợi, không hòa tan và có cấu trúc hết sức đặc biệt với khoảng 18 vòng cuộn bất thường so với các protein bình thường khác trong cơ thể. Nói một cách khác, Amyloid là những protein trong cơ thể bị “dị dạng” về cấu trúc. Chính vì có cấu trúc bất thường như vậy nên những protein này không thể tương tác tốt với những protein bình thường khác nên khi chúng xuất hiện trong thành mạch hoặc trong các tổ chức của bất cứ cơ quan nào thì nơi đó có nguy cơ. Các nghiên cứu đã cho thấy, tùy theo sự bất thường về cấu trúc mà có nhiều loại amyloid protein khác nhau, gây bệnh ở các cơ quan khác nhau, ví dụ như beta-amyloid protein gây bệnh sa sút trí tuệ (Alzheimer), alpha-synuclein protein gây bệnh Parkinson, syrum amyloid A gây bệnh viêm khớp, alipoprotein Al gây bệnh xơ cứng bì, IAPP (Amylin) gây bệnh đái tháo đường týp 2…Amyloid protein gây xuất huyết não là cystatin. Protein này thẩm lậu vào thành mạch máu và dần gây thương tổn thành mạch. Cùng với thời gian, thành mạch không chịu nổi áp lực của dòng máu, bị vỡ ra và gây triệu chứng xuất huyết trong não bộ.
+ Nhiều ổ vi xuất huyết, kích thước 2-10mm, hình tròn hoặc hình trứng phân bố ở vùng cortico-dưới vỏ (giao diện chất xám-chất trắng), nhưng cũng có thể ở tiểu não nông, phân bố ở vùng vỏ-dưới vỏ (ranh giới chất xám-chất trắng), nhưng cũng có thể ở tiểu não nông.
+ Xuất huyết dưới nhện ở vòm não: khu trú ở một hoặc nhiều rãnh vỏ não liền kề ở vòm não. Thường không ảnh hưởng đến các bể nền, khe Sylvian, khe liên bán cầu và các não thất.
+ Siderosis bề mặt vỏ não: hậu quả mãn tính của xuất huyết dưới nhện ở vòm não. Biểu hiện các vùng giảm tín hiệu dạng đường cong khu trú ở một hoặc nhiều rãnh, thấy rõ nhất trên các chuỗi T2*/SWI.2. Xuất huyết vi mạch
– Quan sát rõ nhất trên chuỗi xung T2* và SWI.3. Tổn thương sợi trục
– Vị trí: ổ tụ máu ranh giới chất xám-trắng hoặc thể chai.4. Di căn chảy máu
– Vị trí hay gặp ở ranh giới chất trắng – chất xám, 80% gặp ở bán cầu đại não, 15 % ở tiểu não, 3 % ở hạch nền, ít gặp ở đám rối mạch mạc, màng não thất.
– Ngấm thuốc sau tiêm, thường ngoại vi.V. Bất thường tĩnh mạch
– DVA được đặc trưng bởi các tĩnh mạch dẫn lưu vào một tĩnh mạch thu thập lớn hơn, có thể là xoang màng cứng hoặc tĩnh mạch não sâu.
– Phần lớn là tổn thương đơn độc. Kết hợp với dị dạng mạch máu thể hang (cavernous malformation – CA) trong 13-33%.
– Nguyên nhân của DVAs vẫn không rõ, chưa xác định, nhưng có thể liên quan đến sự ngưng phát triển các cấu trúc tĩnh mạch. Về mặt mô học bao gồm một số bất thường dày thành tĩnh mạch trong khi không có các bất thường của động mạch và mao mạch. Chúng có thể được coi là một biến thể giải phẫu phát sinh từ dị dạng tĩnh mạch dẫn lưu vỏ não thời kì bào thai.
– DVA thường được phát hiện một cách tình cờ và lành tính. Tuy nhiên, ở một số bệnh nhân DVA có xuất huyết nội sọ (1-5%), nhồi máu não và động kinh.
+ Vị trí tổn thương: Vùng trán-đỉnh (36-64%), thường dẫn lưu về sừng trước của não thất bên. Bán cầu tiểu não (14-27%), dẫn lưu về não thất 4.
+ DVA được đặc trưng bởi dấu hiệu đầu sứa hoặc cây cọ hoặc nữ thần đầu rắn Medusa “Caput medusa”: các tĩnh mạch giãn hợp lưu vào 1 tĩnh mạch lớn riêng biệt, dẫn lưu về tĩnh mạch màng cứng hoặc vào tĩnh mạch não sâu.
+ Cộng hưởng từ: các cấu trúc mất tín hiệu dạng flowvoid trên T1W và T2W, ngấm thuốc mạnh. SWI là chuỗi thích hợp trong chẩn đoán bất thường tĩnh mạch và chứng tỏ có khả năng phát hiện tốt hơn các cấu trúc tĩnh mạch so với hình T2W thông thường. Khoảng 10% các trường hợp, tín hiệu T2/FLAIR tăng có thể được nhìn thấy trong chất trắng xung quanh; nguyên nhân có thể do gliosis, phù nềVI. Giãn mao mạch
– Thường kích thước nhỏ, phát hiện tình cờ, không triệu chứng.
– Thường đơn độc, kích thước < 1cm.
– Vị trí: thân não > cầu não, tiểu não, hành não, tuỷ sống.
– Đặc điểm hình ảnh:
+ T1W: đồng hoặc giảm tín hiệu
+ T2W / FLAIR: đồng hoặc tăng nhẹ tín hiệu
+ T2* / SWI: giảm tín hiệu do deoxyhemoglobin từ dòng chảy chậm, không phải do xuất huyết
+ Gado: ngấm thuốc dạng chấm nốt, hình nét cọ. Nếu lớn có thể hiển thị các tĩnh mạch dẫn lưu.
Tài liệu tham khảo
* A T1 Hyperintense Perilesional Signal Aids in the Differentiation of a Cavernous Angioma from Other Hemorrhagic Masses – T.J. Yun, D.G. Na, B.J. Kwon, H.G. Rho
* Post-Radiation Cavernomas of Spinal Nerve Roots – Case Report and Literature Review of A Rare Condition – L. R. Chong, A. Poh; Singapore/SG
* A pictorial review of the typical, atypical and the just unbelievable imaging characteristics of cavernous malformations – M. C. Diogo, I. Fragata, J. Pamplona
* MR imaging cavernous angioma: normal variants and atypical locations – J. Sánchez Hernández, M. Vacas Rodríguez, P. Hernández Palomino
* Intracranial Vascular Malformations: A Pictorial Review – M. B. Bolina, U. Tazinaffo, L. Ramos
* Angiographic and MRI/MRA Characterization of Intracranial Vascular Malformations: A Pictorial Review – Y. Z. Feliciano, W. Rivera-Hernandez, J. O. Zayas
* Capillary telangiectasias: clinical, radiographic, and histopathological features – Christina M. Sayama, M.D
* Brain Imaging with MRI and CT An Image Pattern Approach – Zoran Rumboldt
* Relax: It’s just a normal variant – S. Sharma, S. Mahal, S. Tiwari, T. Yadav, P. K. Garg, B. Sureka, P. S. Khera










# Cập nhật nội dung bài viết & Case lâm sàng 12/11/2023
# Cập nhật nội dung bài viết & Case lâm sàng 5/7/2023
# Cập nhật nội dung bài viết & Case lâm sàng 20/4/2023
# Cập nhật nội dung bài viết & Case lâm sàng 1/4/2023
# Cập nhật nội dung bài viết & Case lâm sàng 27/1/2023