I. Đại cương
– Thuật ngữ u màng não (Meningioma) là khối u ngoài trục và đại diện cho loại u phổ biến nhất của màng não. U phát triển từ các tế bào bao màng nhện (tế bào mũ) mà chủ yếu từ lớp ngoài của hạt màng nhện.
– Hiếm gặp ở bệnh nhân < 40 tuổi. Hiếm gặp ở trẻ nhỏ, nếu có thường có xu hướng ác tính hay trong bệnh cảnh NF2.
– Phổ biến hơn ở phụ nữ. Tỷ lệ 2:1 trong nội sọ và 4:1 ở tủy sống. U màng não không điển hình và ác tính phổ biến hơn ở nam giới.
– Lâm sàng: u màng não nhỏ được phát hiện tình cờ và hoàn toàn không có triệu chứng. Các khối u lớn hoặc những khối u có phù nề liền kề hoặc sát các cấu trúc quan trọng có thể biểu hiện nhiều triệu chứng khác nhau.
+ Đau đầu: 36%
+ Yếu liệt: 22%
+ Thay đổi trạng thái tâm thần: 21%
+ Mặc dù sự xâm lấn và tắc nghẽn xoang tĩnh mạch màng cứng có thể xảy ra, nhưng thường diễn ra rất chậm. Do đó, hầu hết các trường hợp xâm lấn tĩnh mạch đều không có triệu chứng vì các tĩnh mạch phụ đã có thời gian giãn.
NỘI DUNG WEB
» 422 Bài giảng chẩn đoán hình ảnh
» X-quang / Siêu âm / CT Scan / MRI
» 25.000 Hình ảnh case lâm sàng
ĐỐI TƯỢNG
» Kỹ thuật viên CĐHA
» Sinh viên Y đa khoa
» Bác sĩ khối lâm sàng
» Bác sĩ chuyên khoa CĐHA
Nội dung Bài giảng & Case lâm sàng thường xuyên được cập nhật !
Đăng nhập Tài khoản để xem Nội dung Bài giảng & Case lâm sàng !!!
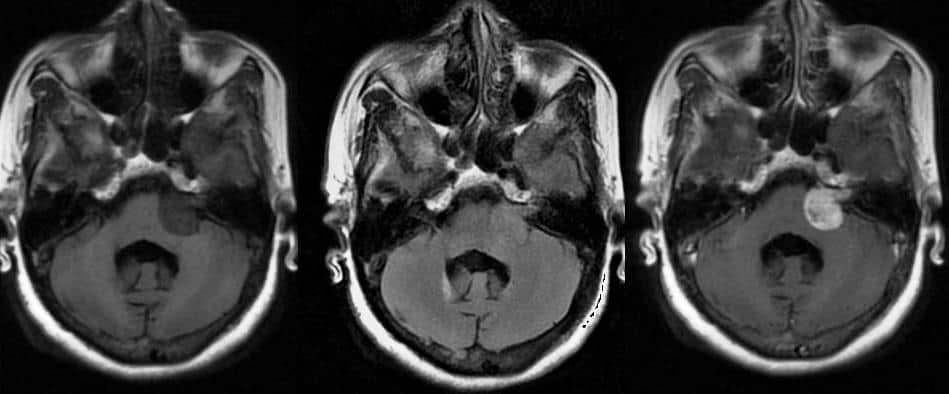
– Bậc I: lành tính (70%) + Papillary meningioma: u màng não dạng nhú – Trên lều (90%): – U màng não liềm đại não (Falx meningioma): u xuất phát từ liềm đại não có xu hướng lan sang hai bên và thường khu trú ở 1/3 trước. U màng não dọc theo liềm đại não thường xuất hiện tại vị trí 1/3 giữa và 1/3 sau hoặc quanh vùng hợp lưu là một thách thức ngoại khoa và thường dễ tái phát. – U màng não cạnh xoang tĩnh mạch dọc trên (Parasagittal meningioma): thường xuất hiện ở 1/3 giữa. Nó thường gây ra động kinh cục bộ, yếu liệt xảy ra chậm, nhất là chi cưới. U thường có cuống nơi xuất phát và tại vùng này thường có liên quan đến dày xương sọ. Các tĩnh mạch dẫn lưu đi vào xoang tĩnh mạch dọc trên là dấu hiệu nổi bật liên quan mật thiết đến u màng não vùng này. Thường có cuống u xuất phát từ thành xoang và có thể xâm lấn vào bên trong xoang, có thể gây tắc nghẽn xoang hoàn toàn. – U màng não mặt lồi xương sọ (Convexity meningioma): đa số tập trung quanh khớp trán-đỉnh. Thường xảy ra dấu hiệu động kinh và dấu hiệu thần kinh khu trú. – U màng não cánh xương bướm (Sphenoid wing meningioma): được phân thành 3 loại: ngoài – giữa – trong. U màng não phía ngoài của cánh xương bướm dạng hình cầu, liên quan đến dấu hiệu có thể xảy ra như động kinh, yếu khu trú, nếu u xuất hiện bên trái có thể gây thất ngôn. Cũng có khi u hình bảng hay hình dấu phẩy liên quan tới dày xương, lồi mắt và phù não vùng thái dương. U cánh xương bướm phía trong có liên quan đến mấu giường thường gây chèn ép thị giác, giảm thị lực do chèn ép dây II, lâu ngày có thể dẫn tới mù lòa, đôi khi gây ra hội chứng Foster Kennendy (Teo gai thị cùng bên – Phù gai đối bên). Nếu u xâm lấn xoang hang có thể gây liệt vận nhãn và cảm giác mặt do chèn ép dây thần kinh V. Trường hợp u 1/3 giữa cánh xương bướm có thể xâm lấn xoang hang và ôm lấy động mạch cảnh trong, đôi khi chèn ép dây thần kinh thị giác gây mù mắt cùng bên. => Case lâm sàng 1: – U màng não thái dương (Temporal meningioma): ít khi gây biểu hiện lâm sàng, có thể động kinh cục bộ hoặc đau đầu mặc dù u kích thước lớn. – U màng não trong não thất (Intraventricular meningioma): u màng não của não thất bên xuất phát từ tế bào bao màng nhện của đám rối mạch mạc và tấm màng mạch. Đa số xuất hiện tại vùng tam giác não thất bên lan rộng vào trong não thất bên, hiếm khi xảy ra tại lỗ Monro. U có thể trong não thất III nhưng rất hiếm trong não thất IV, có thể xâm lấn ra chất trắng quanh não thất. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: – U màng não rãnh khứu giác (Olfactory groove meningioma): mảnh sàng là vị trí xuất phát của u. Đa số u phát triển sang hai bên và ít gây ra triệu chứng thần kinh, thậm chí kích thước rất lớn nhưng chưa có dấu hiệu tăng áp lực nội sọ. Dấu hiệu tại chỗ có thể gặp nhất là mất mùi. Trường hợp u to lan đến vùng dây thần kinh thị giác và giao thoa tạo ra dấu hiệu về thị lực. Khi u lan rộng đến vùng trên yên gây chèn ép dây thị giác và giao thoa làm giảm thị lực và đôi khi có bán manh. Có thể vượt qua mảnh sàng vào bên trong xoang mũi. => Case lâm sàng 1: – U màng não hố yên (Parasellar meningioma): u phát triển vị trí hố yên, mở rộng lên phía trên. – U màng não củ yên (Tuberculum sellae meningioma): thường xuất phát từ củ yên, mặt phẳng bướm hoặc hoành yên. Dấu hiệu sớm nhất là gây rối loạn thị giác. Nếu u lan đến vùng mặt phẳng bướm thường tạo ra dày xương vùng này. Trường hợp u lớn, cuống tuyến yên được đẩy xuống dưới vào trong bể gian cuống não và che phủ động mạch thân nền. Hình ảnh điển hình là dấu hiệu hạt điều (Cashew-nut sign). – U màng não trên yên (Suprasellar meningioma): u màng não vùng này thường xuất phát ở hai vị trí => Case lâm sàng 1: => Case lâm sàng 2: + U phát triển từ màng cứng mặt trên xương bướm, biểu hiện giảm thị lực xuất hiện muộn và nhẹ hơn. – U màng não hố sau (Posterior fossa meningioma): u màng não hố sau chiếm 10% các u màng não. Nó xuất phát từ mặt sau xương đá, chia thành 4 khu vực: vùng xương đá / vùng mặt dốc / vùng lỗ chẩm / lều tiểu não. + U màng não lỗ chẩm (Foramen magnum meningioma): xuất phát từ rìa trước sau hoặc phía bên lỗ chẩm. Khi u phát triển lớn ảnh hưởng đến các dây thần kinh sọ thấp như IX, X, XI, XII. Nếu u chèn ép hành tủy gây hội chứng tháp tứ chi hoặc đau vùng cổ chẩm. + U màng não lều tiểu não (Tentorium cerebelli meningioma): xuất phát từ lều tiểu não, đôi khi cả trên và dưới lều. thường phát triển từ bờ tự do của lều tiểu não, có thể phát triển lên trên chèn ép hố thái dương hay xuống dưới gây triệu chứng hố sau. => Case lâm sàng 1: – U màng não góc cầu tiểu não: – U màng não xoang hang: => Case lâm sàng 1: => Case lâm sàng 2: – U màng não trong hốc mắt (Optic nerve sheath meningioma): hai dấu hiệu quan trọng xuất hiện sớm là giảm thị lực và teo gai thị, sụp mi. Nó xuất phát tại chỗ từ màng não và lan rộng bao quanh dây thần kinh thị giác hoặc xuất phát từ màng não kế cận rồi xâm lấn vào trong hốc mắt. => Case lâm sàng 1: – U màng não trong ống sống (Spinal cord meningioma): đa số ngoài tủy, trong màng tủy. Xuất phát từ màng tế bào trung biểu mô nối màng nhện với màng cứng của bao rễ thần kinh. Khi u phát triển về kích thước tạo ra dấu hiệu chèn ép tủy. Thường gặp nhiều ở vùng ống sống ngực, cổ và rất hiếm ở thắt lưng – cùng. Tỷ lệ nữ:nam = 5:1 – U màng não trong xương (Intraosseous meningioma): hiếm gặp, chiếm < 1% khối u xương hộp sọ. => Case lâm sàng 1: – Không đặc hiệu, phát hiện một số dấu hiệu gián tiếp. + Hình ảnh tăng sinh hoặc bào mòn xương: 10% u màng não => Case lâm sàng 1: + Mỏm yên mòn vẹt, đáy hố yên rộng (> 1cm) + Hình dấu ấn ngón tay khi tăng áp lực nội sọ – Dấu hiệu khe hở dịch não tủy (CSF cleft sign): viền dịch não tủy quanh khối u, mở rộng khoang dưới nhện, đè đẩy các rãnh cuộn não. Quan sát rõ trên T2W là một đường tăng tín hiệu dạng dịch nằm giữa nhu mô não và khối u. => Case lâm sàng 1: – Đè đẩy các mạch máu: các mạch máu màng não đi giữa nhu mô não và u. Các mạch máu màng não trống tín hiệu trên T1W và T2W nằm xen kẽ giữa khối u và nhu mô vỏ não. – Bảo tồn ranh giới chất xám – trắng: khối u được bao quanh bởi nhu mô chất xám vỏ não và dịch não tủy. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – Dấu hiệu đuôi màng cứng (Dural tail): gặp trong 60-72% các trường hợp. Tuy nhiên dấu hiệu này cũng có thể xuất hiện trong bệnh lý khác (Glioblastoma, di căn màng cứng, Chloroma, u dây thần kinh VIII…). Dấu hiệu đuôi màng cứng là hình ảnh dày màng cứng cạnh u, liên tục với diện bám khối u. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Tăng hoặc đồng tỷ trọng trước tiêm, ngấm thuốc mạnh và đồng nhất sau tiêm do u ngoài trục không có nguồn gốc từ mô não và không có hàng rào máu não. – Biến đổi xương sát u (Bone infiltration): tiêu xương hay dày bản xương (20%) hoặc phản ứng màng xương. Dày bản xương hay gặp u màng não nền sọ và hố sọ trước. Dày xương không tương ứng với kích thước u. Dấu hiệu này đánh giá tốt hơn trên phim chụp cắt lớp vi tính. Biến đổi xương có thể thấy trong các khối u xương như u nguyên sống, sarcoma sụn và di căn. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Tổn thương ngoài trục, dựa trên màng cứng, giới hạn rõ, bờ mịn, tạo với màng cứng góc tù, chân bám rộng vào màng cứng. => Case lâm sàng 1: – Sau tiêm: 72% ngấm thuốc mạnh đồng nhất. Các biến thể ác tính hoặc dạng nang ngấm thuốc không đồng nhất. – Khối đồng tỷ trọng với nhu mô não có thể khó phát hiện trên phim chụp trước tiêm. – Tổn thương ngoài trục với châm bám vào màng cứng rộng. Ranh giới rõ. – FLAIR: phù quanh u tăng tín hiệu. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: => Case lâm sàng 9: => Case lâm sàng 10: – Vôi hóa (20-30%): tăng tỷ trọng trên CLVT, giảm tín hiệu trên các chuỗi xung cộng hưởng từ. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: – Khối u lớn có thể hoại tử chảy máu. => Case lâm sàng 1: – Thoái hóa nang: bao gồm phần nang dịch và phần tổ chức đặc. Thành phần nang có thể gồm nang lớn hoặc nhiều nang nhỏ. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: – Khối u lan rộng giả khối máu tụ: – Phù não: phù quanh u chiếm khoảng > 50%. Mức độ phù không liên quan tới kích thước, vị trí, độ xâm lấn cũng như sự phân phối mạch máu của u. Kazner và cộng sự chia 3 mức độ: => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Tổn thương đa ổ: loại này thường gặp trong bệnh cảnh u xơ thần kinh type II (NF2) và thường ở nhóm người trẻ. U màng não nhiều ổ chia 3 nhóm: => Case lâm sàng 1: => Case lâm sàng 2: – Thành phần mỡ (ít gặp): có thể do rối loạn chuyển hóa, phát triển chậm và lành tính. Giảm tỷ trọng trên CT, tăng tín hiệu trên T1W. – Chảy máu trong u: hiếm gặp. Cộng hưởng từ đặc hiệu hơn cắt lớp trong đánh giá chảy máu. Sự khác biệt tín hiệu theo giai đoạn chảy máu tùy thuộc sản phẩm giáng hóa của hemoglobin. => Case lâm sàng 1: => Case lâm sàng 2: – Xâm lấn xoang tĩnh mạch: nhiều phân loại khác nhau về xâm lấn xoang đã được các tác giả khác nhau đề xuất. Với mục đích phẫu thuật, Sindou và Alvernia đã phát triển một phân loại đơn giản như sau: => Case lâm sàng 1: xâm lấn xoang TM dọc trên => Case lâm sàng 2: xâm lấn xoang TM dọc trên => Case lâm sàng 2: – Chuyển dạng ác tính: => Case lâm sàng 1: – U màngdạng mảng (En plaque meningoma): – U màng não trong xương: – Khối tăng sinh mạch như hình nan hoa bánh xe, các mạch màng cứng nuôi khối tăng sinh, các mạch màng mềm cấp máu cho chu vi khối. – Dấu hiệu tia sáng mặt trời và lan hoa bánh xe (Sunburst and Spokewheel pattern): mạch máu đi xuyên qua u vào trung tâm u – Mother in law sign: ngấm thuốc nhanh, giữ thuốc lâu và mạnh sau tiêm. – Bao quanh bởi chất trắng, đánh giá tốt nhất trên chuỗi xung T1W (chất trắng bao quanh tăng tín hiệu). => Case lâm sàng 1: di căn não – Di căn thường biểu hiện khối dạng nốt đa ổ hoặc dày lan tỏa của màng cứng, xâm lấn xương lân cận và ngấm thuốc mạnh. Vôi hóa rất hiếm. – Di căn màng cứng => Case lâm sàng 1: * UMN góc cầu tiểu não – Phân biệt u bao dây thần kinh số VIII (Schwannoma). – Khối u dây thần kinh số VIII: phát triển thường làm rộng ống tai trong, dạng hình que kem có phần trong ống tai trong và 1 phần phát triển vào góc cầu tiểu não. => Case lâm sàng 1: – Phân biệt Macroadenoma tuyến yên. U màng não vùng trên yên thường có dấu hiệu đuôi màng cứng bám vào lều tuyến yên, ranh giới thường rõ, chân rộng bám vào nền sọ. Trong khi Macroadenoma tuyến yên thường phát triển từ hố yên lên trên, tạo hình ảnh “người tuyết – snowman sign”, không thấy dấu hiệu đuôi màng cứng. – U màng não trong não thất cần phân biệt với các khối u não thất: u dưới màng não thất, u tế bào thần kinh trung ương, u sao bào khổng lồ, u đám rối mạch mạc… => Tham khảo thêm: “U não thất“ – U tế bào quanh mạch màng não (Meningeal Hemangiopericytoma) là khối u ngoài trục, rất hiếm gặp. – Cộng hưởng từ: => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – U trong trục – Di căn màng cứng (Dural Metastases) là tổn thương rất hiếm gặp so với di căn não và màng não, có thể xảy ra cả trong cột sống. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: – Các khối u xơ đơn độc của màng cứng là các khối u màng cứng hiếm gặp , giống hệt về mặt mô học với các khối u xơ đơn độc được tìm thấy ở những nơi khác. => Case lâm sàng 1: – Các khối đồng nhất, có bờ nhẵn mịn, giới hạn rõ.* Phân loại
+ Transitional Meningioma (40%): u màng não dạng chuyển tiếp
+ Meningothelial meningioma (17%): u màng não dạng thượng mô
+ Fibrous meningioma (7%): u màng não dạng sợi
+ Microcystic meningioma: u màng não dạng thoái hóa vi nang
+ Psammomatous meningioma: u màng não dạng thể cát
+ Angiomatous meningioma: u màng não dạng tăng sinh mạch
+ Secretory meningioma: u màng não dạng chế tiết
+ Metaplastic meningioma: u màng não dạng chuyển sản
+ Lymphoplasmacyte-rich meningioma: u màng não giàu tương bào lympho
– Bậc II: không điển hình (~30%)
+ Atypical Meningioma: u màng não không điển hình
+ Clear cell meningioma: u màng não dạng tế bào sáng
+ Brain invasive Meningioma: u màng não xâm lấn nhu mô não
+ Chordoid meningioma: u màng não dạng nguyên sống
– Bậc III: ác tính (~1%)
+ Rhabdoid meningioma: u màng não dạng hình que
+ Anaplastic meningioma: u màng não dạng thoái sản ác tính* Vị trí u màng não
+ Cạnh xoang tĩnh mạch dọc trên/bề mặt lồi não: 45%
+ Bờ xương bướm: 15-20%
+ Rãnh khứu giác: 5-10%
+ Cạnh yên: 5-10%
+ Khác (5%): trong não thất, vỏ bao dây thần kinh thị giác, vùng tuyến tùng.
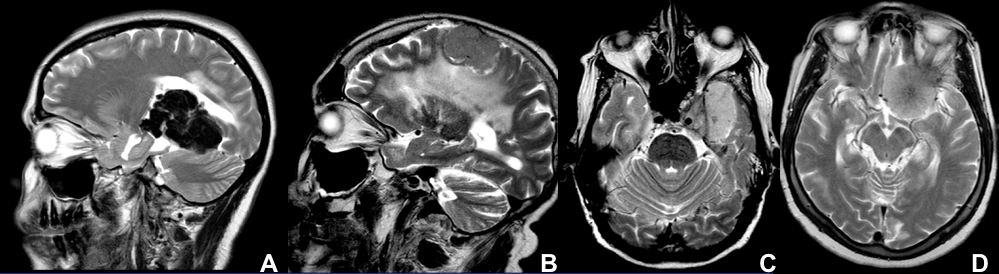
– Dưới lều (8-10%): góc cầu tiểu não phổ biến nhất.
– Ngoài màng cứng (> 2%): chủ yếu trong xương.
– Ngoài sọ (đầu/cổ):
+ Phổ biến nhất: xoang cạnh mũi.
+ Ít phổ biến hơn: hốc mũi, tuyến nước bọt mang tai, da.
– Nhiều u màng não: 1-9%
+ U phát triển từ màng cứng bao bọc củ yên: khi u lớn sẽ đè ép giao thoa thị giác từ dưới lên trên. Biểu hiện lâm sàng là bán manh thái dương, teo gai thị nguyên phát hai bên.
+ U mặt dốc thấp (Clivus meningioma): thường khu trú dưới lều, đẩy lệch dây V ra phía sau bên cùng với dây VII, VIII, phức hợp dây sọ IX, X hướng lên trên và xuống dưới.II. Chẩn đoán x-quang
+ Các ổ ngấm vôi bất thườngIII. Chẩn đoán CLVT – MRI
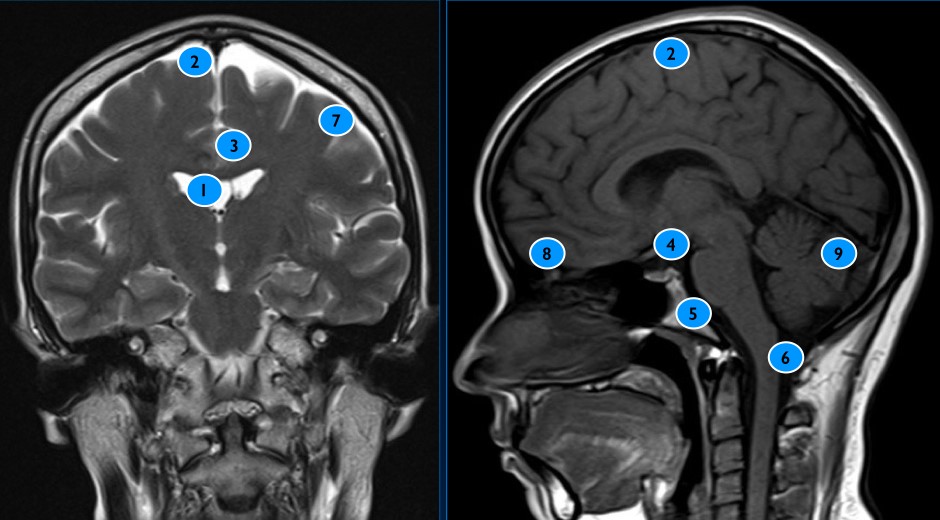
* Dấu hiệu u ngoài trục
* Đặc điểm cắt lớp vi tính
– Trước tiêm: 70-75% tăng tỷ trọng so với nhu mô não, 25% đồng tỷ trọng, 1-5% giảm tỷ trọng (chất béo).
– 20-30% vôi hóa: lan toả hoặc khu trú, dạng cát. Dạng “mặt trời mọc, hình cầu, dạng viền.
– Hoại tử, nang, xuất huyết (8-23%).
– Tăng sinh xương (5%): thường gặp ở u màng não tiếp giáp với nền sọ. Vỏ xương không đều.
– Phù nề quanh u giảm tỷ trọng (60%)* Đặc điểm cộng hưởng từ
– T1W: thường đồng tín hiệu với chất xám vỏ não (60-90%), có thể giảm nhẹ tín hiệu (10-40%) gặp ở u màng não dạng sợi và u màng não dạng thể cát. Hoại tử, nang, xuất huyết: (8-23%).
+ T2W: thường đồng tín hiệu với chất xám vỏ não (50%), có thể tăng tín hiệu gặp ở dạng tăng sinh mạch, dạng thoái hóa vi nang, dạng chế tiết, dạng nguyên sống. Giảm tín hiệu với chất xám trong u màng não dạng sợi và vôi hóa. Xung quanh là vùng phù não (> 50%).
– T2*/SWI: giảm tín hiệu của vôi hóa (phổ biến), chảy máu (hiếm gặp).
– DWI: u màng não dạng không điển hình có thể hạn chế khuếch tán.
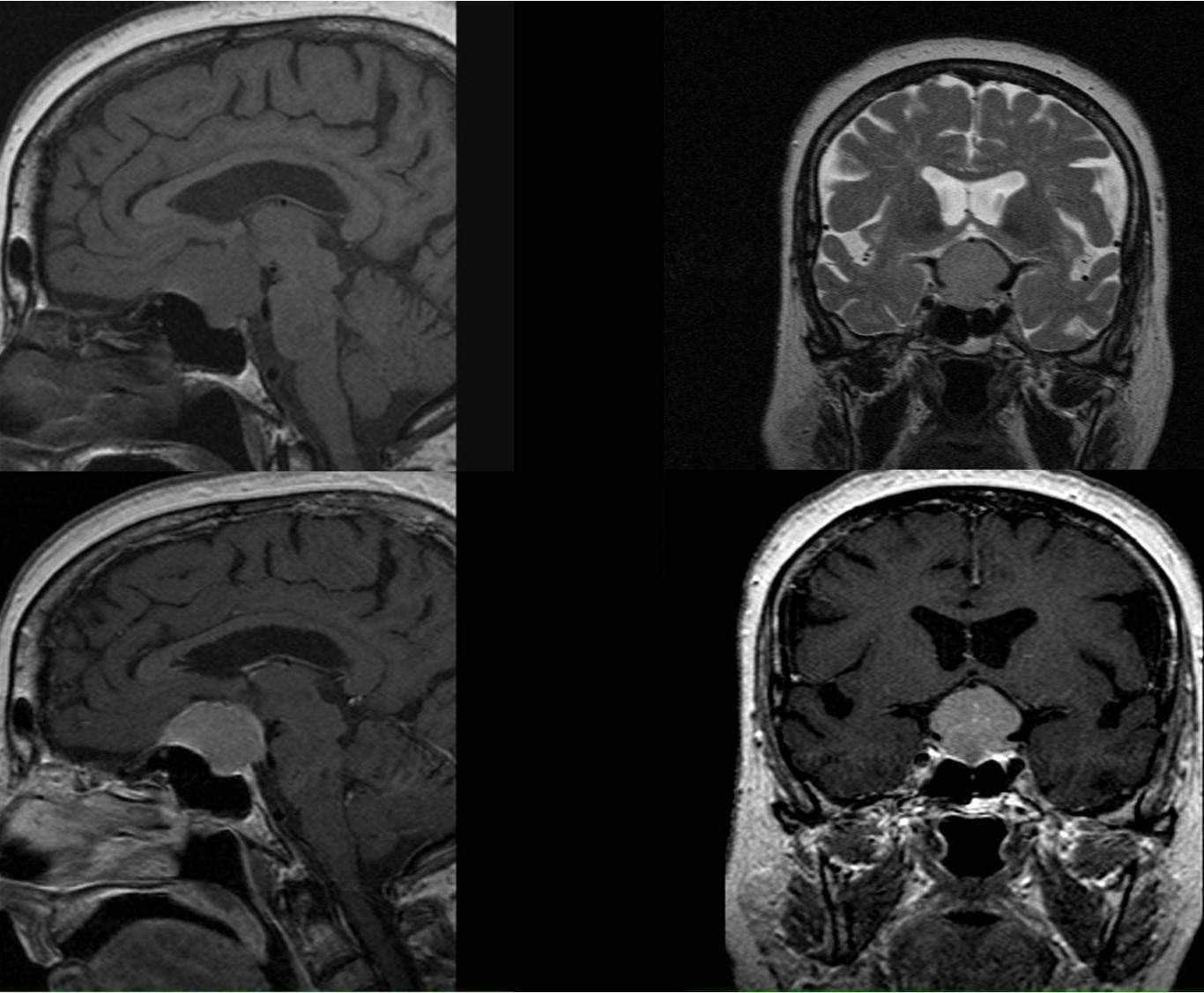
– Gado:
+ Thường ngấm thuốc mạnh đồng nhất sau tiêm (95%).
+ Dấu đuôi màng cứng (35-80%): màng cứng dày, liên tục với diện bám khối u, ngấm thuốc mạnh sau tiêm.
+ Loại 1: thành phần nang nằm ở trung tâm khối u, bao quanh bởi tổ chức đặc.
+ Loại 2: thành phần nang nằm ở ngoại vi, bao quanh bởi tổ chức đặc.
+ Loại 3: thành nang có nốt đặc.
+ Loại 4: thành phần nang nằm phía trong nhu mô não kế cận.
+ Loại 5: thành phần nang nằm giữa khối u và nhu mô não.
+ Độ I: phù tới 2cm đường kính quanh u.
+ Độ II: phù hơn 2cm, có thể chiếm tới một bán cầu.
+ Độ III: vùng phù lớn hơn một bán cầu.
+ Nhóm kết hợp u xơ thần kinh NF2
+ Nhóm các u màng não kích thước nhỏ liên tục nhau
+ Nhóm các u màng não tách rời nhau và kích thước lớn
+ Loại I: u màng não dính vào lớp ngoài của thành xoang.
+ Loại II: khía rãnh bên bị xâm lấn.
+ Loại III: thành cùng bên bị xâm lấn.
+ Loại IV: cả thành cùng bên và mái bị xâm lấn.
+ Loại V: xoang bị tắc hoàn toàn nhưng thành đối diện không bị xâm lấn.
+ Loại VI: xoang bị xâm lấn hoàn toàn, bao gồm cả ba thành.
+ Tổn thương xâm lấn cục bộ dựa trên màng cứng với các vùng hoại tử, phù não rõ rệt.
+ Phát triển nhanh xâm lấn xung quanh, ranh giới không rõ.
+ Ít hoặc không có vôi hóa (Vôi hóa = tốc độ phát triển chậm).
+ Hạn chế khuếch tán trên DWI.
+ Gado: khối u ngấm thuốc, có thể xâm nhập vào nhu mô não, xương sọ, da đầu. Thường có dạng mảng, kéo dài ra khổi khối => hình nấm.
+ U màng não dạng mảng đặc trưng bởi sự xâm lấn màng cứng lan rộng, thường kéo dài ra ngoài sọ vào các cấu trúc như hộp sọ, hốc mắt và các mô mềm.
+ Chiếm từ 2-9% trong tổng số các trường hợp u màng não.
+ Thường gặp ở nữ giới gấp 3-6 lần so với nam giới, với độ tuổi trung bình từ 40-50 tuổi.
+ Vị trí: chủ yếu nằm ở vùng xương bướm và hốc mắt. Các vị trí ít phổ biến hơn bao gồm vòm não, xương thái dương và lỗ chẩm.
+ Là một phân loại phụ hiếm gặp của u màng não, chiếm < 1% trong tổng số các khối u xương.
+ Đây là loại phổ biến nhất của u màng não ngoài màng cứng nguyên phát.
+ Phần lớn (~65%) u màng não trong xương là dạng sinh xương (osteoblastic), trong khi khoảng 35% là dạng tiêu xương (osteolytic). Dạng sinh xương phổ biến hơn thường hiển thị sự xơ hóa lan tỏa với sự mở rộng xương.
+ T1W: khối ngoài trục đồng tín hiệu với thành phần xương mở rộng giảm tín hiệu.
+ T2W: thường đồng tín hiệu với chất xám, trong khi một tỷ lệ nhỏ có thể tăng tín hiệu.
+ Gado: ngấm thuốc mạnh đồng nhất sau tiêm.IV. Chụp mạch DSA
– Khối giữ thuốc lâu, tĩnh mạch dẫn lưu giãn.V. Một số dấu hiệu
VI. Chẩn đoán phân biệt
* Khối u trong trục
– Phù não rộng xung quanh (tăng tín hiệu trên T2W và FLAIR).
– Không có viền dịch não tủy bao quanh.* UMN vòm sọ & liềm não
– U màng não thường xâm lấn vào các xoang tĩnh mạch; ngược lại di căn thường chỉ gây hiệu ứng khối đè đẩy mà không xâm lấn xoang.
– U màng não thường có chân bám rộng, không làm rộng ống tai trong.* U màng não trên yên
* UMN trong não thất
* U tế bào quanh mạch
– Khó phân biệt về mặt hình ảnh với u màng não.
– Chiếm tỷ lệ < 1% khối u nội sọ.
– Thường gặp ở người lớn tuổi (30-50 tuổi), 10% các trường hợp gặp ở trẻ em.
– Ưu thế nam giới.
– Cắt lớp vi tính:
+ Tăng tỷ trọng trước tiêm.
+ Sau tiêm ngấm thuốc mạnh.
+ Tiêu xương, xâm lấn phần mềm xung quanh.
+ Thường không có vôi hóa.
+ T1W: đồng tín hiệu với chấm xám.
+ T2W: đồng tín hiệu với chất xám, nhiều ổ trống tín hiệu dòng chảy (flow voids), phù não xung quanh.
+ DWI: hạn chế khuếch tán nhẹ.
+ Dấu hiệu đuôi màng cứng.
+ Sau tiêm ngấm thuốc mạnh không đều.
+ Xâm lấn, tắc xoang tĩnh mạch màng cứng.* U tế bào TK đệm ít nhánh
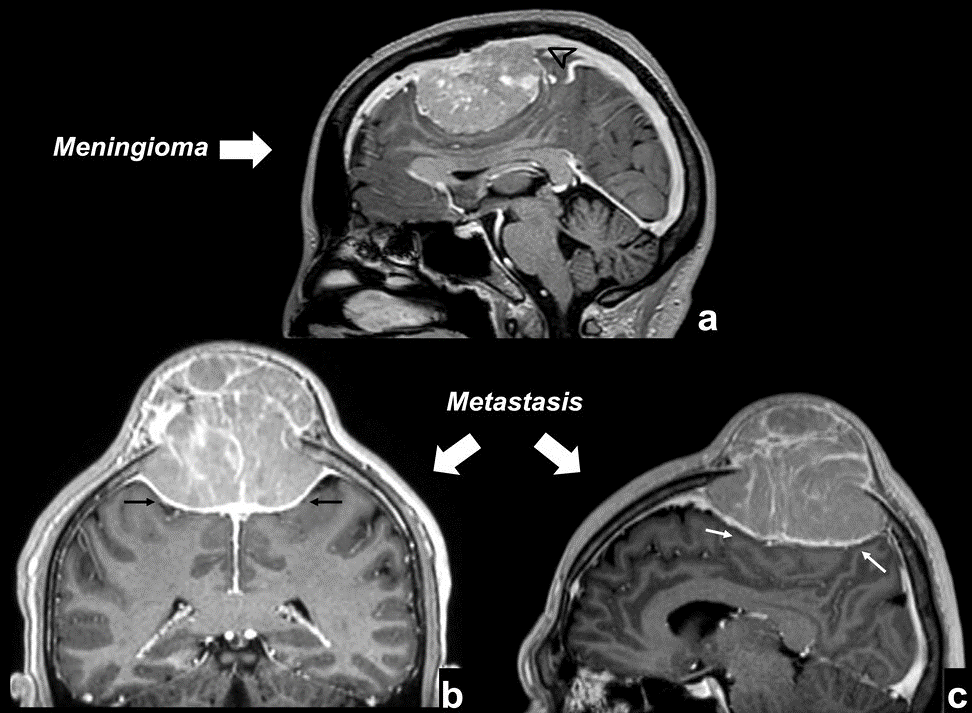
– Không ngấm thuốc hoặc ngấm ít sau tiêm* Di căn màng cứng
– Thường tổn thương nguyên phát từ ung thư vú và ung thư tiền liệt tuyến, ung thư phổi, ung thư máu, neuroblastoma.
– Tổn thương dạng loan tỏa hoặc dạng khối khu trú ở màng cứng, thường gặp dạng lan tỏa.
– Giảm tín hiệu trên T1W, tăng tín hiệu trên T2W, ngấm thuốc đối quang từ sau tiêm.
– Khối u lớn có thể cản trở tĩnh mạch vỏ não, viêm xoang tĩnh mạch => Nhồi máu tĩnh mạch não.* U xơ màng cứng
– Biểu hiện lâm sàng không đặc hiệu và giống với các khối u màng cứng khác (ví dụ u màng não ). Các triệu chứng phụ thuộc vào kích thước của khối và vị trí của nó. Đau đầu là biểu hiện phổ biến nhất.
– T1W: đồng tín hiệu tín hiệu nhu mô não.
– T2W: đồng hoặc giảm tín hiệu, tín hiệu không đồng nhất.
– T1C+: ngấm thuốc không đồng nhất. Có thể có dấu hiệu đuôi màng cứng.
– DWI/ADC: thường thấy các vùng khuếch tán bị hạn chế.* Tạo máu ngoài tuỷ
– Vị trí: ngoài màng cứng, màng cứng, xoang.
– Có thể cho thấy các phát hiện xương: xương sọ quá dày hoặc đặc xương.
– Ngấm thuốc mạnh đồng nhất sau tiêm.
Tài liệu tham khảo
* U màng não – PGS.TS Võ Văn Nho
* Hình ảnh cộng hưởng từ u não – PGS.TS Vũ Đăng Lưu
* Imaging and Clinical Characteristics of Temporal Bone Meningioma – B.E. Hamilton, K.L. Salzman, N. Patel, R.H. Wiggins
* Dural lesions mimicking meningiomas: A pictorial essay – Danai Chourmouzi, Stamatia Potsi, Anestis Moumtzouoglou
* Intraosseous Intracranial Meningioma – V. Agrawal, N. Ludwig, A. Agrawal and K.R. Bulsara
* Meningioma mimics chronic subdural hematoma – Cong Wu, Jianpin Liu, Chaohua Yang
* An Underlying Pathological Mechanism of Meningiomas with Intratumoral Hemorrhage: Undifferentiated Microvessels – Hong-CaiWang, Bo-DingWang, Mao-SongChen
* Meningioma and beyond: a review of benign extra-axial tumors – D. A. Sánchez Nava, O. C. Rico Rodríguez, M. De la Mora Malváez
* Diverse Imaging Appearances and Locations of Meningioma – L. Fatahi Bandpey, P. J. Sanchez Santos, D. yago
* Brain Imaging with MRI and CT An Image Pattern Approach – Zoran Rumboldt
* Atypical Meningiomas Characterized By Conventional RM – R. Quintana de la Cruz, C. Lopez, F. Jiménez Aragón
* Imaging Features of Intracranial Meningiomas with Histopathological Correlation – L. D. A. Freitas
* Meningioma or meningioma-like mass – from the imaging signs to the diagnosis – E. M. Preda, I. G. Lupescu; Bucharest/RO
* Dural-based tumoral and pseudotumoral lesions: radiologic-pathologic correlation – E. Andrei, G. Avram, N. Sarbu, C.-M. Popescu, V. Stefanescu, A. Moisii
* The thousand faces of meningioma: a location-based differential diagnosis with special focus on advanced-imaging techniques – F. A. Garay Buitron, A. M. Viveros Castaño, J. Jimenez, M. Díaz Cárdenas, A. Pons Escoda
























# Cập nhật nội dung bài viết & Case lâm sàng 9/9/2022
# Cập nhật nội dung bài viết & Case lâm sàng 1/8/2022
# Cập nhật nội dung bài viết & Case lâm sàng 14/7/2022
# Cập nhật nội dung bài viết & Case lâm sàng 12/6/2022
# Cập nhật nội dung bài viết & Case lâm sàng 13/2/2022