I. Đại cương
– Nang màng nhện (Arachnoid cyst) là các tổn thương lành tính và không triệu chứng tương đối phổ biến, xuất hiện liên quan đến hệ thần kinh trung ương, cả trong khoang nội sọ (phổ biến nhất) cũng như trong ống sống. Chúng thường nằm trong khoang dưới màng nhện và chứa dịch não tủy. Thành u nang được cấu tạo bởi các tế bào màng nhện dẹt tạo thành một màng mỏng trong suốt. Không có thành phần rắn và không có lớp lót biểu mô.
– Chủ yếu do bẩm sinh do sự phân tách bất thường của màng nhện trong thời kỳ bào thai. Nang màng nhện mắc phải thường xảy ra sau chấn thương, xuất huyết hoặc nhiễm trùng hệ thần kinh trung ương.
– Hầu hết các trường hợp nang vẫn ổn định, một số lớn dần theo thời gian (cơ chế van trượt) và chèn ép các cấu trúc xung quanh.
– Nang màng nhện chiếm 1% tổn thương nội sọ. 60-90% được phát hiện ở trẻ nhỏ. Tỷ lệ nam gấp 2-3 lần nữ. Bên trái gặp nhiều hơn bên phải, có thể gặp ở cả hai bên.
– Lâm sàng: phần lớn các u nang màng nhện có kích thước nhỏ và không triệu chứng. Khoảng 5% bệnh nhân gặp các triệu chứng và khi các triệu chứng xảy ra, chúng thường là kết quả của sự mở rộng dần dần gây ra hiệu ứng khối. Điều này dẫn đến hoặc là rối loạn thần kinh trực tiếp hoặc do chén ép đường dẫn dịch não tủy bình thường gây ra não úng thủy tắc nghẽn. U nang màng nhện ở vùng trên yên, vùng củ não sinh tư và góc cầu tiểu não có nhiều khả năng có triệu chứng hơn.
NỘI DUNG WEB
» 422 Bài giảng chẩn đoán hình ảnh
» X-quang / Siêu âm / CT Scan / MRI
» 25.000 Hình ảnh case lâm sàng
ĐỐI TƯỢNG
» Kỹ thuật viên CĐHA
» Sinh viên Y đa khoa
» Bác sĩ khối lâm sàng
» Bác sĩ chuyên khoa CĐHA
Nội dung Bài giảng & Case lâm sàng thường xuyên được cập nhật !
Đăng nhập Tài khoản để xem Nội dung Bài giảng & Case lâm sàng !!!
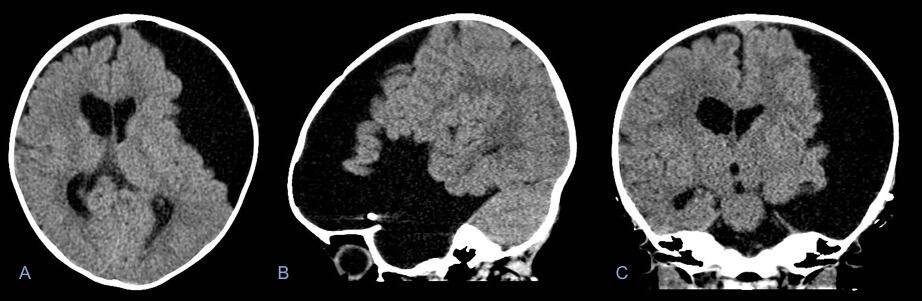
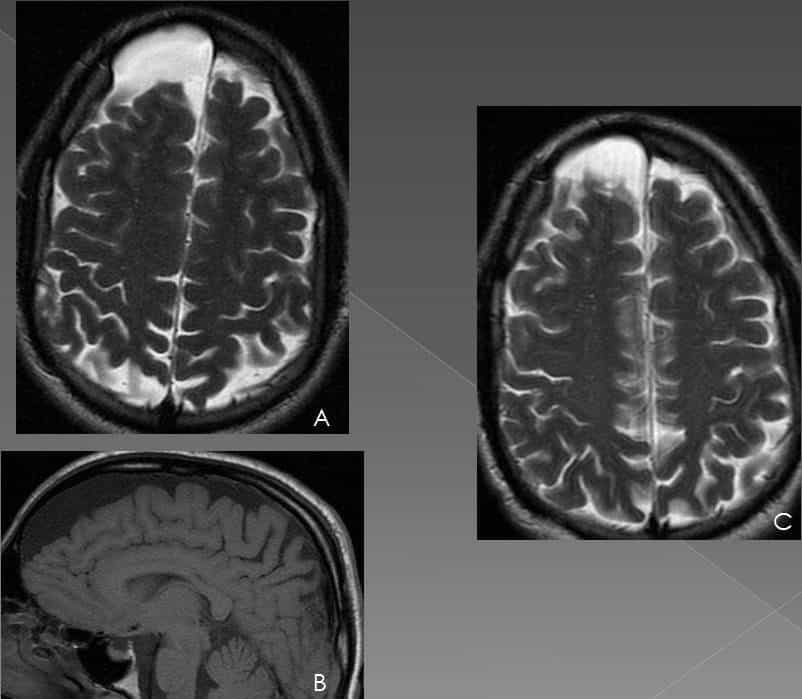
– Khối choán chỗ ngoài trục, có tỷ trọng (cắt lớp vi tính) hoặc tín hiệu (MRI) tương tự dịch não tủy trên các chuỗi xung. Không ngấm thuốc cản quang và đối quang từ sau tiêm. => Case lâm sàng 1: + Có màng bao mỏng, đôi khi có thể quan sát thấy. => Case lâm sàng 1: => Case lâm sàng 2: + Xương sọ kế cận với nang có thể bị đẩy phồng lên hoặc bào mòn xương. => Case lâm sàng 1: + Giãn não thất: 64% với nang trên lều và 80% với nang dưới lều. + Tiến triển chậm có chèn ép nhu mô não, não thất cùng bên và di lệch đường giữa sang bên đối diện. + Nang màng nhện vỡ: giảm kích thước, tụ dịch dưới màng cứng. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – Hố sọ giữa (50-60%): xâm nhập vào và mở rộng khe Sylvius * Vỏ não * Hố sọ giữa: rãnh Sylvius * Vùng hố yên và trên yên => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: * Quanh bể não => Case lâm sàng 1: => Case lâm sàng 2: * Trong não thất: tổn thương dạng nang có vách mỏng. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: * Rãnh liên bán cầu * Vòm não * Phía sau tiểu não => Case lâm sàng 1: => Case lâm sàng 2: * Góc cầu tiểu não * Khe màng mạch (Choroidal fissure): => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: * Nang màng nhện trong ống sống => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Não thất đồ hoặc bể não đồ (CT myelogram): Dùng chất cản quang có Iod hoặc những nguyên tố đánh dấu đồng vị phóng xạ được bơm vào ống sống sau khi chọc dò tủy sống nhằm xem xét sự thông thương giữa nang và bể dịch não tủy nền sọ. – Nang màng nhện có thể xuất hiện ở bất kỳ đâu trong hệ thần kinh trung ương, thường gặp nhất (50-60%) ở hố sọ giữa, nơi chúng xâm nhập vào và mở rộng khe Sylvius. + Type II (19%): kích thước trung bình, hiện diện trong phần trước và giữa hố thái dương. Có hiệu ứng choán chỗ mức độ trung bình. Thủy đảo hoàn toàn được mở rộng tạo ra một hình chữ nhật. Có thể thông với bể dịch não tủy kế cận. + Type III (3%): kích thước lớn, hình bầu dục hoặc hình tròn, chiếm hầu như toàn bộ hố thái dương. Hiệu ứng choán chỗ gây di lệch não thất cùng bên và đường giữa. Phần xương hố thái dương bành trướng rộng ra (cánh bé xương bướm bị nâng lên, xương thái dương phần trên trước bành trướng ra ngoài). Không có sự thông thương với bể dịch não tủy kế cận. => Case lâm sàng 1: => Case lâm sàng 2: => Nang màng nhện – Rộng bể lớn (Mega cisterna magna) vị trí khoang dưới nhện vùng hố sau. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – U nang thượng bì (Epidermoid Cyst) là tổn thương bẩm sinh không phổ biến, chiếm khoảng 1% của tất cả các khối u nội sọ. Chúng hình thành từ việc bao gộp các yếu tố ngoại bì trong quá trình đóng ống thần kinh. Thành phần của chúng, được tạo thành từ các tế bào biểu bì bong tróc. – Đặc điểm cắt lớp vi tính: => Case lâm sàng 1: – Đặc điểm cộng hưởng từ: + T2W: thường đồng tín hiệu với dịch não tủy (65%), có thể giảm tín hiệu khi hàm lượng cao của Protein, Lipid (35%). Hiếm khi giảm tín hiệu so với chất xám gọi là nang thượng bì trắng + FLAIR: không đồng nhất (dịch não tuỷ bẩn), thường tăng tín hiệu so với dịch não tủy. + DWI: Hạn chế khuếch tán. + Gado: thường không ngấm thuốc hoặc ngấm thuốc viền mức độ nhẹ (25%). Khối ngấm thuốc trung tâm rõ là dấu hiệu của thoái hóa ác tính. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: – Tụ dịch dưới màng cứng (Hygroma) là tập hợp dịch não tủy trong khoang dưới nhện sau một chấn thương sọ, xuất hiện thứ phát sau rách màng nhện. => Case lâm sàng 1: => Case lâm sàng 2: – Hình ảnh cộng hưởng từ: đồng tín hiệu với dịch não tủy trên các chuỗi xung. – Nang thần kinh ruột (Neurenteric cyst) là các tổn thương phát triển xuất phát từ nội bì, thường gặp nhất trong ống sống nhưng cũng có thể thấy ở hố sau và hiếm gặp hơn, ở vùng trên lều. => Case lâm sàng 1: – Nang thần kinh đệm (Neuroglial cyst) hiếm gặp, < 1% nang nội sọ. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Bệnh lỗ não hay rỗng não (Porencephaly) là bệnh bẩm sinh, hiếm gặp, dẫn đến thoái hóa dạng nang và nhũn não. Các nang này thường được lót bởi chất trắng, có thông với hệ thống não thất và/hoặc khoang dưới nhện. – Đặc điểm hình ảnh: => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – Nứt não (Schizencephaly) là hiện diện khe nứt bất thường, phân tách nhu mô não từ vỏ não đến não thất, trên thành khe nứt là chất xám lan dọc theo và vỏ não lân cận ở phía đầu ngoài thường bị đa hồi não nhỏ. Dịch khoang dưới nhện và mạch máu lân cận đi lan theo khe nứt. – Dị dạng Dandy-Walker nằm trong các bất thường hiện diện nang ở hố sọ sau. – Đặc điểm hình ảnh: – Hình khuyết nhu mô não có tín hiệu gần dịch não tủy: giảm tín hiệu trên T1W, tăng trên T2W. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5:II. Chẩn đoán hình ảnh
1. Đặc điểm hình ảnh
– Ranh giới rõ với thành không thể nhận biết được.
– Hiệu ứng khối lên các cấu trúc lân cận khi kích thước lớn.
– Có thể bào mòn xương hộp sọ.
– Hình ảnh cộng hưởng từ:
+ T1W: đồng tín hiệu ~ dịch não tủy.
+ T2W: đồng tín hiệu ~ dịch não tủy.
+ FLAIR: tín hiệu ~ dịch não tủy.
+ DWI: không hạn chế khuếch tán.
+ Vì thành của chúng rất mỏng, nên chỉ đôi khi có thể nhìn thấy.
+ Không có thành phần đặc, không ngấm thuốc sau tiêm.
+ Dịch chuyển ra sau của động mạch não giữa trong các u nang màng nhện hố sọ giữa, đè đẩy mạch vỏ não.
+ Nang màng nhện vùng trên yên, vùng tuyến tùng hay hố sau có thể gây não úng thủy do chèn ép lỗ Monro, cống não hay não thất IV.2. Vị trí
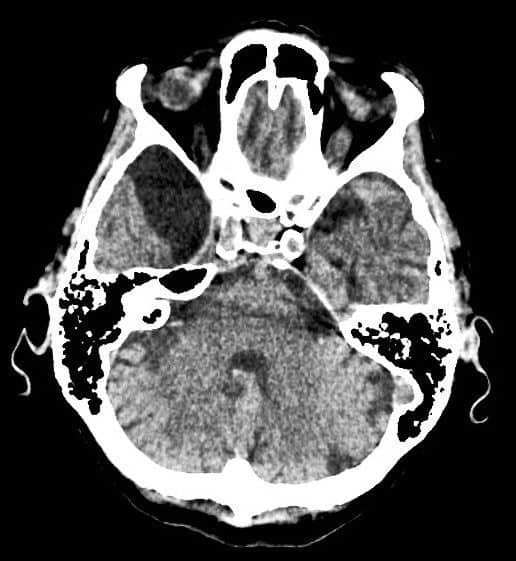
– Góc cầu tiểu não (10%)
– Sau tiểu não
– Vùng trên yên
– Vỏ não
– Trong não thất
– Hố sau
– Bể củ não sinh tư
– Góc cầu tiểu não
– Ống sống
– Nang khe màng mạch (Choroidal fissure cyst) bao gồm nang thần kinh đệm hoặc nang màng nhện.
– Tổn thương lành tính, thường không có triệu chứng, chỉ cần theo dõi đánh giá kích thước. Những nang kích thước lớn có thể gây co giật nếu chèn ép các cấu trúc lân cận.
– Nang thường có kích thước nhỏ, đường kính < 1-2 cm. Nang thường hình tròn trên hướng axial và coronal, có hình thoi hoặc hình trứng song song với trục dài của khe màng mạch trên hướng sagittal.
– Vị trí của đám rối màng mạch có thể được sử dụng để phân biệt nang khe màng mạch và nang trong sừng thái dương não thất bên. Nang trong não thất sẽ đè đẩy đám rối màng mạch vào trong, nang khe màng mạch sẽ đè đẩy đám rối màng mạch ra ngoài.
– Về mặt hình ảnh rất khó để phân biệt nang khe màng mạch là nang thần kinh đệm hay nang màng nhện.
– Hiếm gặp
– Thường gặp ở cột sống ngực
– 80% phía sau cột sống
– Có thể dưới màng cứng (Type III) hoặc ngoài màng cứng (Type IA).
– Dễ bỏ sót nếu không đè ép hay đẩy lệch tủy sống.
– Hình ảnh cấu trúc dạng nang, đồng tín hiệu với dịch não tủy trên các chuỗi xung.
– Không ngấm thuốc sau tiêm.3. Phân loại Galassi
– Ở vị trí này, chúng có thể được phân loại thành ba loại dựa trên kích thước:
+ Type I (78%): kích thước nhỏ, hình thấu kính 2 mặt lồi hoặc bán nguyệt. Không hiệu chứng choán chỗ. Thông thương với bể dịch não tủy kế cận.III. Chẩn đoán phân biệt
– Thông với khoang dưới nhện.
– Không thông với não thất.
– Có màng mỏng bao bọc.
– Tổ chức não xung quanh bình thường.
– Tổn thương ngoài trục, bao quanh bởi chất xám vỏ não.* Rộng bể lớn
– Nguyên nhân: nhồi máu não, viêm não – màng não.
– Đặc điểm phân biệt:
+ Không hiệu ứng khối: không đè đẩy lồi tiểu não “cerebellar convexities”
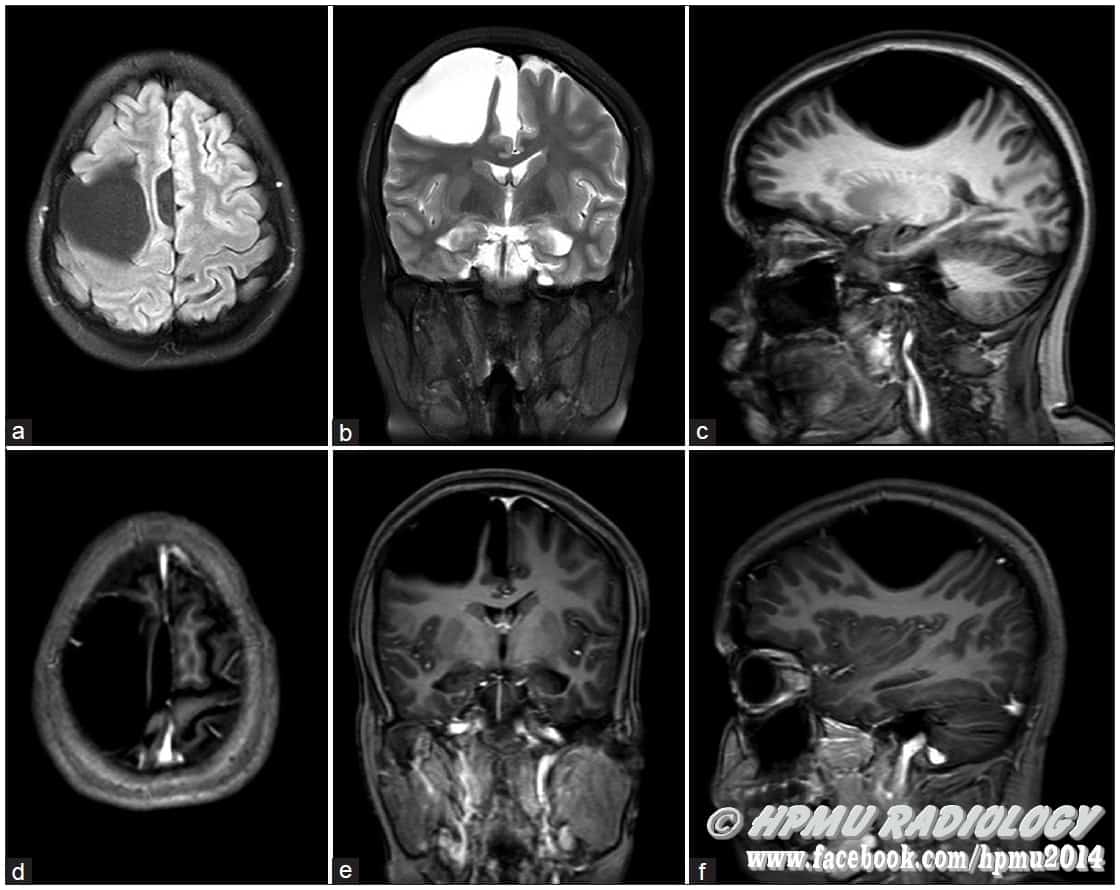
+ Vẫn quan sát thấy nếp màng cứng, vùng trống tín hiệu flow voids và cấu trúc mạch máu trong khoang dưới nhện mở rộng.* Nang thượng bì
– Các nang thượng bì thường phát triển rất chậm, tuổi thường gặp: 20-40 tuổi.
– Lâm sàng: do hiệu ứng khối dần dần, bao gồm:
+ Đau đầu: phổ biến nhất.
+ Thiếu hụt thần kinh sọ.
+ Triệu chứng tiểu não.
+ Co giật.
+ Tăng áp lực nội sọ.
– Vị trí tổn thương:
+ Dưới màng cứng (90%): góc cầu tiểu não (40-50%), bể trên yên (10-15%), não thất IV (17%), hố sọ giữa, giữa 2 bán cầu (< 5%), bán cầu não (1.5%), tuỷ sống (hiếm gặp).
+ Ngoài màng cứng (10%): thường trong xương hộp sọ.
+ Nang thượng bì nội sọ xuất hiện dưới dạng các tổn thương có nhiều thùy, không đều, lấp đầy và mở rộng các khoang dịch não tủy và gây hiệu ứng khối dần dần, len giữa các cấu trúc và bao quanh các dây thần kinh và mạch máu lân cận. Các nang ở hố sau có thể chen giữa động mạch thân nền và cầu não.
+ Sự kết hợp giữa các mảnh vụn tế bào và hàm lượng cholesterol cao làm giảm tỷ trọng của nang thượng bì xuống khoảng 0HU, do đó có thể giống hệt mật độ của dịch não tủy (95%) và trông giống như 1 nang màng nhện.
+ Có thể tăng nhẹ tỷ trọng do hàm lượng cao Protein, Lipid hoặc xuất huyết => “nang thượng bì trắng”.
+ Vôi hóa thành nang có thể gặp do liên quan viêm nhiễm trước đó. Đôi khi thấy hình ảnh dạng bọt xà phòng do vôi. Tỷ lệ vôi hóa gặp trong 10-25% trường hợp.
+ Thường không ngấm thuốc trung tâm và rất hiếm ngấm thuốc của vách nang.
+ T1W: khối dạng nhiều thuỳ, thường đồng tín hiệu với dịch não tủy. Tín hiệu cao hơn so với dịch não tủy xung quanh ngoại vi tổn thương. Có thể tăng tín hiệu khi xuất huyết hoặc hàm lượng cao của Protein, Lipid gọi là nang thượng bì trắng. Hiếm khi giảm tín hiệu so với dịch não tủy “nang thượng bì đen”: sự hiện diện của cholesterol tinh thể rắn và keratin, thiếu triglyceride và acid béo không bão hòa.
* Hygroma
– Tụ dịch dưới màng cứng có thể xuất hiện trong 24h đầu sau chấn thương tuy nhiên thời gian thường là 9 ngày sau chấn thương.
– Hầu hết tụ máu mạn tính dưới màng cứng chứa đựng cả dịch não tủy và các sản phẩm thoái triển của máu.
– Hầu hết các hygroma dưới màng cứng sẽ tự khỏi khi có sự bù lại thể tích của các thành phần nội sọ (ví dụ như tăng thể tích nước). Tuy nhiên, có một số trường hợp sẽ trở thành mạn tính. Sự tồn tại của hygroma được cho là có liên quan đến sự hình thành của các màng giả nằm ở giữa màng nhện và màng cứng trong giai đoạn cấp tính. Các màng này được cấp máu bởi các mao mạch bất thường và điều này khiến cho nó có thể tiếp tục tích lũy dịch dưới màng cứng.* Nang thần kinh ruột
– Nang bẩm sinh nhưng biểu hiện thường muộn cho đến khi trẻ em lớn hoặc người trưởng thành do sự tích tụ chậm của dịch trong nang. Ưu thế nhẹ ở nam giới với tỷ lệ 2:1
– Vị trí tổn thương:
+ > 95% nang thần kinh ruột là nang ngoài trục.
+ Khoảng 75% nằm trong ống sống.
+ Các nang trong ống sống thường là nang ngoài tủy (80-90%) và nằm ở vị trí trước. Hiếm khi nằm trong tủy hoặc ngoài màng tủy. Chúng thường xuất hiện ở vùng ngực (40%).
+ Khi nằm trong khoang nội sọ, 80% ở hố sau, phía trước chỗ nối cầu não-tủy sống. Các vị trí khác: trong não thất IV. 20% còn lại nằm ở vùng trên lều, thường ở gần đáy sọ trung tâm (ví dụ: trên yên hoặc cạnh yên) hoặc ở hố sọ trước, bán cầu đại não (thường thùy trán).
– Đặc điểm hình ảnh:
+ Tỷ trọng dịch trong nang thay đổi, từ giảm tỷ trọng ~ dịch não tủy tới đồng tỷ trọng với nhu mô não hoặc tăng tỷ trọng.
+ Không ngấm thuốc sau tiêm, có thể ngấm thuốc thành nang.
+ T1W: đồng hoặc tăng tín hiệu so với dịch não tủy.
+ T2W: tăng tín hiệu (90%) hoặc rất giảm tín hiệu (10%).
+ FLAIR: thường tăng tín hiệu.
+ DWI: thường không hạn chế khuếch tán hoặc hạn chế nhẹ.* Nang thần kinh đệm
– Tổn thương trong trục: có thể vùng trung tâm hoặc ngoại vi.
– Nang thần kinh đệm là tổn thương bẩm sinh phát triển từ các thành phần phôi của ống thần kinh, hình thành một khoang chứa đầy dịch, được lót bởi các tế bào đệm và nằm trong chất trắng.
– Vị trí: thường gặp ở thùy trán, thường gặp ở trong nhu mô.
– Không thông với não thất và khoang dưới nhện.
– Đặc điểm hình ảnh:
+ Tổn thương dạng nang không có vách ngăn.
+ Tỷ trọng ~ dịch não tủy. Giảm tín hiệu trên T1W, tăng tín hiệu trên T2W.
+ DWI: không hạn chế khuếch tán.
+ Không phù nền xung quanh.
+ Không vôi hóa.
+ Không ngấm thuốc sau tiêm.* Rỗng não
– Có thể xác định bệnh từ thời kỳ bào thai. Tỷ lệ mắc bệnh 1/10.000 trẻ sinh.
– Được mô tả lần đầu tiên bởi R Heschl vào năm 1859
– Vị trí:
+ Thường tương ứng với các vùng cấp bởi các động mạch não (tổn thương thiếu máu trong thai kỳ).
+ Vùng vỏ não – dưới vỏ, đơn độc hoặc đối xứng.
– Nguyên nhân: thiếu máu não chu sinh, chấn thương, nhiễm trùng, xuất huyết nội sọ trước sinh, đột biến gen COL4A1 dẫn đến các mạch máu mỏng manh gây xuất huyết.
– Tiên lượng bệnh phụ thuộc vào vị trí và kích thước tổn thương, tuy nhiên hệ thần kinh thường phát triển bình thường.
+ Tổn thương trong trục, bao quanh bởi chất trắng.
+ Thông với não thất hay khoang dưới nhện.
+ Có thể gặp 1 bên hay cả 2 bên bán cầu.
+ Viền ranh giới rõ và dịch trung tâm có tỷ trọng ~ dịch não tủy. Thường không có hiệu ứng khối lên nhu mô liền kề, mặc dù đôi khi các u nang lớn có thể gây ra hiệu ứng khối cục bộ.
+ Không ngấm thuốc sau khi tiêm và không có thành phần đặc.* Nứt não
-Schizencephaly là một dị tật vỏ não hiếm gặp với tỷ lệ mắc ước tính khoảng 1,5:100.000 trẻ sinh sống. Không có sự ưu tiên về giới tính
– Lâm sàng: sự chậm phát triển và rối loạn vận động tương quan với mức độ bất thường về giải phẫu, đặc biệt khi các khe hở xuất hiện ở cả hai bên. Co giật tương đối phổ biến.
– Phân loại:
+ Thể môi đóng: khe hở nhỏ, thành khe hở ở vị trí đối diện nhau. Thường xuất hiện 1 bên.
+ Thể môi mở: thành khe hở được tách ra và chứa đầy dịch não tủy (CSF). Thường cả 2 bên.
– Vị trí: phần lớn khe hở thường liên quan đến thùy trán sau hoặc thùy đỉnh (70%), mặc dù các khe hở lớn có thể mở rộng để liên quan đến thùy thái dương hoặc thùy chẩm, nhưng sự tham gia riêng biệt của các thùy này là không phổ biến.
– Schizencephaly thường liên quan (50-90%) với các dị tật não khác như:
+ Loạn sản septo-optic (giảm phát triển thần kinh thị giác, giảm sản tuyến yên).
+ Lạc chỗ chất xám.
+ Không có vách trong suốt.
+ Loạn sản thể chai
– Đặc điểm hình ảnh:
+ Thể môi đóng (loại I): thấy như một túi nhỏ nhô ra ở bề mặt não thất. Đường chất xám không đều kéo dài từ bề mặt vỏ não đến não thất. Chất xám lót bề mặt khe có thể xuất hiện loạn sản → lồi lõm ở rìa khe hoặc tại ranh giới trắng-xám.
+ Thể Môi mở (loại II): khe hở chứa dịch não tủy lót bởi chất xám lạc chỗ kéo dài từ bề mặt não thất đến bề mặt vỏ não. Biến dạng thành não thất ở vị trí đi vào của khe hở.* Dị tật Danny Walker
– Hội chứng Dandy-Walker biểu hiện 3 bất thường sau đây:
+ Nang hố sọ sau, hội lưu xoang nằm trên mức khớp chẩm đỉnh.
+ Mất hoàn toàn (hoặc gần hoàn toàn) thùy nhộng tiểu não, xoay lên trên của phần còn lại tiểu não.
+ Tràn dịch não thất – giãn não thất 4 kéo dài về phía sau.
– Ước tính tỷ lệ mắc dị tật Dandy-Walker và các biến thể liên quan là khoảng 1 trong 30.000 ca sinh sống và chiếm khoảng 7,5% các trường hợp não úng thủy ở trẻ sơ sinh. Đây được biết đến là dị tật phổ biến nhất của hố sau.
– Nguyên nhân: Dandy và Walker cho rằng tắc bẩm sinh lỗ Luschka và Magendie là nguyên nhân gây giãn não thất 4 và gây giảm sản thùy nhộng tiểu não. Một số trường hợp không có tràn dịch não được giải thích là do: dịch não tủy sinh ra từ đám rối màng mạch ở NT4 ít đi, thành nang ở hố sau hoạt động như màng bán thấm và dịch não tủy được hấp thu bởi mạch máu nằm ở thành nang. Benda CE cho rằng dị tật này là do không hợp nhất được tiểu não bẩm sinh làm tắc lỗ Magendie, thùy nhộng tiểu não rất kém phát triển, đồng thời hình thành nang dịch hố sau và gây nên tràn dịch não.
– Lâm sàng: giai đoạn sớm trẻ có đầu lớn, thóp lồi. Giai đoạn muộn biểu hiện co giật, chậm phát triển, mất thăng bằng.
+ Hố sọ sau lớn kèm đẩy lệch xoang ngang, lều tiểu não.
+ Não thất IV giãn lớn dạng nang, kéo dài ra phía sau.
+ Bất sản một phần hoặc toàn bộ thùy giun, thùy giun bị xoắn và đẩy cao lên trên.
+ Thân não có thể giảm sản, bị chèn ép.
+ Hội lưu xoang tĩnh mạch bị đẩy cao.
+ 80% kết hợp não úng thủy.
+ Kèm bất thường khác: loạn sản tiểu não, chất xám lạc chỗ, bất sản thể chai, nứt não, thoát vị não.* Nhồi máu mạn tính
– Giảm tín hiệu trên FLAIR, ngoại vi tăng tín hiệu do mô đệm tăng sinh khu trú đặc biệt là các tế bào hình sao.
– Giãn rãnh cuộn não lân cận, não thất cạnh tổn thương giãn rộng.
– Không thấy hạn chế khuếch tán trên DWI.
Tài liệu tham khảo
* Nang màng nhện trong sọ – Ths. Phạm Anh Tuấn
* Radiological diagnosis of spinal arachnoid cysts – C. Ospina Moreno, A. C. Vela Marin, I. Montejo
* Intracranial arachnoid cysts: radiological study of the incidental, the symptomatic and the complicated – C. Ospina Moreno, I. Montejo, A. C. Vela Marin
* Is it an arachnoid cyst or a mega cisterna magna? What to and where to look for to make the correct diagnosis? – M. A. Marin, C. Rodríguez, D. Marquina
* Radiological diagnosis of spinal arachnoid cysts – C. Ospina Moreno, A. C. Vela Marin, I. Montejo
* Imaging features of the dorsal spinal arachnoid web: A rare and unusual entity – G. Harisis, M. Lukies, A. Jarema, M. Scicchitano; VIC/AU
* Differential diagnosis of intracranial cystic lesions – S. P. G. Alandete, M. A. Meseguer, E. De la Via
* Spectrum of benign intracranial cystic lesions – B. Alami, M. Y. Alaoui Lamrani , O. Addou
* Radiology Illustrated Spine – Heung Sik Kang





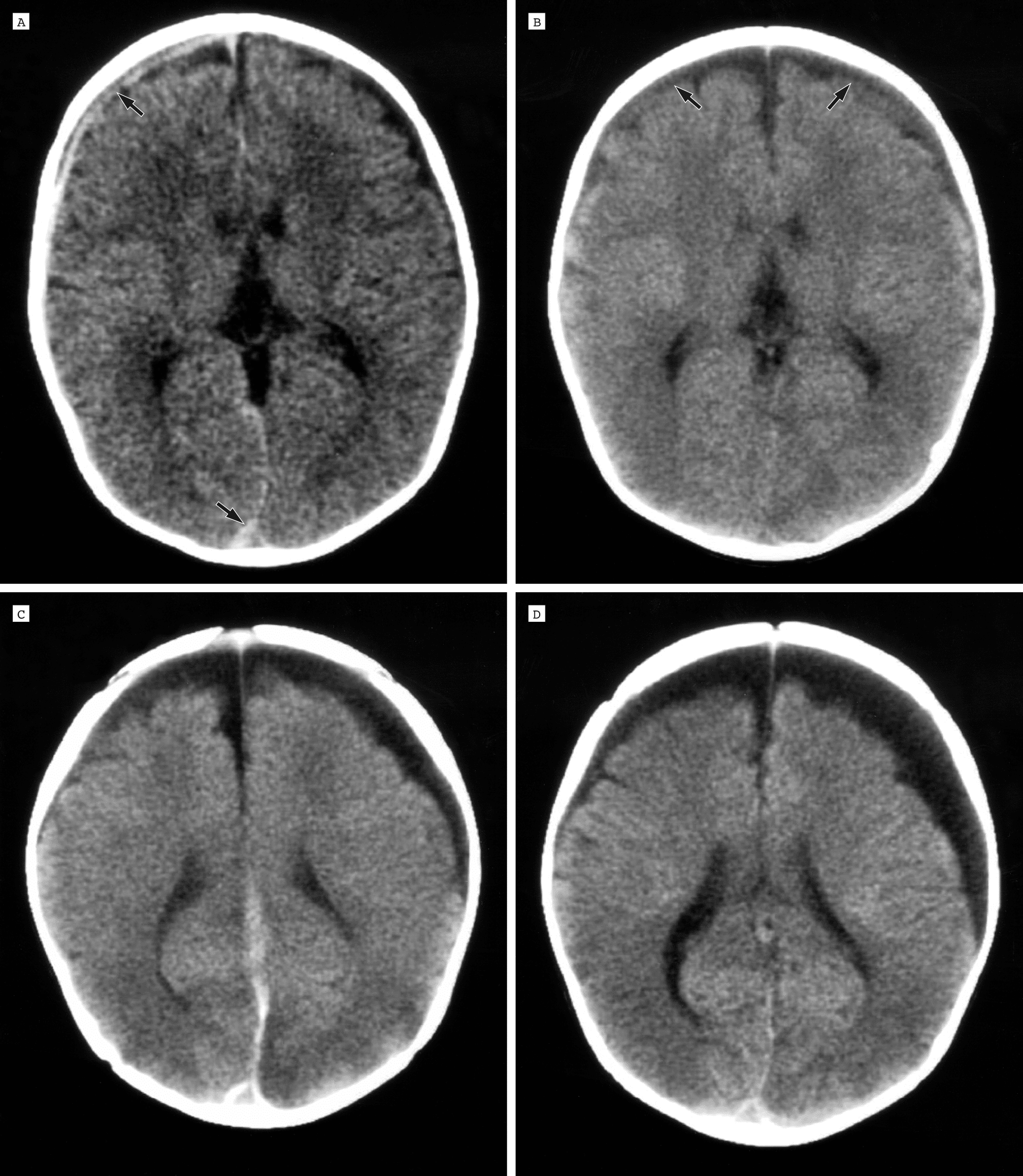
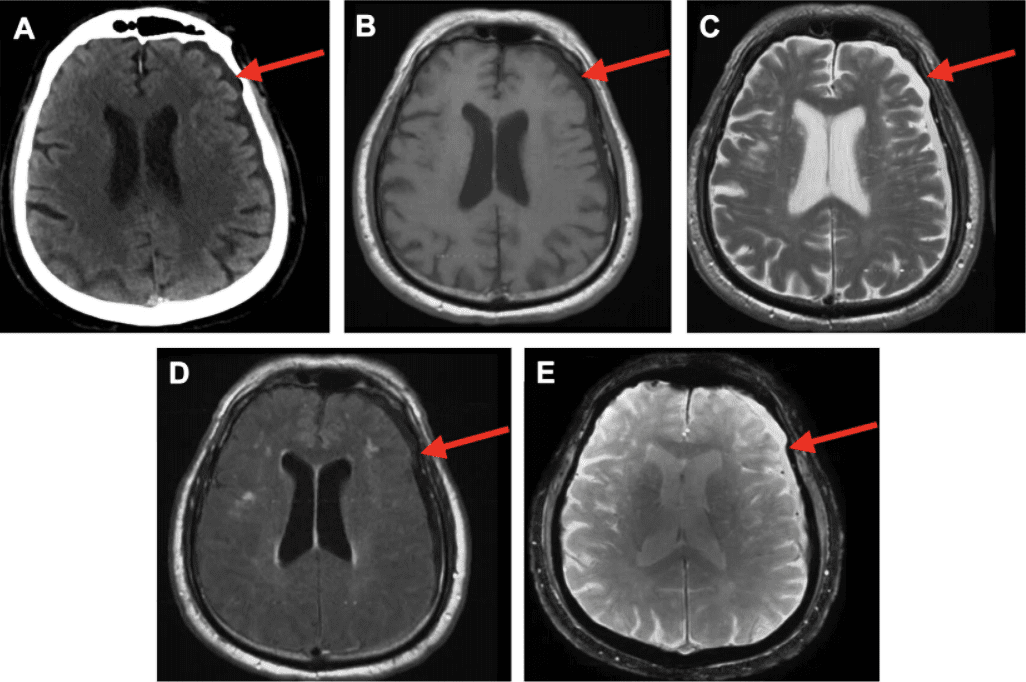




Nang màng nhện hố sau hai bên kích thước 27x17x15mm và 27x17x14mm. Bé 10T, không có biểu hiện gì. Mong BS cho lời khuyên nên làm gì ạ
# Cập nhật nội dung bài viết & Case lâm sàng 10/2/2025
# Cập nhật nội dung bài viết & Case lâm sàng 7/2/2025
Cảm ơn Thầy Long
# Cảm ơn nhận xét của bạn !