I. Đại cương
– Apxe não là 1 vùng hoại tử khu trú bắt đầu từ một khu vực viêm não và được bao quanh bởi một lớp màng, là tổn thương nhiễm trùng hệ thần kinh trung ương khu trú thường gặp nhất, hầu hết do vi khuẩn.
– Apxe nội sọ chiếm 5% các khối choán chỗ nội sọ và có tỉ lệ tử vong rất cao.
– Phổ biến nhất ở độ tuổi 30-40 tuổi, 25% ở bệnh nhân < 15 tuổi.
– Tỷ lệ nam:nữ = 2:1
– Lâm sàng:
+ Không đặc hiệu, với nhiều trường hợp không có các triệu chứng viêm hoặc nhiễm trùng rõ ràng.
+ Các triệu chứng tăng áp lực nội sọ, co giật và khiếm khuyết thần kinh khu trú là các dạng biểu hiện phổ biến nhất.
+ Apxe vỡ vào hệ thống não thất, dẫn đến sự xấu đi đột ngột và nghiêm trọng của biểu hiện lâm sàng và thường tiên lượng xấu.
* Nguyên nhân
– Trực tiếp từ ổ nhiễm khuẩn liền kề: xảy ra do sự lan truyền trực tiếp từ các ổ nhiễm khuẩn xương và màng não hoặc lây lan qua các tĩnh mạch dẫn lưu, các tĩnh mạch não hoặc bạch huyết. Khối apxe thường nằm sát vỏ não.
+ Viêm tai giữa mạn tính, cấp tính, viêm tai xương chũm: vi khuẩn thường gặp là liên cầu, Bacteroides và Prevotella
+ Viêm xoang: xoang hàm mặt, vi khuẩn thường gặp là liên cầu, Bacteroides, tụ cầu vàng.
+ Nhiễm khuẩn răng: vi khuẩn thường gặp là Fusobacterium, Prevotella, liên cầu
+ Viêm màng não: viêm màng não do Citrobacter ở trẻ sơ sinh
– Ổ nhiễm khuẩn từ xa: là nhóm hay gặp nhất. Apxe loại này thường nhiều ổ, nằm sâu trong nhu mô não và được chi phối bởi động mạch não giữa, thành apxe mỏng hơn. Apxe nhóm này thường có tiên lượng xấu do khó điều trị.
+ Ổ nhiễm khuẩn từ phổi: apxe phổi, viêm mủ màng phổi
+ Viêm nội tâm mạc nhiễm khuẩn do tụ cầu, liên cầu
+ Bệnh tim bẩm sinh
+ Do giảm bạch cầu trung tính thường là vi khuẩn Gram (-) ái khí, Aspergillus Mucorales
– Màng cứng bị rách do chấn thương: vi khuẩn từ các ổ nhiễm dễ dàng xâm nhập, thường là tụ cầu vàng, liên cầu.
– Hội chứng suy giảm miễn dịch: thường do vi khuẩn cơ hội, nấm hay ký sinh trùng. Những bệnh nhân mắc bệnh mạn tính như tiểu đường, xạ trị hay hóa trị, sau ghép tạng, AIDS.
* Vị trí tổn thương
– Thường trên lều, 14% dưới lều tiểu não.
– Thùy trán (viêm xoang, nhiễm trùng răng miệng), thùy thái dương (viêm tai giữa).
– Thường tại ranh giới trắng-xám (lan truyền qua đường máu).
– Trong nhu mô não, ngoài màng cứng, dưới màng cứng.
NỘI DUNG WEB
» 422 Bài giảng chẩn đoán hình ảnh
» X-quang / Siêu âm / CT Scan / MRI
» 25.000 Hình ảnh case lâm sàng
ĐỐI TƯỢNG
» Kỹ thuật viên CĐHA
» Sinh viên Y đa khoa
» Bác sĩ khối lâm sàng
» Bác sĩ chuyên khoa CĐHA
Nội dung Bài giảng & Case lâm sàng thường xuyên được cập nhật !
Đăng nhập Tài khoản để xem Nội dung Bài giảng & Case lâm sàng !!!
– Viêm não sớm (< 3 ngày): ổ nhiễm trùng khu trú không có vỏ bọc hoặc hình thành ổ mủ. * Giai đoạn viêm não sớm * Giai đoạn viêm não muộn * Giai đoạn vỏ apxe sớm * Giai đoạn vỏ apxe muộn => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: – Hình ảnh ổ apxe có thể thay đổi khi dùng thuốc điều trị phù nề hoặc ở bệnh nhân suy giảm miễn dịch do dùng hóa trị, xạ trị, AIDS => vùng phù nề nhỏ hơn, vỏ apxe mỏng hơn và ít ngấm thuốc hơn. * Tiến triển tốt sau điều trị – Là biến chứng nặng của các ổ nhiễm trùng lân cận (viêm xoang, viêm tai, chấn thương, viêm màng não). => Case lâm sàng 1: – Biến chứng của viêm xương chũm, viêm xoang trán hay sau can thiệp phẫu thuật. => Case lâm sàng 1: => Case lâm sàng 2: – Vùng phù não xung quanh: giảm nhẹ tín hiệu trên T1W và tăng trên T2W. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8: => Case lâm sàng 9: => Case lâm sàng 10: – Dấu hiệu viền đôi “Dual rim sign”: => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: – Tổn thương đa ổ => Case lâm sàng 1: => Case lâm sàng 2: * Giai đoạn viêm não sớm * Giai đoạn viêm não muộn * Giai đoạn hình thành vỏ apxe sớm => Case lâm sàng 1: * Giai đoạn hình thành vỏ apxe muộn – Viêm não thất (Ventriculistiss) đề cập đến tình trạng viêm lớp niêm mạc não thất và thường do nhiễm trùng, là biến chứng của viêm màng não, áp-xe não, thủ thuật phẫu thuật thần kinh hoặc lan truyền qua đường máu. – Đặc điểm cắt lớp vi tính: => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Tụ mủ dưới màng cứng phổ biến hơn nhiều so với tụ mủ ngoài màng cứng. Tụ mủ dưới màng cứng thường phức tạp hơn do áp-xe và huyết khối tĩnh mạch (> 10%). – Đặc điểm cắt lớp vi tính => Case lâm sàng 1: => Case lâm sàng 2: Có nhiều chẩn đoán phân biệt đối với các tổn thương ngấm thuốc ngoại vi hoặc dạng vòng. + M: metastasis (di căn) – Tính chất ngấm thuốc: – Tính chất vùng phù xung quanh: – Số lượng tổn thương: – Viền ngấm thuốc đều, cả bờ trong và bờ ngoài đều trơn nhẵn. Bờ trong có thể không đều trong giai đoạn chuyển từ viêm sang apxe. Trung tâm hoại tử ổ apxe chứa tế bào viêm, protein, mảnh vụn tế bào và vi khuẩn trong mủ có độ nhớt cao => hạn chế khuếch tán => tăng tín hiệu trên DWI và giảm trên bản đồ ADC. – Thành áp xe thường dày hơn ở gần vỏ não do chất xám giàu mạch máu và mỏng hơn ở gần tâm thất, nơi tưới máu thấp hơn. – Viền ngấm thuốc không đều đặc biệt là bờ trong. Thành phần hoại tử trong u chứa mảnh vụn tế bào, dịch huyết thanh, ít tế bào viêm => thường không hạn chế khuếch tán. => Case lâm sàng 1 (Di căn não): => Case lâm sàng 2 (Di căn não): => Case lâm sàng 3 (Di căn não): – U tế bào hình sao nang lông, u nguyên bào mạch máu, u hạch thần kinh đệm: viền ngấm thuốc thường có nốt ngấm thuốc. Dịch trong các khối u dạng nang này là các huyết thanh tự nhiên không hạn chế khuếch tán => giảm tín hiệu trên DWI và tăng trên ADC. – Viêm não tuỷ rãi rác cấp tính (Acute Disseminated Encephalomyelitis – ADEM) là bệnh của hệ thần kinh trung ương với biểu hiện viêm cấp tính, mất myelin rải rác ở não, tiểu não và tủy sống. Bệnh đặc trưng bởi các thiếu sót thần kinh và bằng chứng tổn thương mất myelin nhiều ổ trên phim chụp cộng hưởng từ. => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: – Tiền sử u – Vị trí: tổn thương vùng vỏ – dưới vỏ, nhân xám trung ương, thùy trán hoặc thùy đỉnh, đồi thị, hố sau. – Giai đoạn nang keo (Colloidal vescicular): dịch trong nang không đồng nhất (tăng tín hiệu so với dịch não tủy trên T1W) – Giai đoạn viêm hạt (Granular): nang xẹp, giảm phù nề xung quanh. – Tổn thương đơn độc hoặc phối hợp lao màng não. – Cộng hưởng từ => Case lâm sàng 1: => Case lâm sàng 2: => Case lâm sàng 3: => Case lâm sàng 4: => Case lâm sàng 5: => Case lâm sàng 6: => Case lâm sàng 7: => Case lâm sàng 8:* Giai đoạn tổn thương
– Viêm não muộn (4-9 ngày): các ổ hoại tử hợp nhất. Viền các tế bào viêm, đại thực bào, mô hạt và nguyên bào sợi bao quanh lõi hoại tử trung tâm.
– Apxe sớm có vỏ (10-14 ngày): vỏ collagen được xác định rõ ràng. Lõi hoại tử lỏng, gliosis ngoại vi.
– Apxe muộn có vỏ (> 14 ngày): lõi hoại tử trung tâm thu nhỏ, thành dày (collagen, mô hạt, đại thực bào, gliosis.II. Chẩn đoán CLVT
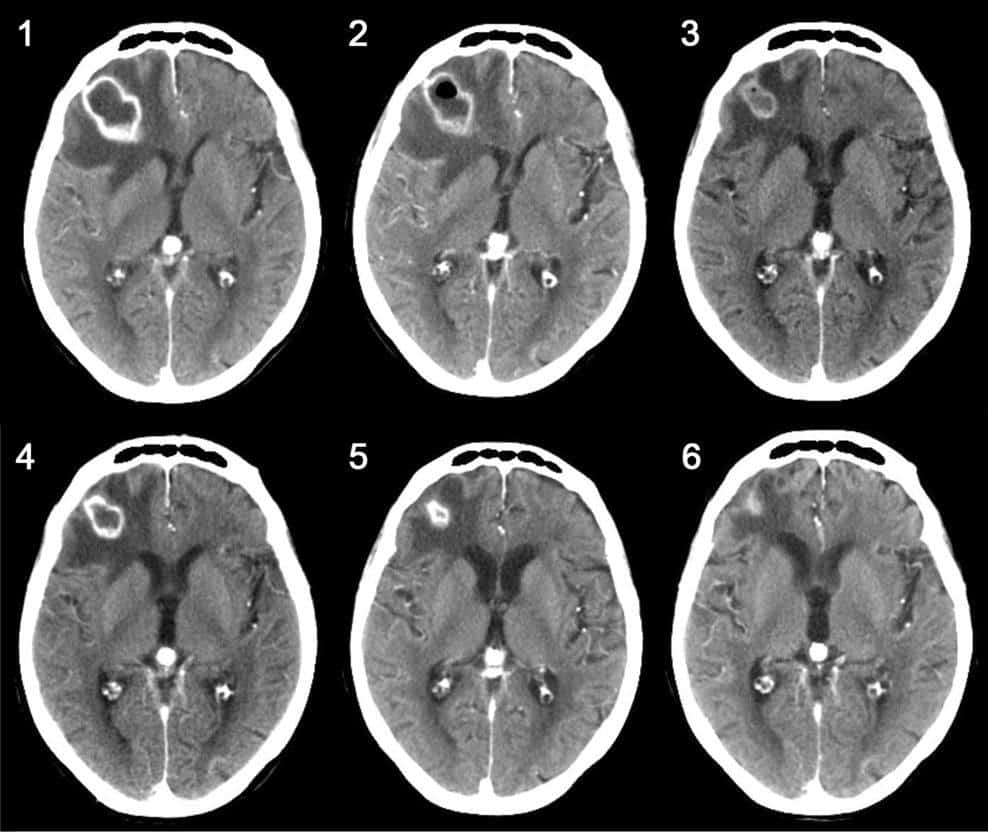
1. Apxe não
– Thì trước tiêm: có thể bình thường hoặc chỉ là một vùng giảm tỷ trọng dưới vỏ, có thể có hiệu ứng khối, ranh giới không rõ. Có thể có các ổ xuất huyết nhỏ.
– Sau tiêm tổn thương ngấm thuốc không đều, mức độ nhẹ.
– Vùng trung tâm giảm tỷ trọng, xung quanh vùng phù nề.
– Hiệu ứng khối tăng lên: đường giữa có thể bị đẩy lệch sang bên đối diện, não thất bị đè ép.
– Viền xung quanh ngấm thuốc rõ ràng hơn, nhưng không đều sau tiêm. Sau tiêm đôi khi không thay đổi do hiện tượng phù não mạnh làm các tiểu mao mạch bị đè ép mà tổn thương không ngấm thuốc.
– Ổ apxe khu trú giảm tỷ trọng, ranh giới rõ hơn.
– Xung quanh là vùng phù nề.
– Sau tiêm: trung tâm giảm tỷ trọng với viền ngấm thuốc mỏng, rõ ràng. Thành của ổ apxe phía trong hoặc phía não thất là mỏng nhất, phía vỏ não dày nhất.
– Vỏ apxe rõ, dày lên, tăng tỷ trọng tự nhiên.
– Vùng hoại tử trung tâm và vùng phù nề xung quanh giảm tỷ trọng. Kích thước vùng trung tâm thu nhỏ, vùng phù giảm so với giai đoạn vỏ apxe sớm.
– Sau tiêm vỏ ngấm thuốc mạnh, đồng đều và liên tục. Kéo dài nhiều tháng sau điều trị. Có thể có các “apxe con”.
– Giảm hiệu ứng choán chỗ, tổn thương thu hẹp
– Kiểu ngấm thuốc từ dạng vòng chuyển sang dạng nốt, tồn tại hàng tháng sau điều trị.
– Ở giai đoạn muộn hơn, ổ apxe trở thành ổ giảm tỷ trọng di chứng. Trường hợp này có thể nhầm với u tế bào hình sao dạng kén, tuy nhiên tỷ trọng trong lòng ổ apxe không tăng sau tiêm thuốc, thường thì tương đương với dịch não tủy hoặc tăng hơn không đáng kể.2. Mủ dưới màng cứng
– Hình ảnh khối mủ giảm tỷ trọng dưới màng cứng, màng não dày ngấm thuốc sau tiêm.
– Có thể kèm hình ảnh phù não, nhồi máu nhỏ, huyết khối tĩnh mạch vỏ não.3. Mủ ngoài màng cứng
– Hình ảnh khối mủ ngoài màng cứng.
– Màng cứng dày ngấm thuốc mạnh sau tiêm.
– Không có tổn thương nhu mô não phối hợpIII. Chẩn đoán MRI
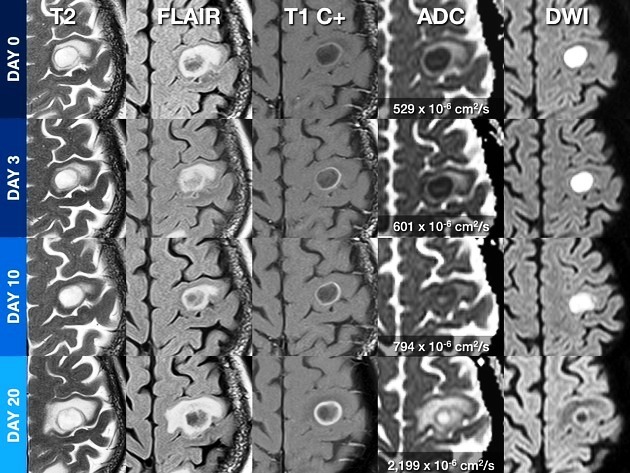
1. Đặc điểm chung
– Vùng trung tâm: giảm tín hiệu trên T1W, tăng tín hiệu trên T2W.
– Vỏ: đồng hoặc tăng nhẹ tín hiệu trên T1W, đồng hoặc giảm tín hiệu trên T2W.
– Sau tiêm: vỏ ngấm thuốc dạng vòng, cả bờ trong và ngoài đều trơn nhẵn. Không đều trong giai đoạn chuyển từ viêm sang apxe.
– Vùng dịch mủ trung tâm hạn chế khuếch tán trên DWI.
– Tăng quang viền trong abscess đã điều trị có thể tồn tại đến 8 tháng, trong khi đó sự co kéo của vùng trung tâm hoại tử và giảm tín hiệu vỏ bao trên T2W xảy ra sớm hơn và là dấu hiệu đáng tin cậy hơn cho sự lành bệnh. Tín hiệu giảm trên DWI và tăng giá trị ADC trong khoang abscess liên quan với điều trị thành công. Ngược lại, tăng tín hiệu DWI xuất hiện lại hoặc tồn tại dai dẳng và giá trị ADC thấp do khuếch tán hạn chế liên quan với tích tụ mủ trở lại, cho thấy điều trị thất bại.
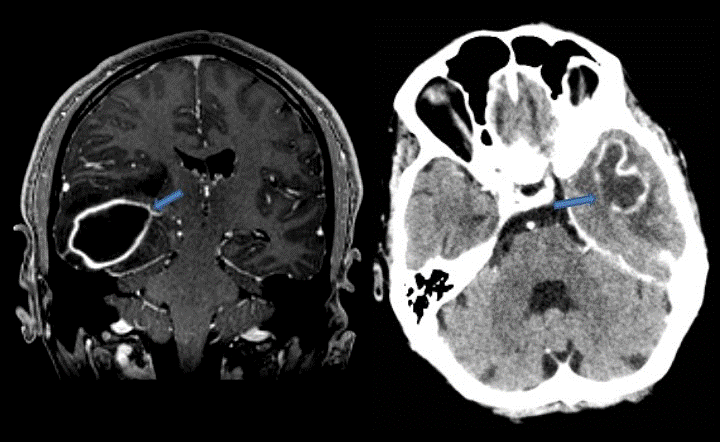
+ Quan sát thấy trong 75% trường hợp apxe não.
+ Hình ảnh 2 viền đồng tâm quanh ổ apxe: viền ngoài nhẵn, liên tục, giảm tín hiệu (màng sợi collagen), viền trong tăng tín hiệu (mô hạt).
+ Quan sát rõ trên xung T2W, FLAIR, T2*/SWI2. Giai đoạn tổn thương
– T1W: khối có ranh giới không rõ, hỗn hợp giảm và đồng tín hiệu.
– Trên T2W: tổn thương có thể thấy rất sớm với hình ảnh tăng tín hiệu tương đối rõ dưới vỏ não nhưng ranh giới tổn thương với nhu mô não không rõ.
– Gado: tổn thương là vùng ngấm thuốc kém, không đồng nhất.
– T1W: trung tâm giảm tín hiệu, viền đồng hoặc tăng tín hiệu nhẹ, viền dày hơn.
– T2W: vùng hoại tử trung tâm tăng tín hiệu so với mô não, viền đồng hoặc giảm tín hiệu. Vùng phù nền xung quanh tăng tín hiệu.
– Gado: viền ngấm thuốc mạnh, không đều.
– T1W: vỏ đồng tới tăng tín hiệu so với chất trắng, trung tâm tăng tín hiệu hơn dịch não tủy.
– T2W: vùng hoại tử trung tâm tăng tín hiệu, vỏ giảm tín hiệu (do collagen, xuất huyết hoặc các gốc tự do có từ tính).
– Gado: vỏ mỏng ngấm thuốc mạnh.
– DWI: khoang apxe chứa mủ thường tăng tín hiệu đồng nhất. Phù trong apxe não là phù vận mạch, biểu hiện giảm tín hiệu do tăng khuếch tán khác với phù độc tế bào điển hình trong nhồi máu cấp tính tăng tín hiệu trên DWI.
– T1W: khoang apxe nhỏ lại, vỏ dày lên và tăng tín hiệu nhẹ.
– T2W: phù và hiệu ứng khối giảm, vỏ giảm tín hiệu rõ.
– Gado: vỏ dày lên, mỏng nhất ở phía não thất và ngấm thuốc rõ sau tiêm.3. Viêm não thất
– Nguyên nhân:
+ Viêm màng não (cả sinh mủ và vi-rút): phổ biến nhất.
+ Apxe não: Apxe não có xu hướng phát triển vào trong chất trắng, vì vậy thành apxe thường mỏng hơn ở phía gần não thất. Nếu apxe vỡ, mủ lan vào não thất dẫn đến viêm não thất sinh mủ.
+ Dẫn lưu não thất.
+ Chấn thương.
+ Rò rỉ dịch não tủy.
+ Biến chứng của hóa trị liệu màng não và phẫu thuật thần kinh.
+ Chụp CT không có cản quang thường hiển thị các đặc điểm không đặc hiệu, thường thấy tăng tỷ trọng trong não thất, đặc biệt ở các sừng chẩm của não thất bên.
+ Thường thấy não ủng thủy và vùng giảm tỷ trọng quanh não thất (có thể biểu hiện phù nề phản ứng hơn là phù mô kẽ).
+ Sau khi tiêm cản quang: ngấm thuốc đồng nhất mỏng của lớp niêm mạc não thất.
– Đặc điểm cộng hưởng từ:
+ T1W: não thất giãn với các mảnh vụn tăng tín hiệu. Giảm tín hiệu kín đáo quanh não thất.
+ T2W: tăng tín hiệu dọc theo các mép não thất.
+ FLAIR: tăng tín hiệu dọc theo các mép não thất. Mảnh vụn tăng tín hiệu.
+ DWI: hạn chế khuếch tán của mạnh vụn trong não thất.
+ Gado: thành não thất dày, ngấm thuốc màng não thất rõ rệt. Có thể có viêm đám rối mạch mạc.
+ Thường kèm não úng thủy.4. Tụ mủ màng não
– 15% phối hợp cả tụ mủ dưới và ngoài màng cứng.
– Nguyên nhân:
+ Trẻ sơ sinh, trẻ nhỏ: Biến chứng của viêm màng não vi khuẩn.
+ Trẻ lớn, người lớn: Liên quan đến bệnh lý xoang cạnh mũi (> 2/3): Lây lan trực tiếp qua thành sau của xoang trán hoặc lây lan ngược dòng qua các tĩnh mạch cầu không van của các khoang trong và ngoài sọ.
+ Viêm xương chũm (± cholesteatoma) ở 20%.
+ Biến chứng của chấn thương đầu hoặc thủ thuật phẫu thuật thần kinh (hiếm).
+ Biến chứng của viêm màng não ở người lớn (rất hiếm).
– Vi sinh vật gây bệnh:
+ Staphylococcus aureus, Staphylococcus epidermidis, trực khuẩn gram âm ruột phổ biến nhất.
+ Streptococci hiếu khí và kỵ khí (nhiễm trùng từ xoang cạnh mũi).
– Triệu chứng lâm sàng:
+ Đa số bệnh nhân có sốt, đau đầu.
+ Meningismus phổ biến, có thể bắt chước viêm màng não.
+ Thường hiện diện viêm xoang.
+ Viêm não/áp-xe não gây ra các dấu hiệu thần kinh.
+ Nhiễm trùng xoang hoặc tai trong > 75% các ca.
+ Áp-xe dưới da trán (“Pott puffy tumor”) ở tới 1/3 ca, thường gặp ở nam thiếu niên.
+ Có thể thấy sưng quanh mắt.
+ Tổn thương ngoài trục, đồng hoặc tăng tỷ trọng so với dịch não tủy.
+ Tụ mủ dưới màng cứng: tổn thương hình liềm đồng hoặc tăng tỷ trọng, giới hạn rõ. Thường hai bên. Tổn thương có thể nhỏ, dễ bị bỏ sót.
+ Tụ mủ ngoài màng cứng: tổn thương hình thấu kính 2 mặt lồi, ranh giới rõ.
+ Sau tiêm ngấm thuốc mạnh viền ngoại vi.
– Đặc điểm cộng hưởng từ:
+ T1W: tổn thương ngoài trục tăng tín hiệu so với dịch não tủy.
+ T2W: đồng hoặc tăng tín hiệu so với dịch não tủy.
+ FLAIR: tăng tín hiệu so với dịch não tủy. Tăng tín hiệu trong nhu mô não bên dưới có thể do viêm não hoặc thiếu máu (tĩnh mạch hoặc động mạch).
+ DWI: dịch mủ hạn chế khuếch tán.
+ Gado: ngấm thuốc mạnh viền ngoại vi. Có thể thấy ngấm thuốc nhu mô não liền kề (viêm não/áp-xe) hoặc ngấm thuốc màng mềm do viêm màng não.
IV. Chẩn đoán phân biệt
* MAGIC DR
+ A: abscess (apxe)
+ G: glioblastoma (GBM – u nguyên bào thần kinh đệm đa hình)
+ I: infarct (nhồi máu), inflammatory – neurocysticercosis (sán não), tuberculoma (củ lao)
+ C: contusion (đụng dập)
+ D: demyelinating (hủy myelin)
+ R: radiation necrosis (hoại tử tia xạ)
+ Thành dày và nốt ở thành gợi ý ung thư (di căn / GBM)
+ Thành mỏng và đều gợi ý apxe.
+ Thành không hoàn toàn thường mở về phía vỏ não gợi ý hủy myelin.
+ Tín hiệu thấp / trung bình trên T2W vỏ bao gợi ý apxe.
+ Hạn chế khuếch tán vùng thành ngấm thuốc gợi ý GBM hoặc hủy myelin.
+ Kích thước vùng phù lớn hơn tương đối so với tổn thương gợi ý apxe.
+ Tăng tưới máu gợi ý ung thư (di căn / u não ác tính nguyên phát).
+ Hạn chế khuếch tán gợi ý apxe.
+ Nếu không có hạn chế khuếch tán gợi ý u có thành phần hoại tử trung tâm (điển hình là di căn).
+ Các tổn thương tròn, kích thước tương tự nhau ở vùng ranh giới trắng xám gợi ý di căn hoặc apxe.
+ Khối bờ không đều kèm các tổn thương lân cận nằm trong cùng một vùng phù gợi ý GBM.
+ Các tổn thương nhỏ < 1-2 cm có thành mỏng, đặc biệt có các nốt vôi gợi ý sán lợn hệ thần kinh.* Apxe não
– Dấu hiệu viền kép (Dural rim sign): trên chuỗi xung T2W hoặc SWI: hình ảnh 2 viền đồng tâm bờ đều bao quanh ổ apxe, thường liên tục (75), viền giảm tín hiệu xen kẽ viền tăng tín hiệu.* U hoại tử / Di căn
– Trong u não hoại tử vành tín hiệu thấp (sản phẩm xuất huyết ở vùng ngoài của lõi hoại tử) thường không đều (85%) và không liên tục (85%).* U tiết dịch huyết thanh
* ADEM
– Tổn thương viêm các tế bào quanh mạch máu nhỏ, chủ yếu viêm các tế bào thần kinh đệm cùng với sự mất myelin.
– Bệnh thường xảy ra sau đợt nhiễm trùng 1-3 tuần hoặc sau tiêm chủng, do sự mất điều hòa miễn dịch hay sự đáp ứng miễn dịch quá mức của cơ thể.
– Sự tái phát của bệnh đôi khi rất khó phân biệt với bệnh xơ cứng rải rác (multiple sclerosis – MS) hoặc một số bệnh rối loạn chuyển hóa thần kinh. Di chứng nặng nếu không được chẩn doán và điều trị sớm.
– Chẩn đoán xác định bệnh ADEM theo tiêu chuẩn IPMSSG (International Pediatric Multiple Sclerosis Study Group) năm 2011: Triệu chứng thần kinh đa dạng ở não hoặc/ và tủy sống, xuất hiện cấp tính hoặc bán cấp, có thể tự phát hoặc sau tiêm chủng hoặc nhiễm trùng toàn thân 1-3 tuần. MRI sọ não hoặc/và tủy sống: tổn thương mới đa ổ tăng tín hiệu trên T2W và Flair. Xét nghiệm máu và dịch não tủy không có biểu hiện của một đợt viêm cấp và không biểu hiện rối loạn chuyển hóa.
– Hình ảnh MRI:
+ Tổn thương đa ổ, hai bên bán cầu, lan toả thường không đối xứng.
+ Vị trí: dưới vỏ, chất trắng sâu, thân não
+ Thường ít chảy máu
+ Hiệu ứng khối ít
+ T1W: tổn thương giảm tín hiệu ranh giới rõ.
+ T2W/ FLAIR: tăng tín hiệu với phù nề xung quanh.
+ DWI: thường không hạn chế khuếch tán. Hạn chế khuếch tán => tiên lượng xấu.
+ Gado: sau tiêm ngấm thuốc dạng nốt, vòng cung hoặc dạng vòng mở (không liên tục).* Hoại tử do tia xạ
– Tín hiệu tăng không đồng nhất trên DWI* Toxoplasmosis
– Tổn thương thường đa ổ, số tổn thương đơn độc chỉ chiếm 14%.
– Kích thước tổn thương < 10mm (52%), 10-30mm (36%), > 30mm (12%).
– T1W: đồng hoặc giảm tín hiệu.
– T2W: tăng tín hiệu, tín hiệu hỗn hợp hoặc giảm tín hiệu tùy giai đoạn bệnh.
+ Tăng tín hiệu: nghĩ tới sự hoại tử nhu mô não
+ Đồng tín hiệu: nghĩ tới sự hình thành áp xe
+ Tổn thương có viền phù não bao quanh
– DWI: hạn chế khuếch tán ngoại vi, vùng lõi apxe (ngấm thuốc viền sau tiêm) không hạn chế khuếch tán.
– T2*: có thể giảm tín hiệu nếu chảy máu.
– Ngấm thuốc dạng viền hoặc dạng nốt, có thể ngấm thuốc không đều hoặc đồng nhất, có thể có nốt ngấm thuốc lệch tâm (30%). Xung quanh là vùng phù.
– MRI phổ: tăng lactate, lipid, giảm Cholin, CR và NAA.* Sán não
– Phù não xung quanh
– Thành nang dày ngấm thuốc mạnh sau tiêm.
– Nang đồng hoặc có vùng giảm tín hiệu trên T2W (vôi hóa)
– Thành nang mỏng, ngấm thuốc sau tiêm.* Củ lao
– Thường đa ổ, kích thước thường < 1cm
– Vị trí ranh giới chất xám – chất trắng, quanh não thất.
– Cắt lớp vi tính:
+ Biểu hiện dạng vòng tăng tỷ trọng hoặc dạng nốt đặc
+ Phù xung quanh mức độ trung bình hoặc rõ rệt
+ Ngấm thuốc đồng nhất hoặc ngấm thuốc viền sau tiêm
+ T1W: đồng tín hiệu với chất xám, trung tâm có thể tăng tín hiệu do hoại tử.
+ T2W: đồng tín hiệu với chất xám, trung tâm có thể giảm tín hiệu do tăng sinh và thâm nhiễm bạch cầu đơn nhân, bao quanh bởi quầng phù.
+ T1W Gado: ngấm thuốc dạng viền hoặc dạng nốt ngấm thuốc đồng nhất.
+ DWI: điển hình trung tâm có tín hiệu thấp (không hạn chế khuếch tán), tuy nhiên có thể hạn chế khuếch tán do hoại tử (Khó phân biệt với apxe não).
Tài liệu tham khảo
* Apxe não – PGS.TS Đồng Văn Hệ
* Hình ảnh cộng hưởng từ nhiễm trùng não và viêm não – TS. Trần Anh Tuấn
* Comparative Evaluation of Fungal, Tubercular, and Pyogenic Brain Abscesses with Conventional and Diffusion MR Imaging and Proton MR Spectroscopy – G. Luthra, A. Parihar, K. Nath, S. Jaiswal
* Brain abscess and necrotic or cystic brain tumor: discrimination with signal intensity on diffusion-weighted MR imaging – Y J Kim, K H Chang, I C Song, H D Kim
* Brain Imaging with MRI and CT An Image Pattern Approach – Zoran Rumboldt
* CT and MRI of the Whole Body, 6e – John R. Haaga, MD
* Infectious Ring Enhancing Lesions of the Brain: Diagnostic imaging pearls – J. J. Gomez Muga, C. García De Andoin Sojo, I. Alonso Sánchez, L. Antón, I. Aza Martínez, M. Sarabia Unibaso, M. D. M. Sarmiento












# Cập nhật nội dung bài viết & Case lâm sàng 14/2/2025
# Cập nhật nội dung bài viết & Case lâm sàng 13/2/2025
# Cập nhật nội dung bài viết & Case lâm sàng 15/2/2024
# Cập nhật nội dung bài viết & Case lâm sàng 21/6/2023
# Cập nhật nội dung bài viết & Case lâm sàng 14/4/2023